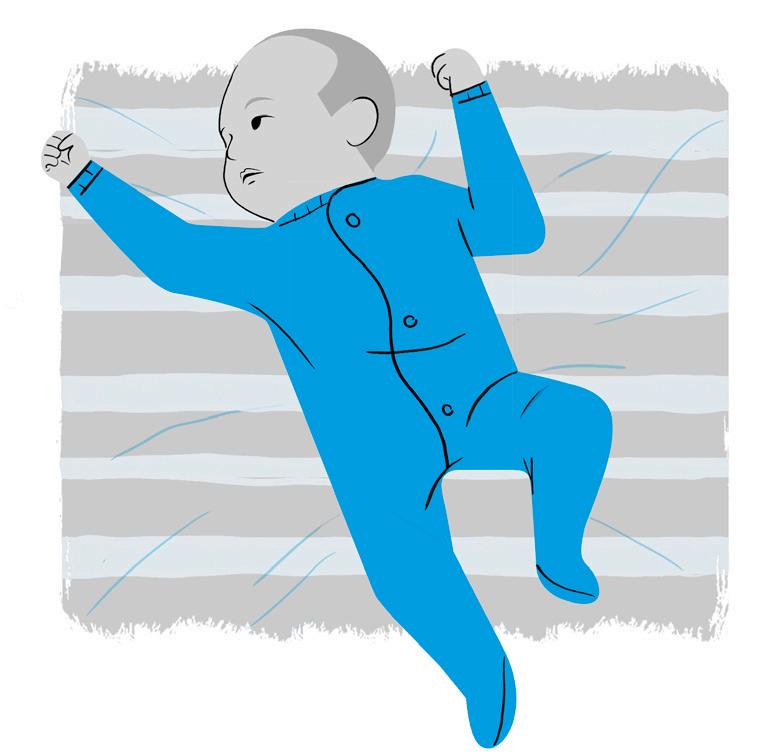
REFLEXOS PRIMITIVOS:
Saiba quais são e como testá-los
• No primeiro mês, o bebê encontra-se com as mãos fechadas (presença do reflexo de preensão palmar);
• A partir do segundo mês, ele começa “abrir e fechar” as mãos voluntariamente;
33
Figura 4 Avaliação dos reflexos primitivos
• No terceiro mês, o bebê começa a perceber e descobrir “as mãos” e explorar o ambiente e seu corpo; com isso, receberá estímulos para começar a segurar os objetos (preensão);
• Realiza exploração visual da mão;
• A presença do reflexo palmar diminui e desaparece entre 3 a 4 meses de idade.
D ESE nv O lv IME n TO DA c OMU n I c AçãO, l I n GUAGEM E AUDI çãO
• Diante de sons mais intensos, a criança deve apresentar respostas como: despertar do sono, aceleração ou interrupção da mamada, susto e piscadas dos olhos;
• Vira a cabeça levemente em direção ao som lateral;
• Reconhece a voz materna;
• Expressa-se através do choro;
• Presta atenção aos sons.
• Começa a emitir sons/barulhos/gritinhos/“gargarejos”, que não se assemelham à fala;
• Fixa o olhar quando alguém fala com ele;
• Aos 3 meses, acalma-se quando alguém conhecido fala com ele.
D ESE nv O lv IME n TO c OG n ITI v O
• Presta atenção na face/rosto das pessoas;
• Acompanha objetos e sons com olhar, virando a cabeça na direção;
• Começa a explorar o mundo externo, com grande interesse por sons, contrastes visuais e luz;
• Reconhece o principal cuidador, inclusive a voz;
• Presta atenção em algum objeto por cerca de três segundos.
D ESE nv O lv IME n TO SO c IOEMO c IO n A l
• A partir dos dois meses/dois e meio, inicia-se o sorriso social;
• Começa a procurar os pais/cuidadores;
• Levando as mãos à boca e chupando-as, o bebê consegue se acalmar;
• A criança vira em direção a sons interessantes;
• Os cuidadores conseguem acalmar a criança.
P OSI c IO n AME n TOS POSS ív EIS E I n DI c ADOS PARA O b E bê n O PRIMEIRO TRIMESTRE
As orientações a seguir, sobre posicionamento, beneficiam todos os bebês, em especial, os prematuros e/ou que possuem algum transtorno do neurodesenvolvimento.
34
Estes posicionamentos a seguir têm como objetivos:
Quadro 2 – Formas de posicionamentos
• Otimizar a estabilidade fisiológica e a organização neurocomportamental;
• Facilitar a colocação das mãos na linha média;
• Manter o alinhamento articular;
• Prevenir as assimetrias posturais e o desenvolvimento de padrões posturais anormais;
• Estimular a exploração visual do ambiente (com a cabeça na linha média);
• Manter a cabeça totalmente alinhada ao tronco;
• Manter ombros alinhados e paralelos à pelve.

• Promover a contenção e a adaptação ao ambiente extra-uterino;
• Facilitar o desenvolvimento do controle da cabeça;
• Auxiliar o movimento antigravitacional;
• Manter os membros superiores e inferiores levemente flexionados e na linha média;
• Promover a interação familiar;
• Encorajar o desenvolvimento das habilidades motoras e reflexas e do tônus postural.

• O posicionamento decúbito ventral promove redução do estresse, aumento do período de sono, maior conservação de energia e organização comportamental, principalmente se o bebê for prematuro. Importante destacar que é necessário ter supervisão direta.;
• Favorece a estabilidade postural devido ao contato total do corpo com a superfície de apoio;
• Diminui, significativamente, os níveis de cortisol salivar, da frequência respiratória e do escore de sono de Brazelton, sugerindo a correlação entre essa postura e a diminuição do estresse nesses recém-nascidos (6);
• Essa posição alternativa, no caso de prematuros, mostra menor assimetria de reflexos e de respostas motoras inadequadas, indicando que o movimento simétrico e as respostas motoras são cruciais para o desenvolvimento.

35
continua
continuação
• Alternar os lados periodicamente, no intuito de evitar alterações posturais, assim como favorecer a transferência de peso e a percepção corporal.

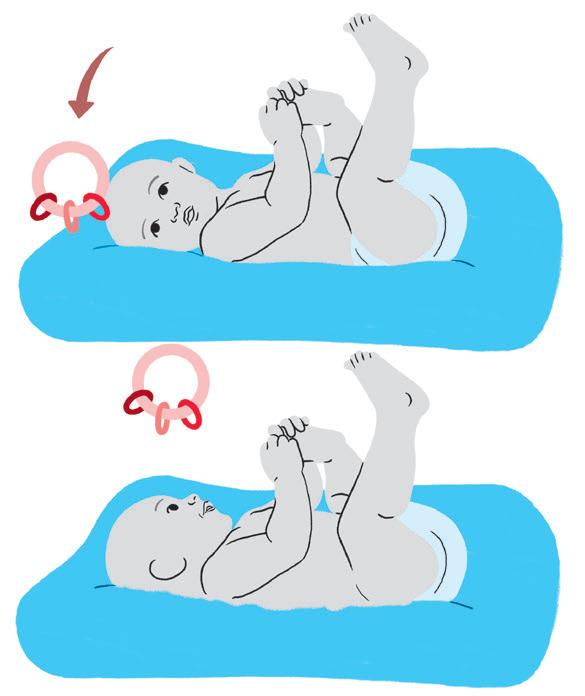
• Não é recomendado o uso de travesseiro por bebês, pelo risco de asfixia. Portanto, a posição da imagem ao lado está correta, apenas o uso do travesseiro que é proibido;
• A melhor posição para o bebê dormir é de costas, com a barriga para cima, em superfície plana e não fofa, por diminuir o risco de Morte Súbita.

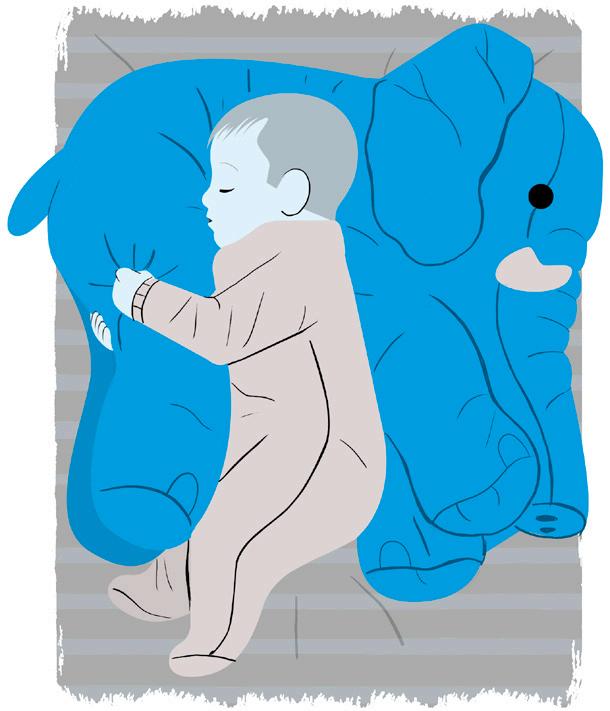
36
• Colocar a criança para dormir de lado, apoiada, oferece segurança, como também organiza o bebê, principalmente se a criança tem alteração de tônus, como hipotonia e frouxidão ligamentar (síndrome de Down), ou mesmo a hipertonia (rigidez). continua
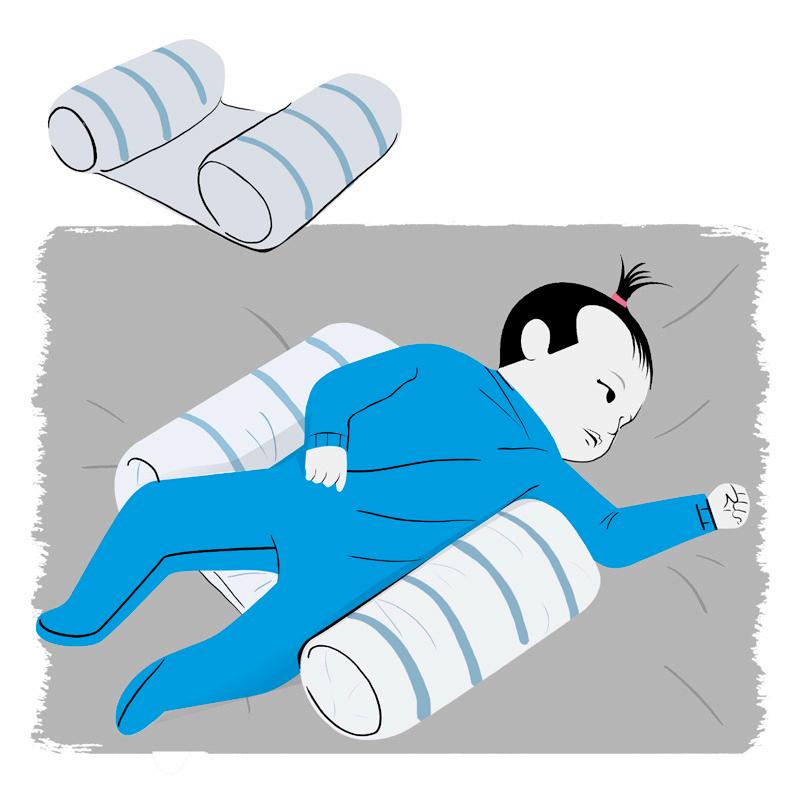
Rolinhos ou ninho para dormir
• Considerando que o bebê, dentro do útero, se encontra em um padrão flexor, em um ambiente aquecido e aconchegante, é recomendado, no primeiro trimestre, usar rolinhos e/ou ninhos para organizar e oferecer segurança.

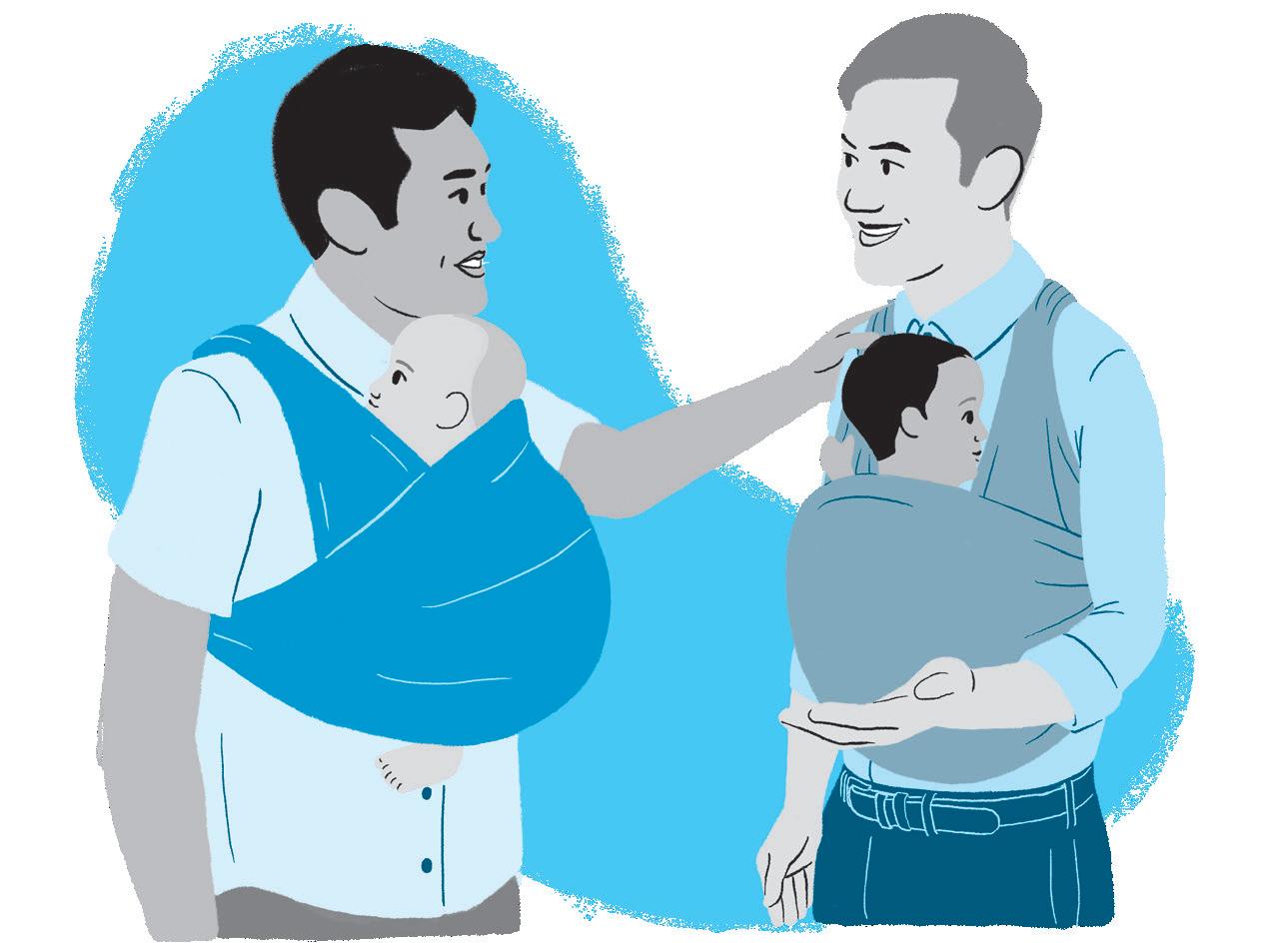
• Aconselhar os pais/cuidadores que peguem o bebê de forma adequada, indicando que o posicionamento adequado influencia positivamente o desenvolvimento sensório-motor e cognitivo do bebê. E sempre observar o alinhamento e o apoio necessários para a manutenção da posição.
Veja, a seguir, formas adequadas e seguras de segurar e carregar o bebê no primeiro Trimestre:


37
Fonte: autoria própria.
conclusão continua
Figura 5 Formas adequadas e seguras de segurar e carregar o bebê no primeiro trimestre


O sling, também conhecido como carregadores de bebês, traz diversos benefícios para pais/cuidadores e filhos, como por exemplo:
• Estimula o fortalecimento de vínculo entre os pais/cuidadores e o bebê;
• O bebê fica na posição vertical após a amamentação;
• Os pais/cuidadores ficam com os braços e mãos livres, de uma maneira funcional, enquanto oferece colo para o bebê;
• O peso do bebê é dividido corretamente, pois favorece posturas fisiológicas e mantém o bebê confortável;
• Ameniza cólicas e refluxos no bebê;
• Facilita o processo de amamentação.
38
Figura 6 − Uso adequado do sling
Fonte: autoria própria.
conclusão
Fonte: autoria própria.
D I c AS DE ATI v IDADES PARA O PRIMEIRO TRIMESTRE
Quadro 3 – Atividades para o primeiro trimestre
Objetivo:
• Estimulação visual, auditiva; aquisição de habilidades manuais e linha média.
Como fazer:
• Posicione o bebê de barriga para cima e, com o auxílio de brinquedo sonoro suave e colorido, chame a atenção para que o bebê consiga tocá-lo, enquanto se mantém olhando para o brinquedo.
• Movimente o objeto de um lado para o outro, aproxime o objeto até as mãos do bebê e o auxilie para que consiga tocar no objeto e senti-lo.
• Essas atividades serão pré-requisito para as habilidades sensório-motoras futuras.
Objetivo:
• Estimular o controle cervical, o rolar, a audição, a visão e as habilidades manuais.
Como fazer:
• Colocar o bebê em decúbito lateral; os braços ficam livres para manuseio de brinquedos.
• Se usar a calça de posicionamento ou as pernas do adulto, a cabeça da criança deverá ser posicionada no meio das duas pernas. Crianças com um dos braços comprometido (hemiplégicas / um dos braços com musculatura mais durinha) podem ser favorecidas nesta postura, ao serem colocadas de lado, com o braço comprometido por cima e o adulto estimulando esse braço. Se a criança for muito espástica (musculatura durinha), a perna de baixo pode ficar esticada e a de cima dobrada em cima da perna da calça.

39
continua
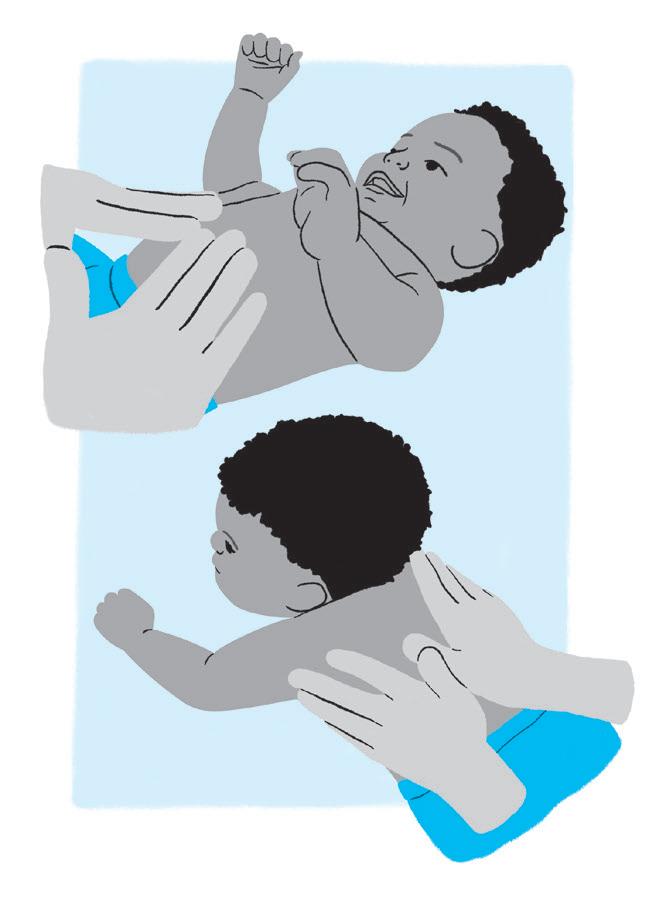
Objetivo:
• Estimular a coordenação visomotora, a audição; ajudar o bebê a levar o brinquedo/objeto até a boca e facilitar o rolar para o próximo trimestre.
Como fazer:
• Coloque o bebê de lado e vá levando o brinquedo ora para o lado direito, ora para o lado esquerdo.

Objetivo:
• Estimular a interação social, o vínculo afetivo e o contato visual.
Como fazer:
• De frente para o bebê, chame sua atenção para que olhe para seu rosto (especialmente os movimentos de sua boca), fazendo com que a cabeça do bebê se mantenha reta. Converse com o bebê, sorria, cante músicas, conte histórias para que o bebê continue olhando reto para você. Mude o tom de voz para estimulá-lo e deixá-lo mais esperto/alerta.

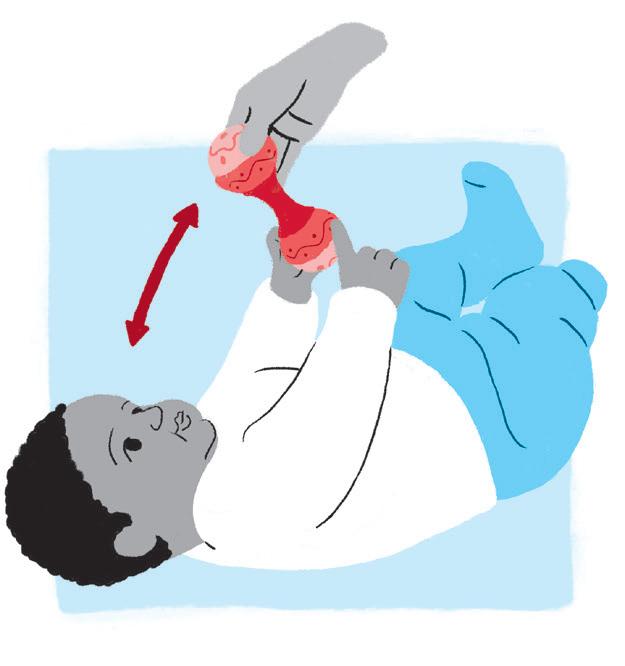
Objetivo:
• Estimulação visual, auditiva e de habilidades manuais.
Como fazer:
• Use sempre brinquedos coloridos e que façam barulho. Troque de brinquedos para manter a atenção da criança.
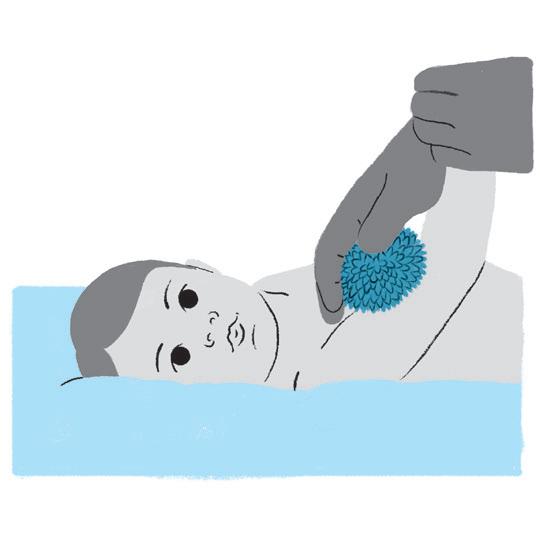
Objetivo:
• Estimulação tátil.
Como fazer:
• Faça estimulação tátil com bolinha, escova e diferentes texturas. Sempre no sentido de baixo para cima.

40
continuação continua
continuação
Objetivo:
• Controle cervical; promove o desenvolvimento oculomotor,
• O alcance, a orientação espacial.
Como fazer:
• Colocar o bebê de barriga para baixo/prono/ decúbito ventral, em uma almofadinha com brinquedinhos à frente. Ajuda a transferir peso para o quadril e a criança consegue permanecer mais tempo.
• Deite o bebê de barriga para baixo sobre as suas pernas ou nessa calça de posicionamento. A posição da cabeça deve ficar na parte mais alta da perna e a dos braços deve ficar para fora da pernas ou calça.
• Se precisar, faça um rolinho com toalha, cueiro ou o que você tiver para facilitar a transferência de peso da cabeça e ombros para o quadril e, assim, permitindo que o bebê consiga, com mais facilidade e conforto, elevar a cabeça.
• Durante a brincadeira, fale com o bebê; ele já é capaz de reconhecer a voz de seu cuidador e emitir sons nasais.

Objetivo:
• Estimular linha média, visão e interação social.
Como fazer:
• Ajude o bebê a levar as mãos até o brinquedo e, em seguida, levar o brinquedo até a boca.
• Mostre um brinquedo/objeto por vez, de preferência coloridos, para que ele fixe o olhar. Ajude o bebê a tocar o brinquedo, fazendo com que suas mãos cheguem até ele e depois encoste uma mão na outra.
41
continua
Objetivo:
• Utilizar massagens para aumentar o vínculo entre o cuidador e o bebê. Faz com que o bebê se sinta amado, alivia as cólicas, proporciona consciência corporal, transmite segurança e estimulação tátil, além de ajudá-lo a relaxar e dormir melhor.
Como fazer:
• Utilizando óleo ou creme infantil, passe, de maneira suave, no corpo do bebê, começando dos pés.
Objetivo:
• Estimular o controle cervical e de tronco, as habilidades manuais, a visão e a audição.
Como fazer:
• Quando o bebê ainda não tem controle de tronco, sentá-lo dentro de uma boia, com travesseiro/almofada nas costas, para ele se sentir seguro.

Objetivo:
• Estimular habilidades manuais, visão, audição e fortalecimento de tronco para a transição do sentar.
Como fazer:
• Posicione o bebê em decúbito lateral no triângulo ou use suas pernas para apoiá-lo. Na frente da criança, coloque brinquedos para que ela possa explorar.

42
continuação continua
Objetivo:
• Estimular contato visual, imitação, interação social e comunicação gestual.
Como fazer:
• Incentive a imitação gestual (estimulação dos neurônios espelhos, responsáveis pela nossa capacidade de imitar).
• Atividade para o final do trimestre.
Fonte: autoria própria.
VÍDEO DEMONSTRANDO OS PRINCIPAIS MARCOS E SINAIS DE ALERTA

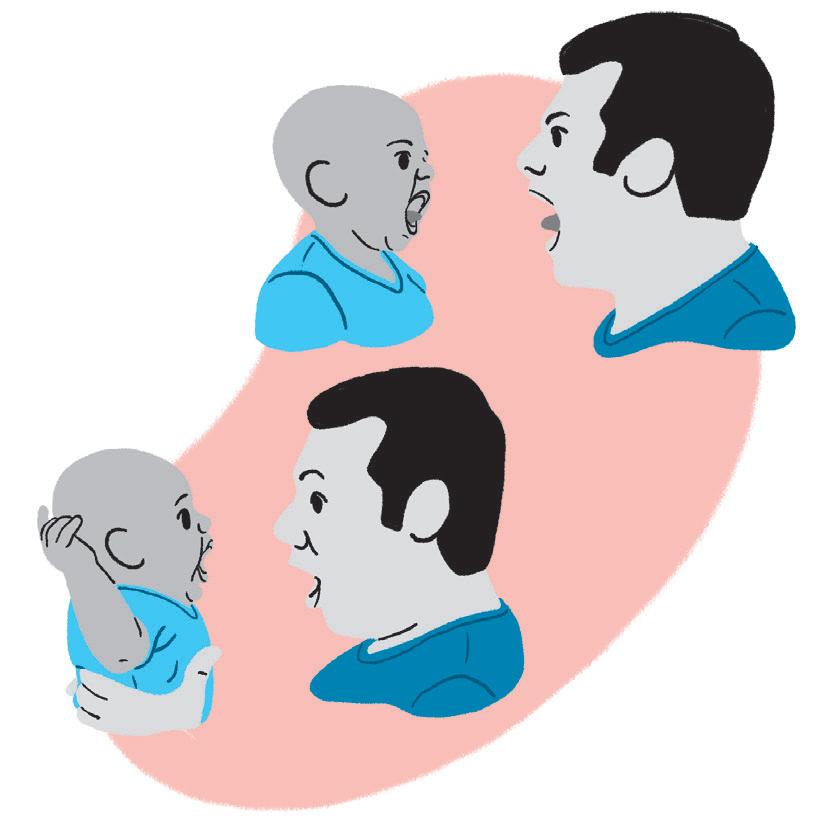
S I n AIS DE A l ERTA n O FI n A l DO PRIMEIRO TRIMESTRE
• Não apresentar, até o final do primeiro trimestre, o sorriso social;
• Apresentar o olhar vago, com pouco interesse;
• Não observar e nem acompanhar os movimentos dos objetos/coisas;
• Ao menor ruído, realiza movimentos de sobressalto;
• Presença de movimentos involuntários;
• Apresentar atetose das mãos;
• Tremores das extremidades;
• Exacerbação do reflexo da sucção;
• Mantém sempre as mãos fechadas;
• Não levar a mão à boca;
• Não responder/reagir a sons;
• Não apresentar, até o final do primeiro trimestre, nenhum grau de controle de cabeça.
s egun D o trimestre - 4 a 6 meses
D ESE nv O lv IME n TO SE n S ó RIO - MOTOR
• Apresenta controle total de cabeça;
• Rola de decúbito dorsal para lateral;
• O bebê, no quarto mês, já alterna movimentos de pernas e braços entre esticadas e dobradas;
• Apresenta uma postura mais simétrica, com as mãos unidas, alcança a linha média e a cabeça está mais centralizada;
• Inicia o rolar, sendo sua primeira forma de exploração do ambiente por conta própria;
43
conclusão
• Não há mais predomínio do tônus flexor e não se observa quase nenhuma resistência ao movimento passivo;
• Em decúbito ventral, eleva a cabeça e o tronco a 90°, fazendo apoio e descarregando o peso nos antebraços;
• Quando colocado sentado no início do segundo trimestre, apresenta um bom controle de cabeça, mas ainda não tem controle de tronco, adquirindo-o até o final do 6º mês;
• No início do quarto mês, desaparecem completamente RTCA e todos os outros padrões tônicos posturais, desde que o bebê não seja prematuro;
• Aos cinco meses, já vemos uma melhora do tônus abdominal; o bebê já leva os pés à boca e faz ponte;
• Já empurra as pernas quando os pés estão encostados em uma parede ou superfície dura;
• Aos cinco meses, já tem uma estabilidade incipiente do tronco. Quando colocado sentado, consegue manter-se na posição com apoio anterior;
• A partir dos seis meses, o bebê pode iniciar o arrastar para frente ou para trás;
• Surgem:
• Reações de Paraquedas,
• Reação de endireitamento e
• Reflexo Landau durante o quinto mês de vida.
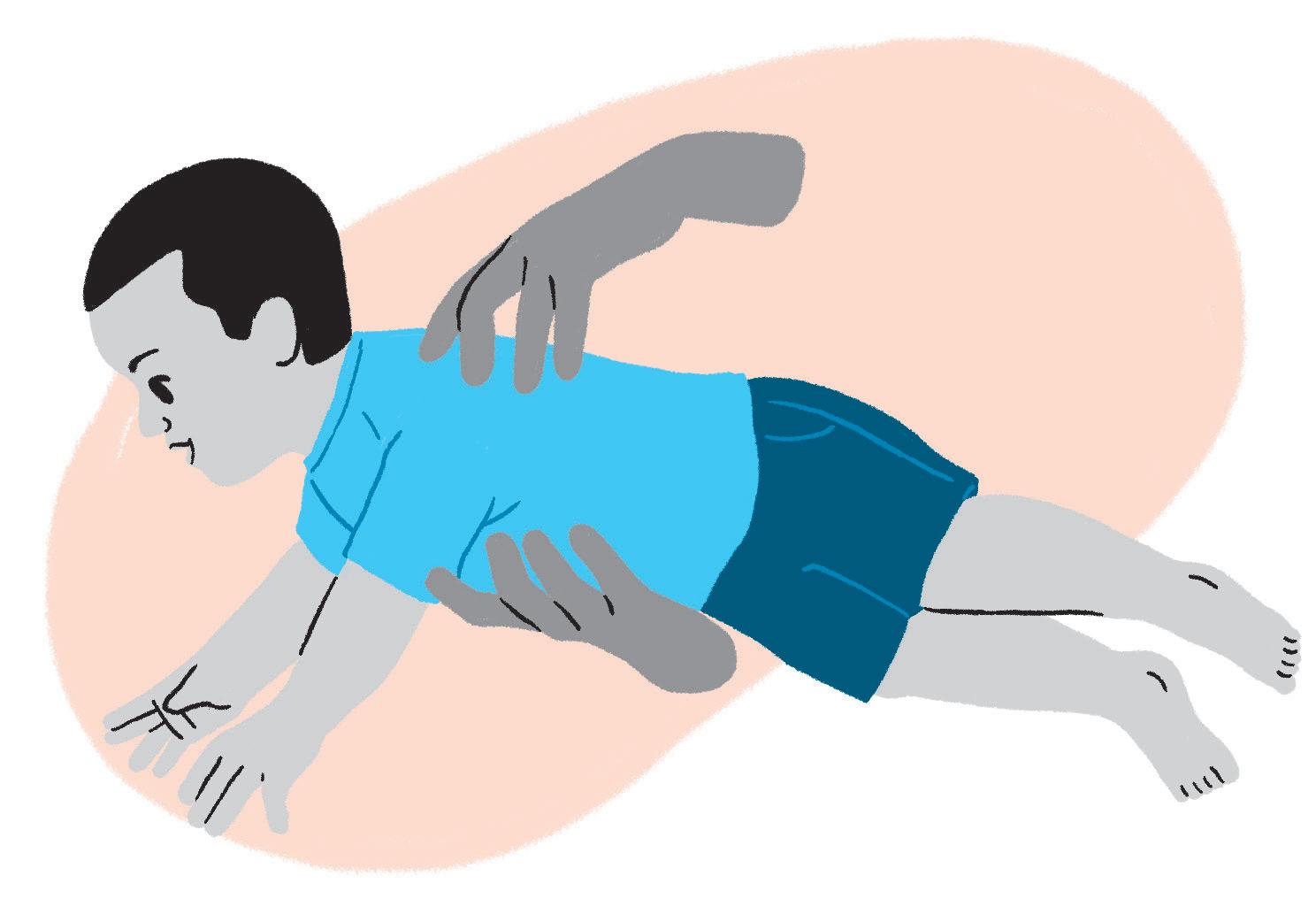
44
Figura 7 Principais reflexos e reações do segundo trimestre
Fonte: autoria própria.
D ESE nv O lv IME n TO DA FU nçãO MA n UA l
• No início deste trimestre, o bebê começa a brincar com as próprias mãos;
• O bebê já tem uma busca ou intenção pelo alcance de objetos;
• As mãos, dedos e objetos são levados à boca e sugados;
• O bebê tem uma preensão fraca e de curta duração; ele abre a mão, soltando o objeto que segura, rapidamente;
• Apalpa o próprio corpo e brinca com os dedos das mãos e pés;
• O bebê já tenta pegar um objeto/brinquedo com uma mão, já demonstrando preensão voluntária;
• Por volta do quinto mês, pode ainda soltar objetos sem intenção e leva as mãos até objeto, com controle;
• A partir do quinto mês, o bebê começa a fazer preensão palmar ,passar objeto de uma mão para outra, porém de modo separado;
• Aos seis meses, tenta se erguer para sentar, apoiando as mãos.
D ESE nv O lv IME n TO DA c OMU n I c AçãO, l I n GUAGEM E AUDI çãO
• Vira a cabeça para a lateral, em direção ao som;
• Fica atento às tonalidades diferentes de ruídos;
• Segue objetos que caem ou são arremessados;
• Produz sons nasais;
• Apresenta comportamentos comunicativos de imitar expressões faciais e vocalizações (começam a adquirir entonação);
• Até os 5 meses, surgem os “jogos vocais”, quando o bebê brinca com os sons que emite, fazendo repetição da mesma sílaba (ex.: /papapa/, /mamama/);
• Sorri e solta gritos de alegria ao brincar.
D ESE nv O lv IME n TO c OG n ITI v O
• O bebê sorri e passa a ficar mais interessado em pessoas do que em objetos, como era até então;
• Observa as faces/rostos atentamente;
• Reconhece pessoas e coisas familiares de longe; às vezes, estranha;
• Inicia as associações acústico-visuais;
• Os objetos são acompanhados em todos os planos. Já realiza a coordenação olho/mão;
• Sorri para sua imagem no espelho e tenta interagir com ela, achando que é outra criança;
• Investiga o ambiente e mostra predileção por certos objetos, na exploração visual;
45
• Reage ao desaparecimento do rosto, mudando de expressão;
• Desvia a atenção em resposta ao som ou movimento de um objeto;
• Reage quando chamado pelo nome;
• Apresenta animação antecipatória (por exemplo: mostra-se animado quando alguém irá pegá-lo no colo).
D ESE nv O lv IME n TO SO c IOEMO c IO n A l
• Sorri espontaneamente;
• Responde ao afeto;
• Demonstra certa timidez, mas pode ser conquistado;
• Reage adequadamente a situações agradáveis e desagradáveis;
• Demonstra se está feliz, triste ou irritado;
• Quando a criança se mostra ansiosa, reage com agitação;
• O bebê gosta de brincar com as pessoas e pode chorar se a brincadeira acaba;
• Reage à brincadeira “esconde-esconde” da face.
P OSI c IO n AME n TOS POSS ív EIS E I n DI c ADOS PARA O b E bê n O SEGU n DO TRIMESTRE
Estes posicionamentos a seguir têm como objetivos:
Quadro 4 – Formas de posicionamento do bebê no segundo trimestre
Formas de colocar a criança sentada:
• Quando a criança ainda não adquiriu controle de tronco:
• Calça de posicionamento com as pernas cruzadas;
• Uso de boia inflável ou câmara de pneu;
• Sentada em um sofazinho de espuma, com cinto.
• Quando a criança já possui reação de proteção anterior:
• Calça de posicionamento com as pernas abertas;
• Uso da almofada de amamentação.

46
continua
• Posicionar a criança no canto do sofá, na quina entre o braço ou no encosto. Sempre com supervisão direta.
Fonte: autoria própria.

Além das formas anteriormente citadas de segurar o bebê, no segundo trimestre, é possível acrescentar mais esta forma de segurar o bebê:
Figura 8 Formas adequadas de segurar e carregar o bebê no segundo trimestre

Fonte: autoria própria.


O uso do canguru inicia-se a partir do segundo trimestre, quando a criança já adquiriu o controle cervical.
Figura 9 Uso adequado do canguru
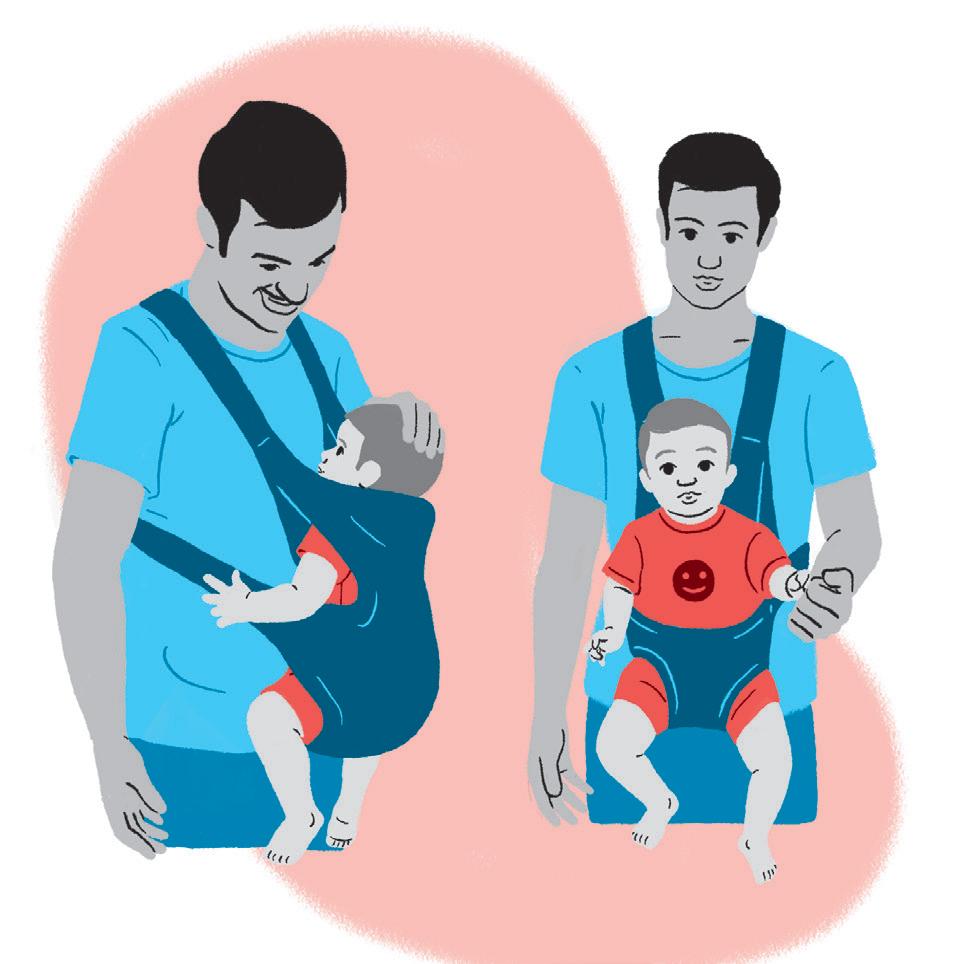
47
conclusão
Fonte: autoria própria.
D I c AS DE ATI v IDADES PARA O SEGU n DO TRIMESTRE
Quadro 5 – Atividades para o segundo trimestre
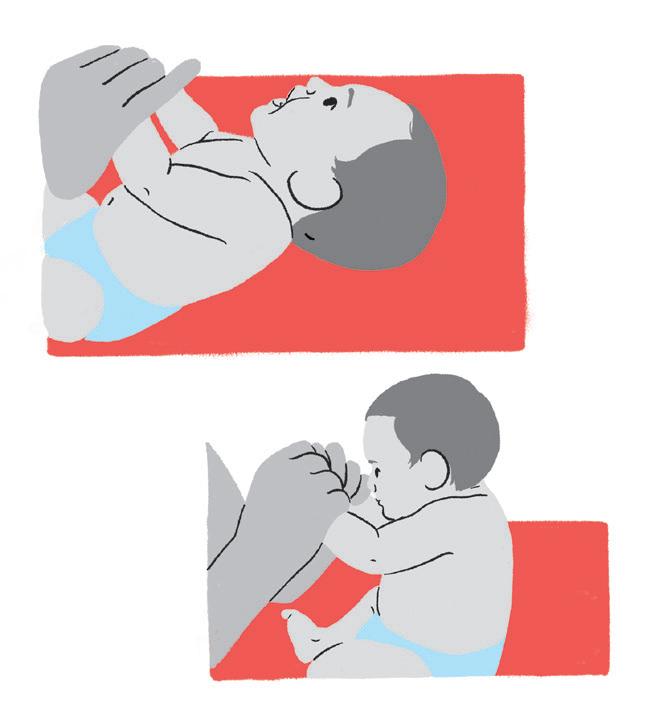
Objetivo:
• Estimular o controle cervical, o contato visual e a atenção auditiva. Ajuda a fortalecer os músculos do pescoço e do abdômen do bebê.
Como fazer:
• Com o bebê deitado de barriga para cima, segure suas mãos e puxe-o até ficar sentado. Depois de ficar cerca de 6 segundos sentado, voltar a deitar e repetir.
• Lembre-se sempre de cantar com boa entonação e mantendo contato visual com o bebê.
Objetivo:
• Estimular o alcance, as habilidades manuais e visuais e a atenção auditiva.
• Essa posição favorece o controle de cabeça/pescoço e apoio nos antebraços.
Como fazer:
• Com o bebê posicionado de barriga para baixo, estimule-o com algum objeto/brinquedo para que ele levante a cabeça e desenvolva a coordenação visual.
• Durante a atividade, fale com o bebê, nomeie os brinquedos.
• Se tiver muito difícil para o bebê, faça um rolinho de toalha, cueiro ou lençol que você tiver em casa e coloque-o debaixo do peito do bebê.

Objetivo:
• Estimular o rolar para alcançar os brinquedos, estimulação visual e auditiva.
Como fazer:
1. Posicione o bebê de bruços ou de barriga para cima e coloque brinquedos fora do alcance.
• Movimente os objetos (brinquedos) de um lado para o outro para que o bebê, inicialmente, tente

48
continua
continuação
acompanhar o objeto e depois tente pegá-lo, se deslocando lateralmente.
2. Coloque o bebê de barriga para cima e coloque um brinquedo ao lado dele, depois, com um cueiro ou trocador, facilite o rolar. Sempre para os dois lados.
Objetivo:
• Estimular a postura mais alta e favorecer o controle de tronco.
Como fazer:
• Utilize objetos/acessórios ou qualquer outra coisa que sirva de objeto para apoiá-lo, como: uma boia, um pneu ou uma calça de posicionamento.
• A partir desse momento, o bebê já pode ser colocado na posição sentado por alguns minutos, durante o dia.
• Quando o bebê ainda não tem controle de tronco, sentá-lo dentro de uma boia para que ele apoie com as mãos favorece o ganho do controle de tronco e o bebê se sente seguro.
• A bacia, utilizando-se travesseiros, almofadas ou edredons como proteção, também pode ser usada para ajudar o bebê a conseguir e melhorar o controle de tronco.
• O bumbo (cadeira/assento infantil) é outra opção para favorecer o sentar, quando o bebê ainda não tem controle de tronco. O ideal é que seja feito com uma mesinha para que possamos colocar um brinquedinho para estimular o brincar e as habilidades manuais.

Objetivo:
• Estimular o alcance anterior, as habilidades manuais, visuais e auditivas, o equilíbrio e a reação de proteção.
Como fazer:
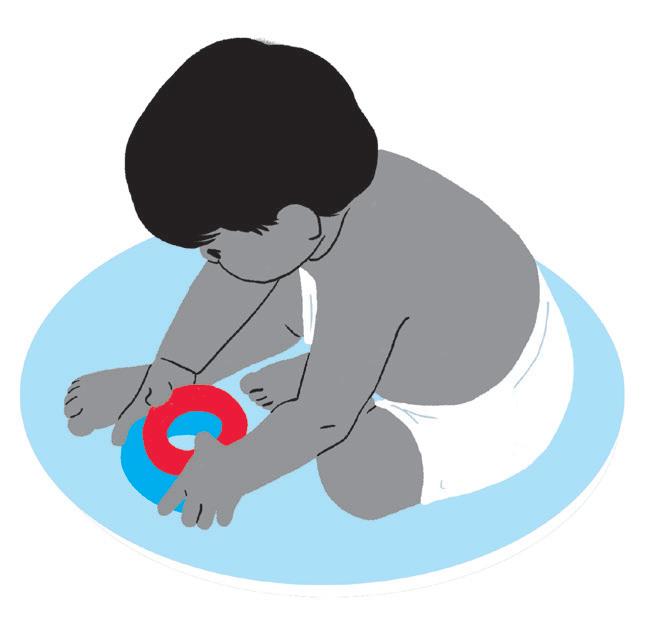
49
• Como, a partir do quinto para o sexto mês, o bebê já tem reação de proteção anterior, é importante, para desafiá-lo, colocar brinquedos/objetos à frente dele para estimulá-lo e desafiá-lo. Aproveite para estimular a linguagem: nomeie os brinquedos, utilize sons onomatopaicos, faça movimentos com os lábios. continua
Objetivo:
• Aprimorar a percepção visual, ação/reação do bebê, estimular o sorriso social, favorecer a imitação, a interação e a localização de sons e pessoas.
Como fazer:
• Os bebês amam brincadeiras de surpresas e de desaparecer e aparecer. Segure um pano ou coloque as mãos na frente do bebê, não deixe que veja sua face e pergunte: “Cadê o bebê? Cadê a mamãe? Cadê o papai?”. Em seguida, mostre seu rosto e fale: “Achou!”. Tenha cuidado para não assustá-lo com movimentos bruscos e falas intempestivas.


Objetivo:
• Aprimorar a percepção visual e estimular os sentidos.
Como fazer:
• Cole texturas diferentes (grãos, algodão, isopor, tampinhas, pedrinhas, retalhos de panos, esponja, macarrão…) em um TNT ou EVA. Coloque a criança para poder realizar exploração das diversas texturas.
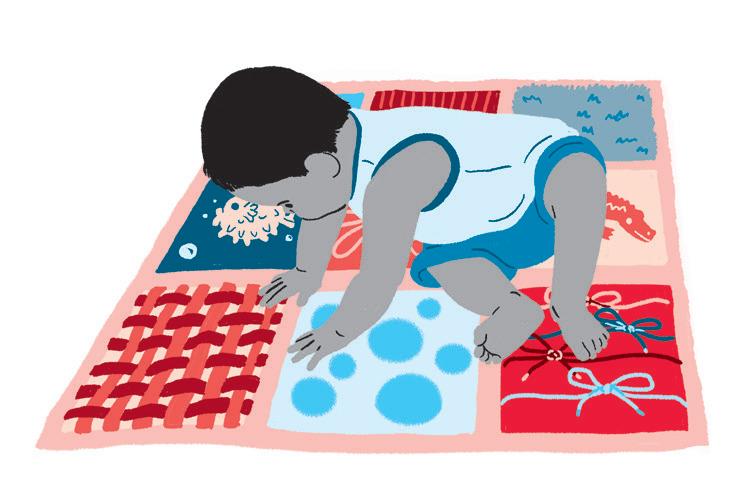
Objetivo:
• Estimular a função bimanual e a coordenação motora grossa/fina, visual e auditiva.
Como fazer:
• Utilize brinquedos coloridos, podendo também ser sonoros. Coloque uma caixa para que a criança possa colocar e retirar os brinquedos/objetos.

50
continuação continua
Objetivo:
• Estimular a descarga de peso nos quatro membros, por meio da postura de quatro apoios; fortalecimento do tronco e preparação para o engatinhar.
Como fazer:
• Sente-se ou ajoelhe-se no chão e coloque o bebê de bruços, em cima de uma das suas pernas. Dobre os joelhos do bebê com uma mão e utilize a outra mão para estender os braços da criança e colocar suas mãos apoiadas e abertas no chão e com os dedos para frente. As mãos do bebê devem estar alinhadas com os ombros. Aos poucos, ofereça objetos para trabalhar o alcance anterior e a transferência para um dos lados.
Objetivo:
• Estimular o contato visual, a imagem e a vocalização.
Como fazer:
• Coloque o bebê em frente ao espelho, faça expressões faciais e converse com o bebê.
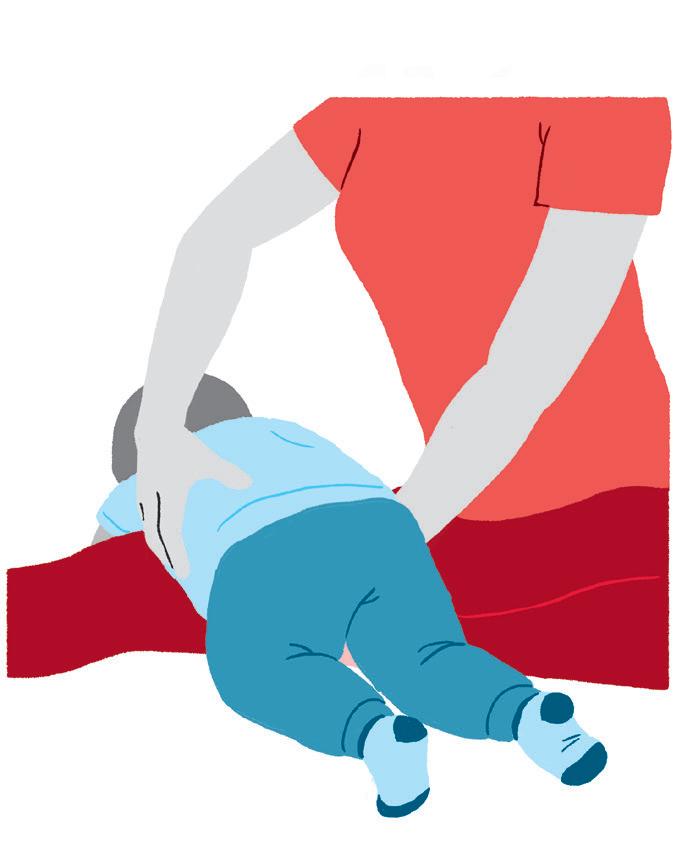

Fonte: autoria própria.
VÍDEO DEMONSTRANDO

S I n AIS DE A l ERTA n O FI n A l DO SEGU n DO TRIMESTRE
• Hipotonia do eixo do corpo;
• Deficiência ou falta de controle cervical;
• Hipertonia de membros;
• Sem interesse ou extremamente lento na movimentação;
• Não empurra com as pernas, quando os pés estão encostados na parede ou em superfície dura;
• Apresenta movimentos bruscos tipo: choque, tremor ou descarga;
• Não vira a cabeça para localizar sons (4 meses);
• Não dá risada/sorriso social;
• Não reage quando chamado pelo próprio nome;
• Não observa o movimento de objetos/coisas/pessoas;
• Não tenta pegar objetos/brinquedos que estão ao alcance;
• Não rola nem se movimenta em nenhuma direção;
• Não emite nem reage a sons;
51
OS PRINCIPAIS MARCOS E SINAIS DE ALERTA
conclusão
• Apresenta dificuldade em levar objetos/brinquedos à boca;
• Não demonstra afeto por seus cuidadores.
t erceiro trimestre - 7 a 9 meses
D ESE nv O lv IME n TO SE n S ó RIO - MOTOR
• É esperado que o bebê fique sentado sozinho ou com ajuda mínima;
• Já faz a transição de sentado para de gato;
• Já fica por um bom tempo sem cair para os lados e para frente, caindo ainda para trás;
• Já arrasta, já engatinha e fica de pé com apoio;
• Alguns bebês, aos 9 meses, puxam para se levantar e fazem marcha lateral com apoio.
D ESE nv O lv IME n TO DA FU nçãO MA n UA l
• No início do trimestre, o bebê ajusta e planeja o alcance de acordo com as características do objeto e com o posicionamento;
• Entre 7 e 8 meses, a criança tenta pegar objetos fora do seu alcance, girando o corpo na direção desejada;
• Inicia os movimentos de preensão fina, pinça inferior ou em chave;
• Passa o brinquedo de uma mão para outra, com maior controle;
• Mantém um objeto em cada mão;
• Abre a mão quando entra em contato com uma superfície firme e já sabe soltar objetos voluntariamente;
• Consegue fazer vários movimentos ao mesmo tempo com as mãos;
• Diante de uma torre/pilha de cubos, pega o terceiro e deixa cair os dois que pegou antes;
• Puxa o brinquedo ou objeto pelo cordão;
• Aos 9 meses, apresenta uma preensão mais desenvolvida, ou seja, segura melhor os objetos.
D ESE nv O lv IME n TO DA c OMU n I c AçãO, l I n GUAGEM E AUDI çãO
• Localiza o som e vira a cabeça para os lados e para baixo indiretamente;
• Imita sons e gestos a partir do modelo;
• Emite muitos sons como, por exemplo: “mamama, bababa”, principalmente, na presença do cuidador;
• Percebe melhor o uso de entonação na fala;
• Começa a usar o dedo para apontar as coisas.
52
VÍDEO COM FORMAS DE POSICIONAMENTO

D ESE nv O lv IME n TO c OG n ITI v O
• O bebê procura objetos/brinquedos escondidos, derruba objetos voluntariamente e os observa;
• Bate objetos contra mesa, chão e superfícies;
• Já entende o “não”;
• Manipula e olha com interesse um objeto;
• Brinca em frente ao espelho.
D ESE nv O lv IME n TO SO c IOEMO c IO n A l
• Tem preferência por brinquedos/coisas;
• Prefere os adultos familiares ou cuidadores;
• Pode ter medo de estranho;
• Atenção compartilhada com o parceiro social e o objeto de interesse mútuo.
P OSI c IO n AME n TOS POSS ív EIS E I n DI c ADOS PARA O b E bê n O TER c EIRO TRIMESTRE
Estes posicionamentos a seguir têm como objetivos:
Quadro 6 – Formas de posicionamento terceiro trimestre
Posição de gato
• Importante ensinar a criança a transição para essa postura, por exemplo, de sentado com as pernas de lado para o gato.

Senta com os pés apoiados
• Quando a criança estiver sentada, procure verificar se o tronco está ereto/reto e os pés totalmente apoiados.
• Favorece o equilíbrio e a coordenação motora.
• Melhora a concentração.

53
continua
Postura ajoelhada com as mãos apoiadas
• Esta é uma postura de transição para o de pé. Para atingi-la, a criança precisa apoiar as mãos em um banquinho ou superfície.
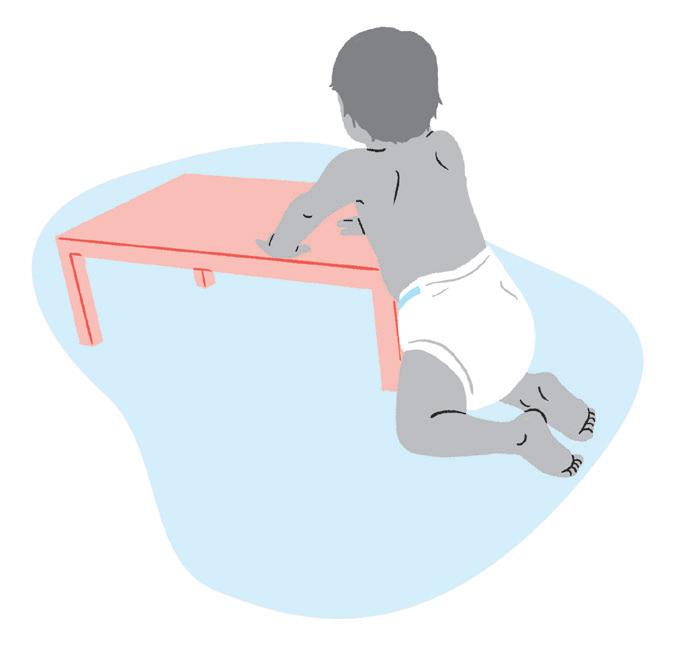
Postura em pé com apoio
• A criança pode se apoiar inicialmente nos móveis da casa e, conforme ela vai se sentindo mais segura, ela solta as mãos.

D I c AS DE ATI v IDADES PARA O TER c EIRO TRIMESTRE
Quadro 7 – Atividades para o terceiro trimestre
Objetivo:
• Estimular o arrastar e também a passagem de deitado para de gato.
Como fazer:
• Coloque seu bebê de bruço e coloque sua mão na sola de cada pé da criança. Inicie empurrando para frente a perna que está esticada. A outra perna irá se dobrar. Repita algumas vezes, trocando de lado. Coloque um brinquedo na frente do bebê para estimular o alcance e para estimular o movimento.
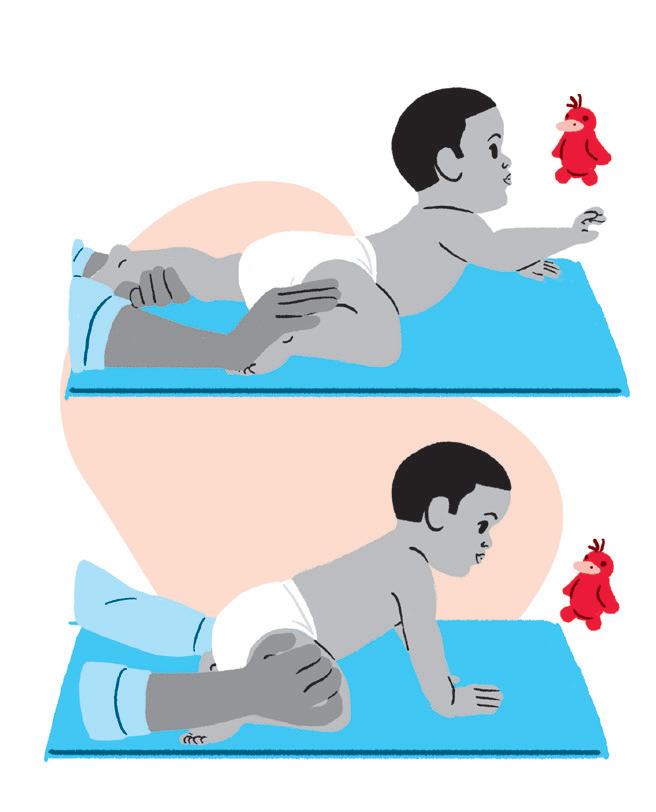
54
conclusão continua
Fonte: autoria própria.
Objetivo:
• Estimular a autonomia do bebê para sentar sem auxílio.
Como fazer:
• O ideal para a criança se sentar, quando está deitada de barriga para cima, é que ela role, se apoie nos braços e eleve o corpo, até chegar à posição. Enquanto ela não conseguir passar por todas as etapas sozinha, pode-se oferecer ajuda com as mãos, bem como apoiando o quadril.
• O sentar sem ajuda exige paciência, já que nem sempre a criança consegue realizar o movimento da maneira adequada. São várias tentativas até conseguir.
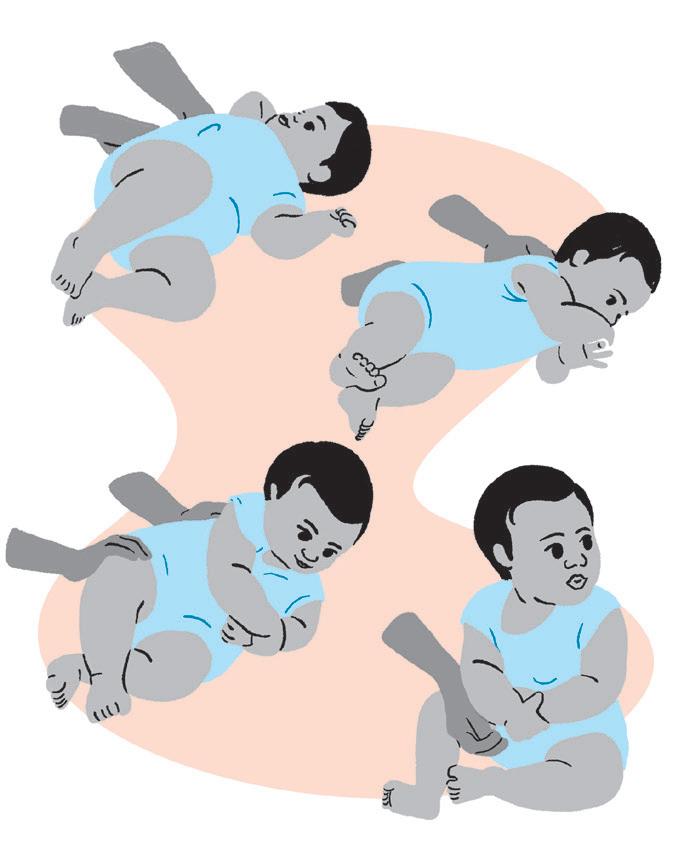
Objetivo:
• Aperfeiçoar o controle de tronco, estimular a coordenação motora grossa e habilidades manuais.
Como fazer:
• Sentado num banquinho com apoio, dentro da caixa de hortifruti (também pode ser utilizada uma caixa de papelão, bacia funda ou uma caixa de madeira).
• Podem ser realizadas várias atividades sensório-motoras dentro da caixa, desde explorar um brinquedo ou objeto, explorar texturas, abaixar para pegar objetos etc... Deixe o bebê explorar uma coisa por vez. Se não tiver banquinho, pode utilizar algum livro bem grosso, encostado dentro da caixa ou deixar o bebê sentado direto na caixa/bacia.

Objetivo:
• Estimular o bebê a fazer a transição de gato para sentado. Criar autonomia para o bebê trocar de posição.
Como fazer:
• Tracione o bebê para trás e transfira o peso para um dos lados até sentar.
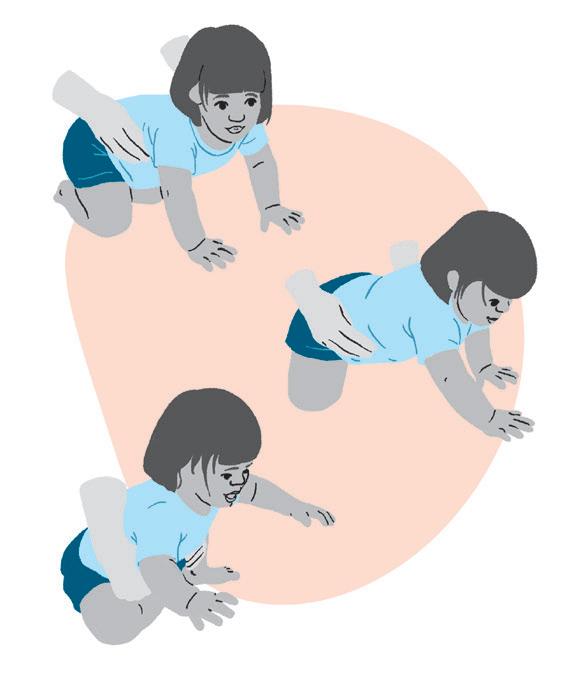
55
continuação continua
Objetivo:
• Estimular o bebê a explorar/brincar com as duas mãos, aprimorar o controle de tronco e o equilíbrio.
Como fazer:
• Coloque o bebê sentado em um local seguro e alguns brinquedos para que ele utilize as duas mãos para brincar.

Objetivo:
• Trabalhar o alcance anterior em três posturas: deitado, sentado e de gato. Estimulação visual, auditiva e de habilidades manuais.
Como fazer:
• Colocar o bebê nas três posturas: deitado, sentado e na transição de sentado para o gato e adicionar brinquedos (podendo ser sonoros) para estimular a criança a realizar o alcance anterior.
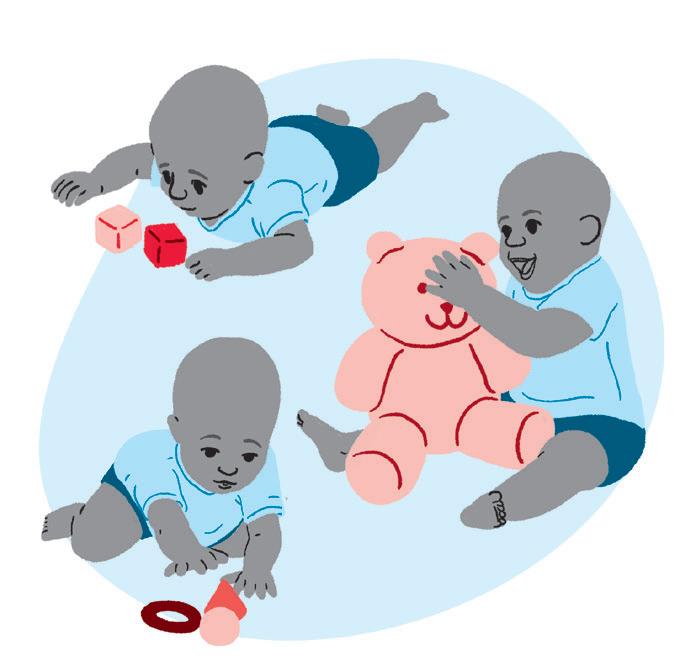
Objetivo:
• Trabalhar o alcance anterior, a transferência de peso e a rotação do tronco.
Como fazer:
• Coloque a criança sentada, de frente ou de lado para uma caixa de papelão.
• Fure buracos na caixa e pendure fitas coloridas.
• Para trabalhar o alcance anterior, coloque a criança de frente para a caixa e, para trabalhar rotação de tronco, coloque a criança sentada do lado da caixa.

56
_______________________________________________________________________________________ continuação continua
Objetivo:
• Estimular o engatinhar com ajuda ou assistência.
Como fazer:
• Sente-se ou ajoelhe-se no chão de preferência atrás do bebê. Posicione o bebê barriga para baixo e espere que o bebê use as mãos para tentar levantar o tronco.
• Sua ajuda será colocar uma mão embaixo da barriga dele, para ajudar/dar assistência, enquanto observamos se o bebê dobra/flexiona o quadril e joelhos, montando a posição de gato.
• Quando o bebê estiver na posição de gato, segure no quadril e o balance suavemente em direção aos pés dele, para frente e para trás, mantendo o alinhamento do corpo.
• Uma outra alternativa é colocar um lençol na barriga do bebê e conduzi-lo ao engatinhar, dividindo o peso do corpo.

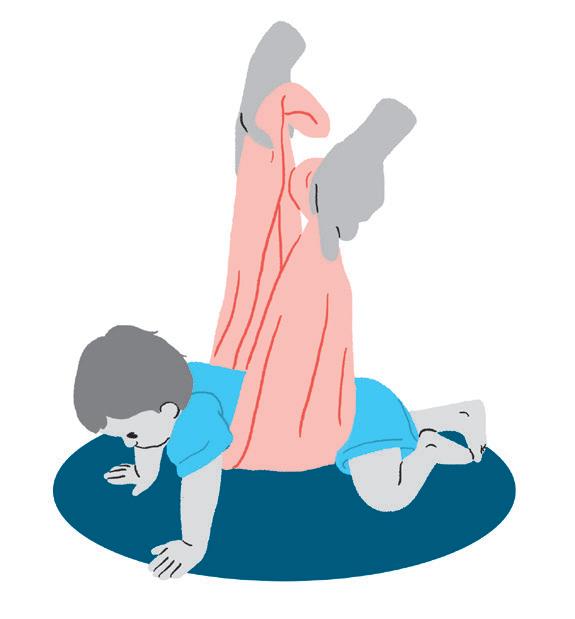
Objetivo:
• Estimular o sistema proprioceptivo, o visual e o engatinhar.
Como fazer:
• Nesta brincadeira, vamos utilizar uma caixa de papelão e uma bolinha. Faça um túnel com a caixa de papelão e coloque a bolinha no final da caixa.
• Uma outra forma de fazer um túnel é usar cadeiras e um lençol. Basta você colocar o bebê em frente ao túnel de um lado e você o chama do outro lado.

57
_______________________________________________________________________________________ continuação continua
Objetivo:
• Trabalhar habilidade motora (passagem de sentado para posição de gato), habilidades manuais (preensão/pinça) e autonomia.
Como fazer:
• Colar/grudar, com fita crepe, alguns objetos/ formas no chão, fazendo um percurso. Para estimular o engatinhar, é necessário motivar o bebê a se deslocar.

Objetivo:
• Treinar a marcha lateral.
Como fazer:
• Posicione o bebê de frente para uma cama ou sofá e coloque um objeto distante dele, de maneira que ele precise se deslocar lateralmente para alcançar esse objeto. Importante treinar os dois lados.

Objetivo:
• Trabalhar coordenação olho-mão, coordenação motora grossa e habilidades manuais e auditivas.
Como fazer:
• Separe potes e duas colheres; os potes vão virar bateria e as colheres serão as baquetas.

58
continuação continua
Objetivo:
• Passar da postura sentado para o engatinhar.
Como fazer:
• O estímulo para que o movimento ocorra é a bola ou qualquer brinquedo ou objeto que se mova.
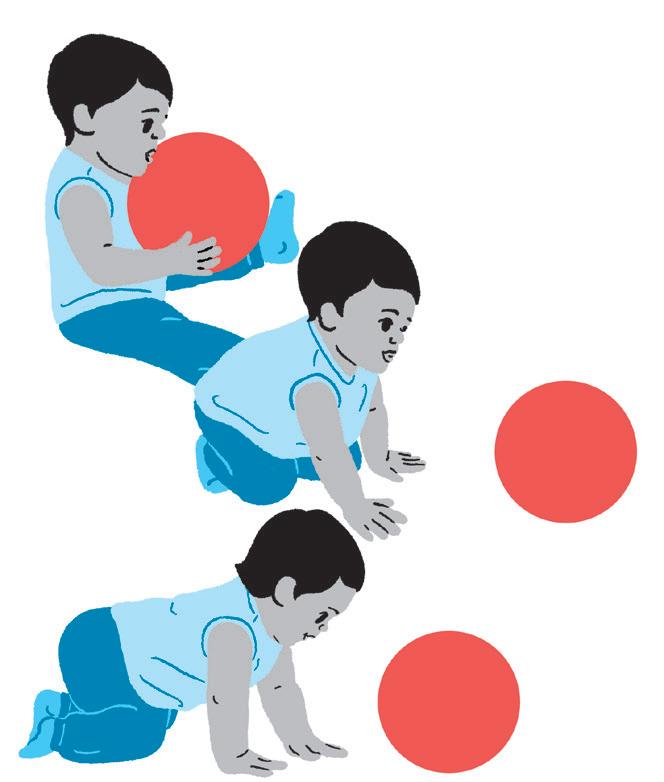
Objetivo:
• Estimulação tátil.
Como fazer:
• Utilize uma vasilha. Dentro você poderá colocar: gelatina, grãos diversos (milho, arroz, feijão), pedrinhas, entre outros. Deixe a criança explorar um de cada vez. Depois, misture alguns itens para que ela comece a diferenciar as texturas.

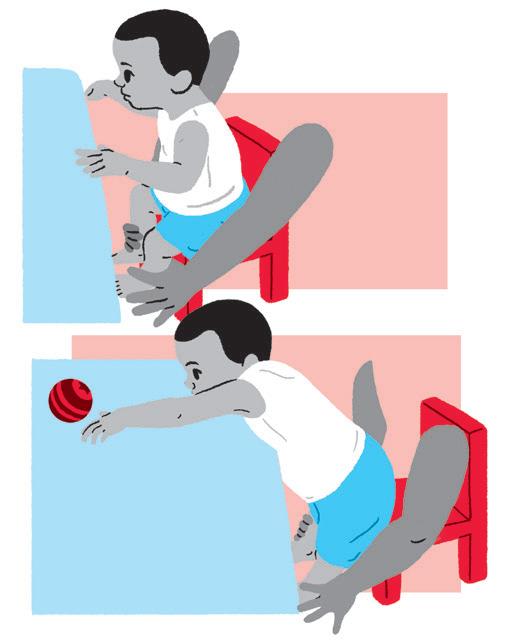
Objetivo:
• Estimular a transição de sentado para em pé e de pé para sentado.
Como fazer:
• Posicionar a criança sentada em uma banquinho e utilizar um brinquedo para motivá-la a passar para de pé.
59
_______________________________________________________________________________________ continuação continua
Objetivo:
• Trabalhar noção corporal, imitação, interação social e o apontar.
Como fazer:
• Posicione o bebê em frente ao espelho, nomeie as partes do corpo e incentive-o a apontar; faça expressões faciais(franzir o nariz, mostrar a língua…) e motive o bebê a imitar.
Fonte: autoria própria.
VÍDEO DEMONSTRANDO OS PRINCIPAIS MARCOS E SINAIS DE ALERTA


S I n AIS DE A l ERTA n O FI n A l DO TER c EIRO TRIMESTRE
• Pernas moles (hipotonia);
• Pernas duras, com hipertonia (espasticidade);
• Não é capaz de sentar (hipotonia de tronco);
• Não suporta o peso nas pernas com apoio;
• Persistência das mãos fechadas e polegares aduzidos;
• Não transfere objetos/brinquedos de uma mão para a outra;
• Não responde ao próprio nome;
• Incapacidade de localizar sons/ruídos;
• Não balbucia nem vocaliza;
• Sorriso social pobre;
• Não se interessa no momento de leitura de um adulto;
• Não se interessa pela brincadeira “Cadê o bebê?/Achou.”;
• Não olha para onde você aponta;
• Não participa de nenhuma brincadeira envolvendo dar e receber.
q uarto trimestre - 10 a 12 meses
D ESE nv O lv IME n TO SE n S ó RIO - MOTOR
• Nesta fase, ocorre a performance do engatinhar (melhora a coordenação de deslocamento e a rapidez);
• O objetivo é aprimorar o desenvolvimento motor e a coordenação para sentar sem apoio/ajuda;
• Estimular o ficar de pé com apoio, puxar-se da posição sentada na cadeirinha para de pé e de pé para sentar-se no chão;
60
conclusão
Desenvolvimento neuropsicomotor típico
• Anda segurando nos móveis, de mão dada ou de forma independente; esta é uma etapa com muita variação;
• Alguns bebês já ficam de pé sozinhos, e outros arriscam até alguns passos;
• Alguns bebês fazem a postura de urso e engatinham também.
D ESE nv O lv IME n TO DA FU nçãO MA n UA l
• Realiza um movimento mais preciso para alcançar o objeto de modo direto;
• Tem o controle da posição sentado e, com isso, consegue conduzir o movimento do seu braço;
• Pega uma bolinha e segura com firmeza;
• É capaz de pegar a sineta pela haste;
• Estende os braços para mostrar o objeto para as pessoas com quem interage;
• Empilha ou faz torre de dois cubos;
• Segura um lápis e rabisca;
• Segura um copo e colher, mas necessita de auxílio/ajuda para levar o alimento à boca;
• Já realiza algumas ações como beber água no copo e pentear os cabelos com auxílio/ajuda;
• Aos 12 meses, entrega o brinquedo ou objeto quando pedido.
D ESE nv O lv IME n TO DA c OMU n I c AçãO, l I n GUAGEM E AUDI çãO
• Localiza os sons para o lado e para baixo rapidamente;
• Usa gestos simples como tchau, balança a cabeça dizendo o não, manda beijo;
• Emite sons com alteração no tom vocal;
• Diz “mama”, “papá”, ambos são sons bilabiais, mais fácil de o bebê produzir. A princípio, a produção é “acidental”, mas à medida que os cuidadores vão dando significado a esses sons, o bebê internaliza e passa a chamar com intenção;
• Começa a espaçar e encurtar mais as vocalizações para dar lugar às respostas advindas de um adulto ou outra criança;
• Faz protesto quando está irritado com algo;
• Faz uso de expressões faciais com mais frequência;
• Faz exclamações de surpresa como: “Uh!”, “Oh!”;
• Tenta repetir palavras que escuta.
61
D ESE nv O lv IME n TO c OG n ITI v O
• Imita gestos;
• Consegue escolher, segurar, pôr ou tirar brinquedos de uma caixa;
• Explora coisas/objetos/brinquedos;
• Bate dois objetos um contra o outro;
• Olha e para um objeto/brinquedo e o localiza quando nomeado;
• Compreende e responde a comandos verbais mais simples (“dá tchau”, “manda beijo”).
D ESE nv O lv IME n TO SO c IOEMO c IO n A l
• O bebê pode ficar tímido ou nervoso com pessoas estranhas;
• Chora quando pais/cuidadores precisam se ausentar;
• Repete sons/reações para conseguir atenção;
• Pode ter preferência por pessoas, objetos e brinquedos;
• Manifesta afeto por beijos e abraços;
• Demonstra medo, ciúme, ansiedade e simpatia em alguns momentos.
D I c AS DE ATI v IDADES PARA O QUARTO TRIMESTRE
Quadro 8 – Atividades para o quarto trimestre
Objetivo:
• Oferecer à criança a noção de que toda ação gera uma reação.
• Estimular o desenvolvimento da fala, a concentração, a memória, o aprendizado, além de trabalhar a coordenação motora grossa e fina.
Como fazer:
• Utilize brinquedos musicais e toque junto com a criança. Pode-se, também, utilizar materiais diversos como, por exemplo, bater a colher em uma latinha.

62
_______________________________________________________________________________________ continua
Objetivo:
• Estimular a imitação das expressões faciais e os movimentos orais, visuais, auditivos e de linguagem.
Como fazer:
• Brinque na altura do rosto do bebê, tampando o seu rosto com um pano ou as mãos e diga: “Cadê - dizer o nome da criança?”. Em seguida, mostre a sua face com alguma expressão e incentive-o a imitar o movimento do seu rosto (exemplo: arregalar os olhos, abrir a boca, inflar as bochechas…).

Objetivo:
• Trabalhar habilidades manuais e criatividade por meio de diferentes texturas.
Como fazer:
• Utilize uma vasilha. Dentro dela, você poderá colocar arroz e alguns brinquedos. Deixe a criança explorar.

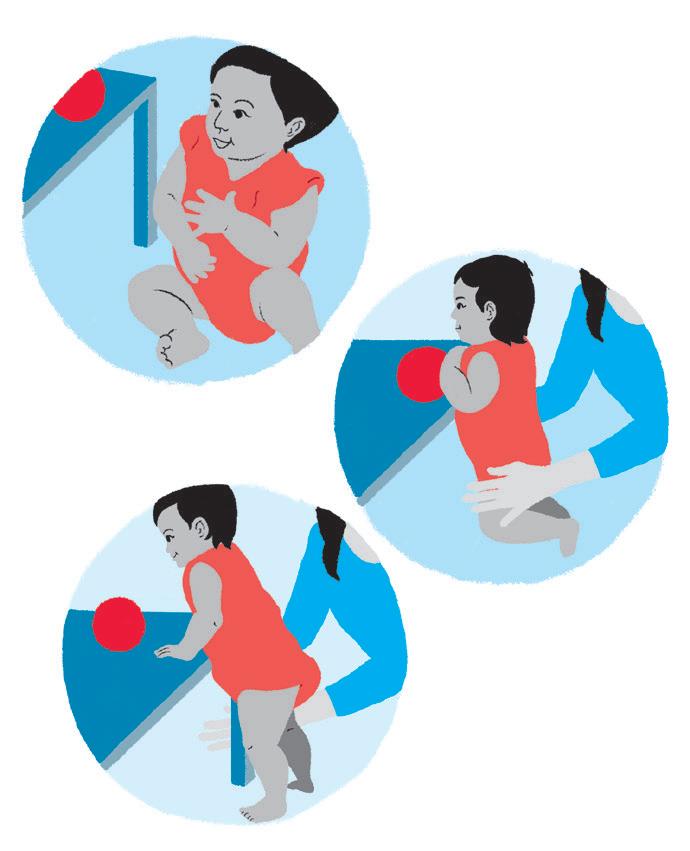
Objetivo:
• Estimular o desenvolvimento motor e aprimorar a transição de sentado de lado para de pé, com apoio das mãos.
Como fazer:
• Coloque o bebê sentado em frente a uma mesinha ou sofá. Utilize um brinquedo em cima desse local plano, porém em uma distância em que o bebê não alcance. Motive o bebê a alcançar o brinquedo, apoiando as mãos na mesinha/sofá, estimulando-o a passar para ajoelhado, semi-ajoelhado e de pé. Com esse estímulo e apoio, o bebê irá se levantar.
63
_______________________________________________________________________________________ continuação continua
Objetivo:
• Trabalhar raciocínio, equilíbrio, preensão, coordenação motora fina, coordenação olho-mão, cores, conceito de tamanhos e seguimento de comandos simples.
Como fazer:
• Posicione o bebê sentado em um local confortável e seguro.
• Deixe a criança explorar o jogo. Depois, mostre como deve ser realizado e nomeie as cores. Peça para a criança tirar e depois colocar.
• Jogo de argolas feito de conduíte e cone de barbante.

Objetivo:
• Estimular o desenvolvimento cognitivo, da linguagem e da comunicação, o reconhecimento de imagem e as habilidades manuais.
Como fazer:
• Realize atividades com livros; leia para o bebê.
• Mostre os desenhos do livro, utilize sons onomatopaicos (“au au”, “muu”...) durante a leitura.

Objetivo:
• Treinar a marcha com auxílio.
Como fazer:
• Há várias possibilidades para realizar esta atividade:
1. Pode-se utilizar cabo de vassoura ou rodo. Coloque o cabo na posição horizontal, na frente da criança. Coloque-a para segurar no cabo e, com auxílio, motive a criança a andar. Outra possibilidade é utilizar o cabo de vassoura na vertical, com o adulto auxiliando e deslocando o bebê, segurando o cabo com uma das mãos.
2. Outra forma de estimular a marcha é com o andador, mas, se o bebê não tiver andador, uma cadeira cumpre o papel. Coloque-o de frente para a cadeira estável, assim, logo ele descobre que pode andar empurrando a cadeira.

64
continuação continua
3. Uma terceira forma de estimular a marcha do bebê é segurando na mãos dele e auxiliando-o no andar.
Objetivo:
• Trabalhar a coordenação motora grossa, as habilidades manuais e o reconhecimento de cores e textura.
Como fazer:
• Realize a atividade com bolinhas, fita adesiva (colorida ou durex) e bambolê. Caso não tenha bambolê, cole na parede ou no chão.
Objetivo:
• Aprimorar a marcha lateral com mais velocidade e noção de lateralidade.
Como fazer:
• Faça uma atividade que estimule o bebê a andar lateralmente, com o apoio das mãos (parede, sofá, cama, portão).

Objetivo:
• Transição de sentado para de pé.
Como fazer:
• Colocar a criança sentada em uma cadeirinha ou banquinho, com o pé encostado no chão. Para incentivar a criança, coloque um brinquedo para chamar a atenção dela e a convide para vir buscar.

65
_______________________________________________________________________________________ continuação continua
Objetivo:
• Estimular a transferência de peso para o membro superior e trabalhar a dissociação das cinturas (escapular e pélvica).
Como fazer:
• Auxilie o bebê a subir escada com apoio.
Fonte: autoria própria.
VÍDEO DEMONSTRANDO
S

• Não engatinhar;
• Não conseguir ficar de pé com apoio;

• Não procurar objetos/brinquedos que viu serem escondidos;
• Não aprender gestos como: balançar a cabeça dizendo não, acenar dando tchau;
• Não apontar objetos/brinquedos/pessoas;
• Permanecer muito parado ou mumificado;
• Apresentar movimentos anormais;
• Não falar sílabas; cessação do balbucio;
• Não apresentar nenhuma tentativa de dialogar com o cuidador com quem mais interage;
• Encontrar-se psiquicamente irritado ou inerte, com sorriso social pobre;
• Perder habilidades que já tinha adquirido.
q uinto trimestre - 13 a 15 meses
D ESE nv O lv IME n TO SE n S ó RIO - MOTOR
• Passa de sentado para de pé sem apoio;
• Já fica de pé sozinho;
• Segura para se levantar, caminha segurando nos móveis ou pode dar alguns passos sem se apoiar;
• Já anda, para e inicia o andar novamente;
• Carrega seus brinquedos em suas mãos, de um lado para o outro;
• Agacha-se para pegar algum objeto pequeno que está no chão e levanta-se, podendo ou não necessitar de apoio dos móveis;
• Anda e explora todo o seu ambiente;
• Início dos primeiros passos do caminhar mais de 06 passos.
66
n
FI
I n AIS DE A l ERTA
O
n A l DO QUARTO TRIMESTRE
ALERTA conclusão
OS PRINCIPAIS MARCOS E SINAIS DE
D ESE nv O lv IME n TO DA FU nçãO MA n UA l
• Aos 13 meses, seu bebê explora pilha/torre de cubos de forma controlada ou numa sequência um a um;
• Com 14 meses, ele rabisca com um lápis, para frente e para trás;
• Consegue pegar dois cubos com uma das mãos;
• Coloca ou guarda um brinquedo ou objeto dentro de uma caixa, quando solicitado ou espontaneamente;
• A partir dos 15 meses, seu bebê já consegue virar as folhas de um livro;
• Atira os brinquedos para longe ao brincar;
• Faz ou empilha torre de dois cubos e ela deve ficar de pé.
D ESE nv O lv IME n TO DA c OMU n I c AçãO, l I n GUAGEM E AUDI çãO
• Localiza os sons para o lado, para baixo e para cima;
• É a fase em que o bebê vai ampliar o seu vocabulário receptivo através de jogos e brincadeiras;
• O bebê nesta fase tem intenção comunicativa;
• Executa gestos e pedidos espontaneamente, sem necessitar de modelos;
• Começa a compreender e responder a comandos verbais mais complexos (ex.: “Cadê a mamãe?”, “Cadê o papai?”);
• Tenta se comunicar através da imitação de palavras e gestos (ex.: indica quando a fralda está suja);
• Com 13 meses, a linguagem inclui, pelo menos, duas palavras, por exemplo: “mamã e papá”;
• Aos 14 meses, alguns bebês sabem falar/pronunciar o nome dos objetos, brinquedos simples que usam (ex.: boneca, gato etc.;
• Aos 15 meses, é esperado que o vocabulário tenha de quatro a seis palavras com significado mais específico, incluindo nome de familiares, irmãos e pessoas mais chegadas da família.
D ESE nv O lv IME n TO c OG n ITI v O
• O bebê é capaz de “colocar e tirar” objetos de uma caixa. Tira e coloca as tampas de panela, potes, frascos;
• Levanta os braços e as pernas para ajudar na hora de se vestir;
• Quando o bebê quer alguma coisa, refere- se a ela apontando com o dedo indicador;
• É a fase em que o bebê mostra ou oferece um brinquedo ou objeto;
• O bebê começa a decidir o que prefere e deseja;
• Explora as coisas de formas diferentes, como chacoalhando, batendo ou arremessando;
• Acha com facilidade objetos escondidos. Brinca de esconder e achar o rosto e de ciranda;
67
• Olha para uma imagem ou objeto certo quando se diz o nome de tal objeto;
• Bate dois objetos um contra o outro;
• Quando demonstramos para o bebê que o seu desempenho nos agradou, ele repete, de forma intencional, o que fez;
• Dar funcionalidade aos brinquedos e objetos.
D ESE nv O lv IME n TO SO c IOEMO c IO n A l
• Em geral, são tímidos ou ficam nervosos com estranhos;
• Possui pessoas e objetos preferidos;
• Demonstra medo em algumas situações;
• Repete sons ou reações para conseguir atenção.
D I c AS DE ATI v IDADES PARA O QUI n TO TRIMESTRE
Quadro 9 – Atividades para o quinto trimestre
Objetivo:
• Estimular o desenvolvimento cognitivo.
Como fazer:
• Você pode se esconder atrás de uma cortina, pilastra ou mesa e o bebê vai procurar. Assim, ele começa a entender que o que some reaparece, o que vai volta e que as pessoas existem mesmo quando não estão na sua frente.

Objetivo:
• Estimular a percepção e a discriminação de eventos sonoros, a repetição dos sons, o desenvolvimento cognitivo e as habilidades manuais.
Como fazer:
• Realize a atividade utilizando brinquedos sonoros, de animais fazendo sons onomatopaicos, ou qualquer objeto que possua som, como instrumentos musicais.

68
_______________________________________________________________________________________ continua
Objetivo:
• Estimular o sistema proprioceptivo, o equilíbrio estático, o fortalecimento global do corpo, o seguimento de comando e a imitação.
Como fazer:
• Você deve fazer a posição de vivo ou morto (agachar e levantar) para a criança realizar por meio de imitação e/ou comando verbal.

Objetivo:
• Ensinar a relação entre ação e reação. Estimular a coordenação olho-mão, as habilidades manuais e a imitação.
Como fazer:
• Empilhe vários blocos diante do bebê e o estimule a jogar tudo no chão, e depois motive-o a empilhar novamente os blocos.
Fonte: autoria própria.


S I n AIS DE A l ERTA n O FI n A l DO QUI n TO TRIMESTRE
• Não engatinha;
• Não consegue ficar de pé com apoio;
• Não procura objetos que viu você esconder;
• Não fala palavras simples como “mama” ou “papa”;
• Não aprende gestos como acenar ou balançar a cabeça;
• Não aponta para objetos;
• Não faz contato visual;
• Perde habilidades que já teve;
• Não busca interação, não reage ou se irrita ao contato com as pessoas e com o ambiente;
• Não responde ao olhar ou aos sons, à conversa e ao toque quando é amamentada, alimentada, colocada no colo ou acariciada;
• Demonstra maior interesse por objetos do que por pessoas;
• Habitualmente fica isolada e não se interessa em brincar com outras crianças;
• Tem dificuldade na fala e em atender aos comandos;
• Faz gestos e movimentos repetitivos;
69
VÍDEO DEMONSTRANDO OS PRINCIPAIS MARCOS E SINAIS DE ALERTA
conclusão
• Tem dificuldades para virar de bruços, sustentar a cabeça, engatinhar e andar. Demora mais tempo que as outras crianças para fazer essas ações;
• Tem dificuldade para memorizar e realizar uma tarefa até o fim;
• Tem dificuldade para aprender e selecionar problemas práticos relacionados as atividades da vida diária;
• Tem dificuldade com o sono ou com a alimentação;
• Tem sensibilidade exacerbada a determinados ruídos de motores de eletrodomésticos, furadeiras e fogos de artifício;
• Não aceita o toque, não responde quando alguém fala seu nome e apresenta baixa frequência de sorriso e reciprocidade social;
• Apresenta muita agressividade;
• Apresenta intensa agitação, impulsividade e falta de atenção;
• Desafia com frequência e tem dificuldade de seguir as regras.
s exto trimestre - 16 a 18 meses
D ESE nv O lv IME n TO SE n S ó RIO - MOTOR
• O bebê está no período de aprimoramento da marcha;
• O bebê prefere subir em escadas e nos móveis. Alguns escalam por toda parte;
• O bebê aprende a chutar, a dar pontapés e a jogar a bola com as duas mãos;
• Os que andaram cedo podem até atravessar obstáculos;
• Já os que andaram entre 12 a 15 meses demonstram mais insegurança e precisam de mais ajuda/apoio para subirem e descerem escadas;
• Tenta escapar quando tentamos pegá-lo.
• Passa com tranquilidade de agachado para de pé;
• Sobe rampa; alguns descem, outros não, depende muito de quando iniciou a marcha;
• Pode conseguir subir degraus e correr;
• Puxa brinquedos enquanto anda.
D ESE nv O lv IME n TO DA FU nçãO MA n UA l
• Nesta fase, o bebê faz rabisco imitativo, sem considerar a direção;
• Rabisca espontaneamente, após ser solicitado;
• Consegue virar duas ou três folhas de cada vez;
• Empilha ou constrói torre de três ou quatro cubos;
• Aponta usando o dedo para mostrar objetos, brinquedos e pessoas;
• Come com uma colher, porém ainda derrama a comida;
• Já consegue tirar a roupa (se despir);
• Alguns tentam lavar/escovar os dentes, embora precisem de ajuda.
70
D ESE nv O lv IME n TO DA c OMU n I c AçãO, l I n GUAGEM E AUDI çãO
• Localiza diretamente os sons para os lados, para cima e para baixo, evoluindo para todos os ângulos;
• Os bebês entendem mais as palavras que ouvem do que desenvolvem a fala;
• Vocaliza sons silábicos, podendo falar diversas palavras simples, porém muitas palavras ininteligíveis;
• Para algumas crianças, a linguagem torna-se mais rica e ocorre o aumento no número de palavras, no vocabulário;
• Aponta para mostrar a alguém o que ele quer.
D ESE nv O lv IME n TO c OG n ITI v O
• O bebê aprende por si só, desde que se sinta acolhido, seguro, num ambiente apropriado e com uma boa mediação (ajuda de algum adulto);
• Ele aprende resolvendo desafios que ele próprio escolhe;
• Entende que massinha, tinta e giz de cera não são para comer;
• Entrega o prato quando termina a refeição;
• Sabe para que servem coisas comuns, por exemplo, telefone, escova, colher;
• Aponta para conseguir a atenção de outras pessoas;
• Mostra interesse em uma boneca ou animal de pelúcia, fingindo alimentá-lo (faz de conta);
• Faz rabiscos sozinho;
• O bebê com 16 meses já sabe o que quer e reconhece as pessoas próximas pelo seu nome;
• Imita o comportamento dos adultos e das crianças mais velhas;
• Compreende ordens relacionadas às partes do seu corpo (“Cadê o nariz?”, “Cadê o pé?”);
• Explora sozinho, mas com um dos pais por perto;
• Início do desenvolvimento da noção espacial.
D ESE nv O lv IME n TO SO c IOEMO c IO n A l
• Nesta fase, o bebê já está sendo incluído nas atividades e rotinas do seu dia-a-dia;
• A capacidade de expressar sentimentos e desejos ainda está em processo de desenvolvimento;
• Neste período, o bebê aprende a lidar com momentos e situações difíceis após vivenciar frustrações, podendo apresentar comportamentos disfuncionais (choro, se jogar no chão);
• É a partir deste período que o bebê desenvolve o altruísmo (fazer com que o outro se sinta melhor);
71
• As interações com os objetos, as pessoas e os ambientes estão mais descontraídas. Ela se sente mais segura para explorar o mundo;
• Gosta de dar coisas aos outros como forma de brincadeira;
• Demonstra afeto pelas pessoas com quem está familiarizada;
• Nesta fase, pode ficar mais grudado com os pais/cuidadores diante de situações novas.
D I c AS DE ATI v IDADES PARA O SE x TO TRIMESTRE
Quadro 10 – Atividades para o sexto trimestre
Objetivo:
• Estimular coordenação motora, lateralidade, percepção de noção espacial e visual, força, ação e reação.
Como fazer:
• Utilize pinos, garrafas pets ou brinquedos diversos (que fiquem em pé) e uma bola.
Objetivo:
• Fortalecimento global do corpo, percepção de noção espacial, corporal e visual e transferência de peso.
Como fazer:
• Estimule a criança a subir e a descer as escadas, apoiando as mãos na parede ou no corrimão. Acompanhe a criança nessa atividade.

72
_______________________________________________________________________________________ continua
Objetivo:
• Aprimorar a marcha, a noção corporal e a coordenação global.
Como fazer:
• Subir escada sem apoio.
Objetivo:
• Estimular a coordenação motora fina e o reconhecimento/nomeação das cores (primárias).
Como fazer:
• Utilize lata com furos na tampa e canudos/fios de cores primárias. A criança irá puxar os canudos/fios/palitos da lata.


Objetivo:
• Estimular: desenvolvimento da linguagem, ritmo, entonação, imitação, ampliação do vocabulário e interação social.
Como fazer:
• Utilize cantigas para esta atividade. Inicie a música e deixe a última palavra para a criança falar - técnica de closed (ex.: “O sapo não lava o...” e a criança diz “pé”).

73
conclusão
Fonte: autoria própria.
VÍDEO DEMONSTRANDO OS PRINCIPAIS MARCOS E SINAIS DE ALERTA

S
TRIMESTRE
• Perdeu habilidades que já tinha conquistado;
• Não consegue andar;
• Não aponta para objetos quando nomeados;
• Não sabe a utilidade de objetos;
• Não faz imitação;
• Não aprende novas palavras;
• Não apresenta um vocabulário de, no mínimo, seis palavra com função;
• Não percebe sons no ambiente;
• Não liga ou percebe se os pais/cuidadores saem ou retornam;
• Não aponta para mostrar coisas para outras pessoas;
• Não possui jogo simbólico.
Conforme a Caderneta da Criança, é recomendado, além da aplicação do instrumento de vigilância dos marcos desenolvimento infantil durante as consultas de rotina na Atenção Primária, realizar a aplicação da escala M-CHAT-R, instrumento que auxilia na identificação de pacientes com idade entre 16 e 30 meses com possível Transtorno do Espectro Autista (TEA).
p erío D o D e 1 ano e 7 meses a 3 anos (24 meses)
D ESE nv O lv IME n TO SE n S ó RIO - MOTOR
• Neste período de 19 a 24 meses, ocorre o aprimoramento da coordenação motora grossa e o desenvolvimento da motricidade fina;
• À medida que a motricidade grossa da criança se aprimora, a partir dos 19 meses, a criança é capaz de andar de costas, de correr, de controlar o agachamento sem cair, embora não controle o seu equilíbrio totalmente;
• Nesta fase de 21 a 23 meses, a criança está mais coordenada, mais independente e consciente do mundo ao seu redor;
• As habilidades da criança se tornaram mais refinadas/aprimoradas;
• A criança de 21 a 23 meses já corre, freia e muda de direção abruptamente;
• Com 24 meses, a criança já é capaz de correr, parar de repente e chutar a bola quase sem cair;
• É capaz de carregar objetos sem derrubar e já sobe escadas sem ajuda;
• Fica na ponta do pé.
74
I n AIS DE A l ERTA n O FI n A l DO SE x TO
D ESE nv O lv IME n TO DA FU nçãO MA n UA l
• O bebê empilha/constrói torres de 5 cubos com demonstração e incentivo;
• Já é capaz de colocar dois ou três encaixes (com demonstração);
• Já começa a folhear um livro de um modo mais refinado;
• Por volta dos 21 meses, se a criança for colocada diante de vários cubos, ela consegue construir/empilhar 6 cubos (com demonstração e incentivo);
• Aos 24 meses/2 anos, é esperado que a criança imite ou copie o risco vertical e o risco circular (desenho de linhas retas e linhas circulares);
• A criança já consegue virar a folha de um álbum, uma a uma;
• Já come com colher e bebe em um copo adequadamente.
D ESE nv O lv IME n TO DA c OMU n I c AçãO, l I n GUAGEM E AUDI çãO
• As palavras e os significados estão em plena construção;
• A partir dos 19 meses, pronuncia/fala muitas palavras, iniciando frases simples, sem os conectores;
• As crianças entre 19 e 20 meses encontram diversos caminhos para fazerem o uso das palavras e entendê-las através de gestos;
• Conhece e nomeia pessoas familiares e partes do corpo;
• Produz onomatopéias (sons) de vários animais e meios de transporte quando está brincando ou vendo o objeto referido;
• Por volta dos 22 meses, já forma frases com 2 a 4 palavras simples;
• Por volta dos 24 meses, a criança já tem capacidade de falar mais de 50 palavras, variando de acordo com o estímulo oferecido;
• Aos 2 anos, produz cerca de 18 fonemas (sons) da língua materna, entre vogais e variáveis;
• Fala seu nome para se referir a si própria;
• Utiliza alguns verbos, nomeia objetos, utilizando menos da linguagem gestual;
• Repete palavras que ouviu numa conversa;
• A criança de 2 anos aponta para objetos, imagens ou pessoas quando ouve seus nomes; reconhece e aponta até mesmo para imagens em um livro;
• Ao final deste 2° ano de vida, ocorre a chamada explosão do vocabulário.
D ESE nv O lv IME n TO c OG n ITI v O
• Compreende ordens rotineiras e situacionais, com duas ações simples;
• Brinca de brincadeiras simples;
• Suas capacidades intelectuais já lhe permitem comunicar seus desejos e sentimentos por meio de gestos, expressões faciais ou palavras;
• Começa a separar cores e formas;
75
• Segue instruções de dois passos, por exemplo: “Pegue a boneca e coloque no armário.”;
• Nesta fase, costuma mostrar interesse em repetir sua rotina com brinquedo, objeto e animal favorito, por exemplo: dar de comer, dar banho etc.;
• Aponta para conseguir atenção de outras pessoas;
• Encontra objetos mesmo quando escondidos debaixo de duas ou três camadas;
• Completa frases e rimas em livros familiares;
• Nomeia itens em um livro de imagens como gato, pássaro ou cachorro;
• As crianças nesta fase têm a consciência de si e de seus limites quando são ensinados;
• Já entende melhor a posição dos objetos/brinquedos no espaço. Está passando a compreender conceitos do que é cheio/vazio, grande/pequeno.
D ESE nv O lv IME n TO SO c IOEMO c IO n A l
• Estranha pessoas desconhecidas;
• Mostra afeto por familiares e cuidadores;
• Mostra cada vez mais sua autonomia e independência;
• A partir desta fase, a esfera socioemocional, emoção/relação (subjetivação) ganha protagonismo na vida da criança;
• A criança se sente segura e confiante quando se vê num relacionamento amigável, mas também sente raiva, ciúme, cria rivalidade e tem sentimentos de estar sendo excluída, assim como vontade de separá-los.
D I c AS DE ATI v IDADES PARA O b E bê n ESSE PER í ODO
Quadro 11 – Atividades para o bebê nesse período
Objetivo:
• Trabalhar resolução de problemas, habilidade motora fina, percepção, nomeação de cores e formas geométricas.
Como fazer:
• Monte quebra-cabeça de duas peças com a criança. A imagem do quebra-cabeça deve ser educativa, por exemplo, pode ser de figuras geométricas, cores, partes do corpo humano, animais. Com isso, você pode aproveitar para nomear e descrever o que tem na imagem e, se for desenho de animas, fazer o som onomatopaico.

76
_______________________________________________________________________________________ continua
Objetivo:
• Estimular habilidades manuais, equilíbrio, percepção visual e espacial.
Como fazer:
• Deixe a criança abrir e fechar a gaveta.

Objetivo:
• Estimular o desenvolvimento cognitivo e a autonomia.
Como fazer:
• Monte um quadro de rotina da criança, com as atividades de seu dia-a-dia. O quadro de rotina é um recurso visual para auxiliar a criança a se organizar e entender as atividades que irá realizar.

Objetivo:
• Estimular coordenação global, lateralidade, equilíbrio, noção corporal, percepção visual e espacial.
Como fazer:
• Leve sua criança em um parquinho; incentive-a a brincar e a interagir com as outras crianças.

77
continuação continua
Objetivo:
• Estimular preensão, concentração, coordenação motora fina, visomotora e seguir comandos.
Como fazer:
• Utilize massinha/isopor e macarrão grosso. Coloque os canudos na massinha ou no isopor e peça para a criança colocar o macarrão.

Objetivo:
• Estimular o desenvolvimento da aquisição motora fina, a sensação tátil e o reconhecimento e a nomeação das cores.
Como fazer:
• Utilize a tinta guache para pintar na cartolina, folha de caderno ou folha A4.
• Pinte as mãos e carimbe na folha. Durante a atividade, nomeie as cores e solicite que a criança escolha a cor que ela deseja.
Objetivo:
• Estimular coordenação visomotora, coordenação motora fina, noção espacial, reconhecimento e nomeação de cores e figuras.
Como fazer:
• Utilize brinquedos de encaixe; pinte de cores diferentes. Peça à criança para fazer o encaixe e nomear a cor. Pode-se fazer com materiais diversos, como caixa de papelão, caixa de sapato e bolinhas de papel.
Objetivo:
• Estimular noção de tamanho, forma geométrica, cores, concentração e habilidades manuais.
Como fazer:
• Utilize potes de plásticos, de diferentes tamanhos e cores (se possível). Separe os potes das tampas e solicite que a criança ache a tampa correspondente a cada pote. Ao finalizar, peça que ela abra os potes e encaixe um dentro do outro. Mostre qual é o grande e o pequeno; nomeie as cores.

78
continuação continua

Objetivo:
• Estimulação cognitiva e de linguagem.
Como fazer:
• Utilize figuras/objetos diversos (animais, objetos do dia-a-dia). Fale o nome e peça para a criança pegar. Pode-se também dizer a função do objeto (ex.: serve para pentear o cabelo). Sempre alterne com a criança a vez de quem vai pedir a figura/objeto.
Fonte: autoria própria.
S I n AIS DE A l ERTA n O FI n A l DOS 2 A n OS

• Perda de habilidades que já tinha adquirido;
• Não consegue seguir comandos simples;
• Não imita sons, gestos, expressões e palavras;
• Não consegue andar/caminhar com firmeza;
• Não conhece a utilidade e a função de objetos e brinquedos;
• Não usa frases de 2 palavras (por exemplo, “beber água”);
• Não fala nenhuma palavra;
• Não sabe o que fazer com coisas comuns, como escova, telefone, garfo, colher;
• Não imita ações e palavras;
• Isola-se, recusa-se a brincar com outras crianças;
• Apresenta gestos/movimentos repetitivos;
• Não faz contato visual;
• Não tem atenção compartilhada.
Conforme a Caderneta da Criança, é recomendado, além da aplicação do instrumento de vigilância dos marcos desenolvimento infantil durante as consultas de rotina na Atenção Primária, realizar a aplicação da escala M-CHAT-R, instrumento que auxilia na identificação de pacientes com idade entre 16 e 30 meses com possível Transtorno do Espectro Autista (TEA)
p erío D o D os 3 anos (36 meses) Da criança
• Já sobe/desce escadas com um pé em cada degrau, com boa performance;
• Corre com facilidade;
79
D ESE nv O lv IME n TO SE n S ó RIO - MOTOR
conclusão
VÍDEO DEMONSTRANDO OS PRINCIPAIS MARCOS E SINAIS DE ALERTA
• É capaz de correr e chutar uma bola sem perder o equilíbrio;
• Algumas adoram escalar;
• É cada vez mais independente ao nível da sua higiene; é já capaz de controlar os esfíncteres (sobretudo durante o dia);
• Nesta faixa etária, já consegue pedalar um triciclo;
• Pula com os dois pés;
• É capaz de andar em linha reta, com um pé atrás do outro.
D ESE nv O lv IME n TO DA FU nçãO MA n UA l
• A criança empilha/constrói uma torre com 10 cubos;
• A criança tem facilidade em manipular e utilizar objetos com as mãos, como: um lápis de cor para desenhar ou uma colher para comer sozinha;
• Vira a maçaneta da porta, abre/fecha tampas de garrafas e jarras;
• É capaz de virar uma página de cada vez.
D ESE nv O lv IME n TO DA c OMU n I c AçãO, l I n GUAGEM E AUDI çãO
• Fala palavras como eu, você, nós, mim e alguns plurais em contexto adequado (ex.: gatos, cachorros, carros);
• Canta canções/músicas infantis;
• Gosta de ver livros e pode “fingir” estar contando a história do livro;
• Consegue repetir partes de uma história que lhe foi contada;
• Responde a perguntas simples (Quem?, Onde? e Qual?);
• Inicia a fase dos “porquês?”;
• Mantém uma conversa, criando duas ou três frases. Pode usar alguns conectivos, no entanto ainda há erros gramaticais (ex.: “Essa boneca chóia e fazi xixi” (Essa boneca chora e faz xixi.);
• Faz uso de muitos substantivos: nomes de brinquedos, objetos da casa, pessoas do convívio diário, partes do corpo (pelo menos 4), alimentos, animais, bebidas e roupas;
• Usa diversos verbos para representar as ações e alguns adjetivos (grande/pequeno, limpo/sujo, feio/bonito, quente/frio);
• Expressa-se bem o suficiente para pessoas desconhecidas, se fazendo entender na maior parte do tempo;
• Utiliza mais de 500 palavras e compreende cerca de 900 palavras.
D ESE nv O lv IME n TO c OG n ITI v O
• Identifica o gênero (feminino/masculino);
• Reconhece membros da família e objetos comuns;
• Entende o que está dentro/fora, em cima/embaixo, quando é falado;
• Consegue obedecer a comandos com 3 passos/instruções;
• Já é capaz de montar um quebra-cabeça de 3 ou 4 peças;
80
• Vira as páginas de um livro uma por vez;
• Compreende conceitos de número e de espaço: mais, menos, maior, dentro, debaixo, atrás;
• Começa a compreender que os desenhos e símbolos podem representar objetos reais;
• Entende o significado de “dois”;
• Consegue copiar um círculo com um giz de cera ou lápis;
• Compreende ordens com frases na negativa;
• Exibe uma curiosidade insaciável, fazendo inúmeras perguntas;
• Começa a ter noção das relações de causa e efeito;
• Já é capaz de revezar nas brincadeiras.
D ESE nv O lv IME n TO SO c IOEMO c IO n A l
• Identifica outros sentimentos para além da tristeza, raiva ou contentamento;
• Expressa preferências pessoais;
• Socialmente, a criança está mais preparada para se ajustar a novas rotinas como, por exemplo, ir à escola;
• Nesta idade, ela se despede dos pais com mais facilidade, pois já tem capacidade de entender que eles voltarão para buscá-la mais tarde;
• Mostra preocupação e afeto com os amigos quando estão chorando;
• Demonstra uma série de emoções e é capaz de reconhecer algumas no próximo;
• É bastante sensível aos sentimentos dos que a rodeiam relativamente a si própria;
• Demonstra não gostar de mudanças drásticas na rotina da vida diária;
• Tem dificuldade em cooperar e partilhar;
• Preocupa-se em agradar os adultos que lhe são significativos, sendo dependente da sua aprovação e afeto;
• Fica empolgada quando está com outras crianças;
• Mostra cada vez mais independência;
• Mostra um comportamento desafiador (faz o que lhe foi negado);
• Brinca principalmente ao lado de outras crianças, como em brincadeiras de pega-pega.
81
D I c AS DE ATI v IDADES PARA A c RIA nç A n ESTE PER í ODO
Quadro 12 – Atividades para crianças neste período
Objetivo:
• Estimular a coordenação motora-fina, a coordenação visomotora e a concentração.
Como fazer:
• Pode colocar palitos/canudos, em um pedaço de massinha para que a criança coloque liguinhas/ macarrão de argola.
• Colocar moedinhas no cofrinho.
Obs.: Esta atividade tem que ser supervisionada, pois há risco de a criança colocar os materiais na boca.

Objetivo:
• Estimular a musculatura das mãos.
• Promover o desenvolvimento sensorial, a criatividade, linguagem, imitação e faz de conta.
Como fazer:
• Utilizar massinha de modelar (pode-se utilizar a massinha caseira).
• Utilize a criatividade. Pode fazer animais, pessoas etc.
Objetivo:
• Reconhecer e nomear formas e cores.
• Estimular o planejamento, a percepção, a memória, a atenção e a concentração.
Como fazer:
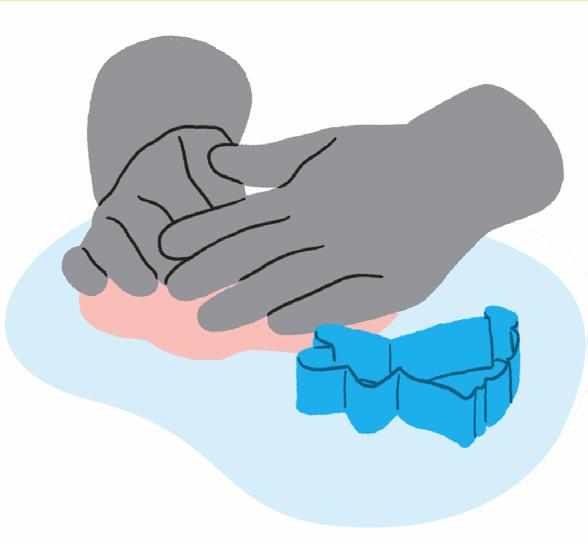
• Utilize quebra-cabeça de formas.
• Pode ser confeccionado de materiais diversos: papelão, folha de papel, canetinha, EVA, feltro, dentre outros.

82
_______________________________________________________________________________________
continua
Objetivo:
• Estimular coordenação motora fina, atenção, concentração, coordenação visomotora, planejamento, troca de turno (tempo de espera), tolerância à frustração e compreensão de regras.
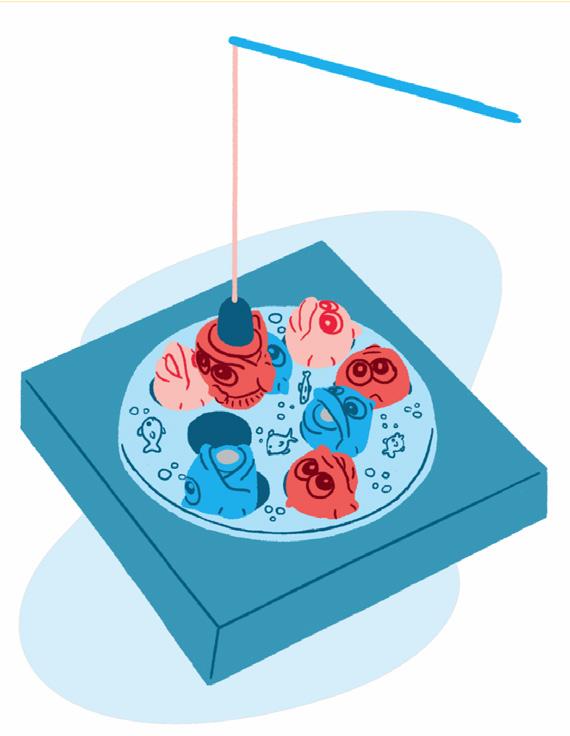
Como fazer:
• Pode-se utilizar jogo de pescaria. Sempre ir mostrando à criança que cada um tem a sua vez de jogar.
Objetivo:
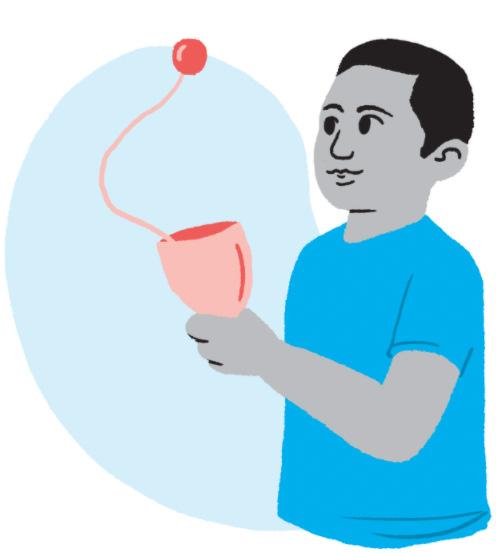
• Estimular equilíbrio, coordenação motora global, função bimanual, noção corporal, percepção, planejamento, musculatura orofacial e interação social.
Como fazer:
• Brinque com bolinha de sabão.

Objetivo:
• Estimular a cognição, a memorização, a ampliação de vocabulário e a interação social.
Como fazer:
• Leia livros para a criança e peça para ela recontar a história para você. Pode ir alternando: em um dia você lê e no outro ela lê (lembre-se de ler as imagens e não ficar preso ao que está escrito).

Objetivo:
• Estimular a criança a pular com os dois pés juntos. Trabalhar: coordenação global, percepção, noção corporal e planejamento.
Como fazer:
• Utilizar marcações no chão ou bambolês para que a criança pule com os dois pés juntos.

83
_______________________________________________________________________________________ continuação continua
Objetivo:
• Estimular coordenação global, equilíbrio, lateralidade, percepção, noção corporal e interação social.
Como fazer:
• Jogar bola.
VÍDEO DEMONSTRANDO
OS PRINCIPAIS MARCOS E SINAIS DE ALERTA

Objetivo:
• Estimular a coordenação motora global, equilíbrio, percepção, noção espacial, noção corporal e planejamento.
Como fazer:
• Utilize fita crepe ou durex colorido e faça duas linhas: uma linha reta e a outra em zigue-zague.


Fonte: autoria própria.
• Perde habilidades adquiridas;
• Cai muito ou tem dificuldades em subir/descer degrau;
• Faz pouco contato visual, ou nenhum;
• Não tem interesse por pessoas, brinquedos/objetos/coisas;
• Demonstra interesse demasiado por algum objeto específico;
• Não brinca de faz de conta;
• Não responde/atende a comandos simples;
• É demasiadamente “teimosa” e chora sempre que algo lhe é negado; nem sempre controla a “birra”;
• Apresenta seletividade alimentar;
• Não usa frases para se comunicar;
• Não consegue manusear brinquedos/objetos e coisas simples;
• Não consegue pular erguendo os 2 pés do chão;
• Não é capaz de apontar partes de seu corpo;
• Não é capaz de pedalar;
• Não sabe seu primeiro nome;
• Apresenta uma linguagem ininteligível;
• Não controla a micção diurna.
84
S I n AIS DE A l ERTA n O FI n A l DOS 3 A n OS
conclusão
p erío D o D os 4 anos (48 meses) Da criança
D ESE nv O lv IME n TO SE n S ó RIO - MOTOR
• Nesta faixa etária, a criança consegue pegar uma bola quicando na maior parte do tempo;
• Já pula e fica sobre um pé só por até 2 segundos;
• Já consegue se servir com líquidos (em um copo); consegue cortar com supervisão;
• É capaz de pedalar um triclico ou bicicleta apropriada para a idade, caso tenha acesso;
• Sobe escadas, alternando os pés;
• Na marcha (anda de forma ritmada).
D ESE nv O lv IME n TO DA FU nçãO MA n UA l
• A criança é capaz de riscar dentro dos limites de linhas;
• Começa a utilizar tesoura;
• Enfia as contas em um fio;
• É capaz de lavar e enxugar as mãos e o rosto;
• No banho, necessita de pouco auxílio;
• Escova os dentes;
• Abotoa e desabotoa, às vezes, com auxílio;
• Pega cubos com bastante precisão;
• Estabelece a dominância manual.
D ESE nv O lv IME n TO DA c OMU n I c AçãO, l I n GUAGEM E AUDI çãO
• Fala o seu primeiro e último nome, quantos anos tem e qual o seu sexo, de acordo com o que lhe foi ensinado;
• Conta histórias fantasiosas;
• Canta a música preferida, como “Dona Aranha”, “Meu pintinho amarelinho”;
• Já conhece e utiliza “ele” e “ela”;
• Fala entre 500 e 1000 palavras;
• Relata fatos ocorridos no passado (ex.: é capaz de contar o que aconteceu na escola);
• Faz uso de tempos verbais no presente, passado e futuro composto, mas ainda pode haver confusão nos tempos verbais, por generalização de regras (ex.: “Eu que comei o doce.” – Eu que comi o doce.);
• Compreende duas ordens não relacionadas (ex.: “Fecha a porta e traz a escova.”);
• Pede, protesta, nomeia, faz perguntas sobre referentes ausentes, usa expressões sociais para interagir. Função predominante: informativa;
85
• Relata experiências imediatas, aquelas que estão ocorrendo no momento em que a questão é feita. Na narrativa de histórias, há dificuldades em manter a coerência e a coesão; omite elementos secundários, insere fatos não verdadeiros;
• Pode apresentar algumas trocas fonológicas em alguns sons, mas isso não impede a inteligibilidade de fala.
D ESE nv O lv IME n TO c OG n ITI v O
• Fala os nomes de cores e alguns números;
• Começa a entender o tempo;
• Tem consciência do gênero sexual;
• Brinca de jogos de tabuleiro ou de cartas;
• Diz a você o que acha que vai acontecer em seguida, em um livro;
• Prevê e antecipa os acontecimentos que irão acontecer nas histórias;
• Lembra-se de partes da história (memorização);
• Desenha uma pessoa com 2 ou 4 partes do corpo;
• Começa a copiar letras de forma/caixa alta;
• Sabe como utilizar a tesoura;
• Já tem noção de como se conta;
• Usa, cada vez mais, sua criatividade nas brincadeiras de faz de conta;
• Nesta fase, a criança inicia a separação entre o real e o imaginário.
D ESE nv O lv IME n TO SO c IOEMO c IO n A l
• Fala dos seus interesses e preferências;
• Prefere brincar com outras crianças a brincar sozinha;
• Coopera com as outras crianças;
• Nesta fase, é muito comum a criança não conseguir separar o real do imaginário;
• Brinca de papai e mamãe;
• Fala sobre o que gosta e no que está interessada;
• Quer agradar e ser como os amigos;
• Mais propensa a cumprir as regras;
• Às vezes, é exigente e, às vezes, bastante cooperativa.
86
D I c AS DE ATI v IDADES PARA A c RIA nç A n ESTE PER í ODO
Quadro 13 – Atividades para crianças neste período
Objetivo:
• Trabalhar pareamento de cores, planejamento, atenção, concentração, pinça fina e coordenação motora fina.
Como fazer:
1. Utilize folha branca, lápis de cor, palito de picolé e cola.
2. Utilize papelão, tinta/lápis de cor e pregador.
3. Colocar canudos em uma latinha com furos; pinte ou cole fita adesiva nos furos.
Objetivo:
• Estimular a coordenação motora fina, preensão, planejamento e concentração.
Como fazer:
• Bilboquê. Utilize garrafa pet, duas tampinhas e barbante.

Objetivo:
• Trabalhar coordenação motora global, equilíbrio, percepção, noção espacial, noção corporal, planejamento, cognitivo e apoio unipodal.
Como fazer:
• Brinque de amarelinha. Utilize giz e uma pedrinha. Incentive a criança a contar os números durante a brincadeira.

Objetivo:
• Trabalhar coordenação motora fina, equilíbrio e noção espacial.
Como fazer:
• Utilize uma caixa de papelão e faça um círculo no meio para que a bolinha caia

87
continua

Objetivo:
• Estimular coordenação motora global, equilíbrio, atenção, concentração, percepção visual/espacial, noção corporal, planejamento e seleção de problemas.
Como fazer:
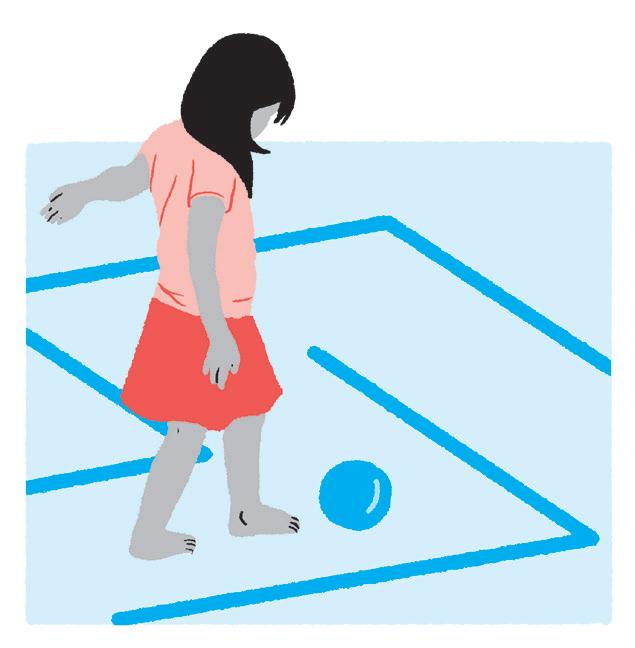
1. Utilize fita crepe ou durex colorido e faça um labirinto. Peça para a criança levar a bola (chutando) até o outro lado.
2. Com barbante/fita/linha, faça obstáculos com níveis diferentes para a criança ultrapassar.
Objetivo:
• Estimular a linguagem e a cognição, a troca de turno (tempo de espera), o seguimento de comando, a ampliação de vocabulário e a interação social.
Como fazer:
• Brincar de “O mestre mandou”. Peça para a criança pegar um objeto/cor; alterne com a criança a vez de quem irá solicitar.

Objetivo:
• Estimular função bimanual, coordenação motora, planejamento, equilíbrio, regras e interação social.
Como fazer:
• Vai-e-vem. Pode utilizar duas garrafas pet cortadas ao meio, unindo-as com fita crepe/durex; passar um cordão no meio e amarrar em duas argolas.

Fonte: autoria própria.
S I n AIS DE A l ERTA n O FI n A l DOS 4 A n OS
• Perda de habilidades adquiridas;
• Não demonstra interesse em jogos de faz de conta e jogos interativos;
• Não consegue contar uma história preferida;
• Não segue comandos de 3 instruções;
• Não entende dentro e fora, igual e diferente;
• Não usa “eu” e “você” corretamente;
88
conclusão
VÍDEO DEMONSTRANDO OS PRINCIPAIS MARCOS E SINAIS DE ALERTA
• Faz pouco contato visual ou nenhum;
• Tem resistência ao novo, à mudança de rotina;
• Chora incessantemente quando algo lhe é negado ou, aparentemente, sem motivo;
• Não contém a birra;
• Fala de forma incompreensível ou fala apenas palavras repetidas de desenhos/filmes;
• Não consegue pular no mesmo local;
• Apresenta dificuldade para rabiscar;
• Ignora outras crianças ou não responde a pessoas fora da família;
• Não interage;
• Resiste à troca de roupa, à hora de dormir e a ir ao banheiro.
p erío D o D os 5 anos (60 meses) Da criança
D ESE nv O lv IME n TO SE n S ó RIO - MOTOR
• Brinca no balanço, escala, pula;
• Já consegue ficar em pé sobre um pé só, por 10 segundos ou mais;
• Algumas crianças conseguem saltar;
• Consegue dar cambalhotas;
• Consegue ir ao banheiro sozinha;
• Pula para frente pelo menos 10 vezes, sem cair.
D ESE nv O lv IME n TO DA FU nçãO MA n UA l
• A preensão (segurar/agarrar) dos objetos é parecida com a de um adulto;
• A criança é capaz de amarrar os sapatos e de abotoar botões;
• Enfia uma lã num cartão de furos;
• Tem preferência por blocos de construção (de vários tamanhos e cores) e faz estruturas simples;
• Copia objetos com modelo, com preferência por copiar desenhos, letras e números;
• Gosta de colorir e tenta manter a pintura dentro do contorno;
• A criança identifica a mão que utiliza para escrever;
• Na construção de blocos, utiliza alternadamente as duas mãos, porém usa com mais frequência a mão dominante;
• Criança com 5 anos e meio ainda tem pouca habilidade com tarefas motoras delicadas (pinça fina), mas procura mais esse tipo de atividade;
• Tem maior interesse em jogos de ferramentas e de construção;
89
• Gosta de desenhar, colorir e copiar, porém segue com menos exatidão ao modelo. Pode colorir com lápis de cor, porém se mostra desajeitada ainda nessa atividade;
• Nas refeições, já utiliza garfo e colher, às vezes, faca.
D ESE nv O lv IME n TO DA c OMU n I c AçãO, l I n GUAGEM E AUDI çãO
• Fala palavras com clareza; espera-se que já tenha eliminado as trocas fonológicas ou que isso seja algo assistemático;
• Cria histórias simples, usando frases completas;
• Utiliza o tempo futuro para falar, por exemplo: “O papai vai chegar.”;
• Fala entre 1500 e 3000 palavras;
• Obedece a uma sequência de três ordens (ex.: “Pegue a boneca, coloque sobre a cama e me traga a escova.”);
• Narra uma história conhecida, sem ajuda do outro ou de figuras. Os elementos coesivos na narração ainda são falhos; pode confundir fatos e o tempo em que eles ocorreram (ex.: “Amanhã eu brinquei no parquinho.” – seria “ontem”);
• Passa a haver um equilíbrio maior entre manter e iniciar a conversação com outra pessoa, conseguindo esperar melhor o seu momento de falar.
D ESE nv O lv IME n TO c OG n ITI v O
• Tem noção e entende a utilização de objetos e coisas da rotina e vida diária, por exemplo: dinheiro para comprar algo, caneta para escrever, comida para comer;
• Já é capaz de escrever algumas letras e números;
• Consegue copiar formas geométricas;
• É capaz de executar 3 ordens;
• Desenha um homem com cabeça, corpo, braços e pernas.
D ESE nv O lv IME n TO SO c IOEMO c IO n A l
• Mostra mais autonomia e independência;
• Ora exige, ora coopera;
• Consegue cumprir mais as regras e combinados;
• Já consegue separar o real do imaginário;
• Canta, dança e atua;
• Busca imitar os amigos;
• Se preocupa em agradar aos amigos.
90
D I c AS DE ATI v IDADES PARA A c RIA nç A n ESTE PER í ODO
Quadro 14 – Atividades para crianças neste período
Objetivo:
• Trabalhar coordenação motora fina e coordenação visomotora, atenção, concentração e planejamento.
Como fazer:
• Faça atividades de alinhavado. Utilize papelão, barbante, lápis de cor/canetinha.

Objetivo:
• Estimular e favorecer a coordenação motora fina, concentração, atenção e sensibilidade tátil. Reconhecimento e nomeação e desenvolvimento da linguagem escrita.
Como fazer:
• Pode utilizar atividade de colagem de números, letras e formas com barbante, lã, bolinha de papel crepom e grãos.
• Caixa com areia e folha com modelo para a criança copiar, na areia, o que está vendo na folha.
Objetivo:
• Estimulação cognitiva, ampliação de vocabulário, coordenação motora fina, noção espacial, atenção sustentada, concentração e atenção.
Como fazer:
• Utilize quebra-cabeça; durante a montagem, pergunte as peças que estão faltando; ao final, peça para contar o que vê na imagem.

91
continua
VÍDEO

conclusão
Objetivo:
• Estimulação da linguagem, entonação, ritmo, coordenação motora global, noção corporal, memória, rima e interação social.
Como fazer:
• Brinque de karaokê com a criança. Pode ser com um microfone de verdade ou simule um microfone com uma escova, um controle, e, em conjunto, dance.
• Indicar uma palavra e pedir para a criança cantar uma música que tenha essa palavra: ex.: pintinho, para a criança cantar “Meu pintinho amarelinho” ou outra música que tenha “pintinho”.
Objetivo:
• Estimular a linguagem, cognição, interação social, consciência fonológica, aliteração e interação social.
Como fazer:
• Brinque de falar palavras que começam com a mesma letra, por exemplo, falar palavras que comecem com a vogal “A”.

Objetivo:
• Estimular linguagem, atenção auditiva, memorização, reconto e interação social .
Como fazer:
• Brincadeira de telefone sem fio.
Fonte: autoria própria.
S I n AIS DE A l ERTA n O FI n A l DOS 5 A n OS

• Perdeu habilidades que já tinha adquirido;
• Não fala seu nome e sobrenome;
• Não responde às pessoas, ou responde superficialmente;
• Apresenta fala incompreensível;
• Pouco vocabulário na hora da fala;
92
DEMONSTRANDO OS PRINCIPAIS MARCOS E SINAIS DE ALERTA
• Não compreende o que é falado;
• Não demonstra suas emoções.
• Demonstra comportamentos extremos (ex.: timidez ou tristeza, medo, agressividade);
• Distrai-se com facilidade; tem dificuldade em se focar, por mais de 5 minutos, na atividade;
• Não diz sobre as experiências ou atividades diárias;
• Não consegue separar o real do imaginário;
• Não utiliza plural e tempo passado corretamente;
• Não brinca ou participa de uma série de atividades e jogos;
• Não consegue desenhar;
• Não realiza nenhuma atividade da vida diária ou da rotina (ex.: lavar as mãos, escovar os dentes, se despir sem ajuda.
p erío D o D os 6 anos (72 meses) Da criança
D ESE nv O lv IME n TO SE n S ó RIO - MOTOR
• Habilidades como escalar, pular de lugares mais altos e correr velozmente, por exemplo, tornam-se mais frequentes e com melhor performance;
• Salta e gira em um pé só, apresentando um melhor equilíbrio corporal;
• Anda de bicicleta e também conduz um patinete, dando impulso com um só pé;
• É capaz de se vestir e despir sozinha;
• Realiza sua higiene com autonomia.
D ESE nv O lv IME n TO DA FU nçãO MA n UA l
• A preferência manual está estabelecida;
• As habilidades motoras se refinam, permitindo às crianças utilizarem instrumentos como tesouras, pincéis, canetas e lápis com maior destreza;
• A criança é capaz de jogar diversos jogos com a bola;
• Consegue enfiar uma linha na agulha e dar alguns pontos;
• Consegue copiar desenhos complexos (escola, navio) e copiar as letras e os números.
D ESE nv O lv IME n TO DA c OMU n I c AçãO, l I n GUAGEM E AUDI çãO
• A criança já consegue pronunciar todos os sons da língua materna com clareza;
• Diz o mês e o dia de seu aniversário;
93
• Elabora frases mais complexas e gramaticalmente corretas (fala corretamente o plural, os pronomes e os tempos verbais);
• Apresenta um bom vocabulário, que continua em desenvolvimento, conseguindo se adequar às situações, sendo capaz de iniciar uma conversação, esperando a sua vez de falar;
• Reconta histórias, explica experiências de forma mais coesa, sequencial e elaborada;
• Possui capacidade de encontrar sinônimos e antônimos das palavras;
• Responde às perguntas “Por quê?” e “O que acontece se... ?” com uma explicação lógica.
D ESE nv O lv IME n TO c OG n ITI v O
• Capacidade de categorização;
• A capacidade de raciocínio aumenta e possibilita que a criança faça relações e inferências mais complexas;
• A criança inicia o processo de alfabetização e já é capaz de escrever o próprio nome em letra de forma;
• Diz o mês e o dia de seu aniversário;
• A curiosidade pelo mundo é muito grande e há uma intensa busca por compreender como as coisas funcionam, como são construídas;
• Apresenta interesse e questionamento de como os seres nascem e morrem;
• A estrutura frásica encontra-se mais complexa, habilidade ligada intrinsecamente à linguagem;
• Ordena objetos em sequência de comprimento e largura;
• Muitas já são capazes de contar, de memória, de 1 a 100 (pedir que pare no 45 e continue no 70, caso não erre até o 45);
• Estabelece metas para si própria e executa atividade para atingi-las;
• Explica aos outros as regras do jogo ou atividade.
D ESE nv O lv IME n TO SO c IOEMO c IO n A l
• Participa de discussões em grupo;
• Toma a sua vez de forma adequada. em conversações;
• Tece comentários relativos aos tópicos que estão a ser discutidos;
• Reconhece e percebe sentimentos nos outros;
• Escolhe seus próprios amigos;
• Dramatiza trechos de histórias, desempenhando um papel ou utilizando fantoches;
• Muitas crianças já conseguem levar em consideração regras de diferentes situações sociais;
• Pode apresentar alguns medos: do escuro, de cair, de cães ou de dano corporal;
• Já consegue desenvolver empatia.
94
D I c AS DE ATI v IDADES PARA A c RIA nç A n ESTE PER í ODO
Quadro 15 – Atividades para criança neste período
Objetivo:
• Trabalhar reconhecimento de cores, seleção de problemas, planejamento, regras e estimulação da coordenação motora fina e visomotora.
Como fazer:
• Jogo pega-varetas; Cai-não-cai.
Objetivo:
• Trabalhar consciência espacial, visual, planejamento, seleção de problemas, atenção e estimulação de linguagem.
Como fazer:
• Solicitar à criança que monte o quebra-cabeça; ao final, pedir para nomear o que tem na imagem.

Objetivo:
• Trabalhar atenção, concentração, coordenação motora fina, planejamento e resolução de problemas.
Como fazer:
• Jogo Resta um.
Objetivo:
• Estimular coordenação global, equilíbrio, noção corporal, lateralidade, seguimento de comando, interação social, percepção visual e espacial.
Como fazer:
• Brinque de pular corda e elástico.

95
continua
Objetivo:
• Desenvolver a linguagem verbal, interação social, atenção sustentada e abstração.
Como fazer:
• Pense em alguma coisa, pode ser objeto/pessoa/ animal, e dê dicas para que a criança tente adivinhar no que você pensou.
• Jogo de mímica.

Objetivo:
• Estimulação cognitiva, linguagem e aprendizagem da leitura da escrita.
Como fazer:
• Jogo da forca.

VÍDEO DEMONSTRANDO

Fonte: autoria própria.
S I n AIS DE A l ERTA n O FI n A l DOS 6 A n OS
• Perdeu habilidades que já tinha adquirido;
• Não aprende habilidades novas;
• Não responde às pessoas, ou responde superficialmente;
• Apresenta fala cheia de erros na pronúncia ou na gramática, sem conjugar os verbos de maneira adequada; não faz uso de plural, nem de conectivos ou fala de forma incompreensível;
• Pouco vocabulário na hora da fala;
• Fala sem mudança de entonação e com ausência de expressões faciais para demonstrar emoções na fala;
• Não demonstra e/ou não controla suas emoções. Demonstra comportamentos extremos (ex.: timidez ou tristeza, medo, agressividade);
• Sem iniciativa comunicativa;
• Distrai-se com facilidade; tem dificuldade em se focar, por mais de 10 minutos, na atividade;
96
conclusão
OS PRINCIPAIS MARCOS E SINAIS DE ALERTA
• Não diz sobre as experiências ou atividades diárias;
• Não consegue separar o real do imaginário;
• Não brinca ou participa de uma série de atividades e jogos;
• Não consegue desenhar;
• Não tem independência em realizar atividades da vida diária ou da rotina.
97
Prematuridade e fatores de risco
fatores D e risco para a prematuri Da D e
A prematuridade é decorrente de condições adversas e inesperadas. Afeta todas as classes sociais e acontece em qualquer lugar do mundo, gerando, às famílias, expectativas e anseios que permeiam a perinatalidade. Anualmente, cerca de 190.000 crianças nascem com idade gestacional inferior a 37 semanas no Brasil. O número elevado de nascimentos prematuros constitui um importante problema de saúde pública, sendo que a prematuridade corresponde a 47% dos óbitos infantis.
Segundo a Organização Mundial da Saúde (OMS), o nascimento prematuro ou pré-termo é definido como aquele cuja gestação termina antes da 37ª semana, e o baixo peso ao nascer se relaciona ao nascimento do bebê com peso menor ou igual a 2500g (RAMOS, 2009).
A morbidade neonatal e a mortalidade são maiores entre os neonatos prematuros, além disso, a carga econômica associada a esses nascimentos é grande, na proporção em que o parto prematuro demanda cuidados e assistência de tecnologias densas, com maior nível de complexidade, principalmente concernente ao neonato (ROCHA et al., 2006).
No Brasil 7% dos recém-nascidos são prematuros, sendo 1,3% com muito baixo peso ao nascer, taxas essas que vêm se elevando nos últimos anos. Paralelamente, observa-se um aumento da sobrevida dessas crianças, que passam a representar uma parcela importante das acompanhadas em serviços de puericultura (FORTES et al., 2009).
98
A imaturidade geral pode levar a comprometimentos em órgãos e sistemas, sendo os comprometimentos do sistema nervoso central os que trazem maior impacto negativo, pois afetam o desenvolvimento neuropsicomotor (SOCIEDADE BRASILEIRA DE PEDIATRIA, 2012).
O nascimento prematuro é um desafio para o bebê, pois inicia a vida extrauterina com os sistemas motor e sensorial imaturos e mais vulneráveis. Devido à imaturidade do sistema nervoso, o bebê corre um grande risco de apresentar um comportamento motor e exploratório empobrecido, com uma baixa performance além de pouca variabilidade no movimento voluntário (ARAUJO et al , 2013)
Estudos têm demonstrado que o desenvolvimento motor do prematuro, quando comparado ao das crianças nascidas a termo, é inferior, mesmo quando se corrige a idade. Essas diferenças parecem estar relacionadas ao atraso no desenvolvimento de habilidades motoras das posturas mais altas, as verticais, como sentado e em pé, posições estas que exigem maior força muscular e controle motor para vencer a força da gravidade (ARAUJO et al., 2013).
As avaliações de desenvolvimento nos anos iniciais, para avaliar os efeitos da prematuridade, podem ser conduzidas considerando a idade cronológica dos RNs ou a idade corrigida (IC). Esta é a idade pós-natal menos o número de semanas que faltou entre o nascimento prematuro e o referencial de 40 semanas (KRELING, 2006).
As interações ambiente-indivíduo incluem fatores genéticos, biológicos, sociais e culturais que atuam concomitantemente sobre o desenvolvimento. Matos e Oliveira consideram que os fatores de risco podem ser: distais, meio-proximais e proximais (FORMIGA, 2015)
Entre os fatores distais, temos a baixa renda como indicador de risco social. Os mecanismos de risco familiar tais como: estilos e práticas parentais, eventos familiares estressantes e rede de apoio ausente ou pouca são considerados os meio-proximais. Já os mecanismos de risco individualizado, como condições de saúde do recém-nascido (RN), são considerados fatores de risco proximais (FORMIGA, 2015)
Todo o programa de seguimento da criança prematura, para ser bem sucedido, deverá ser iniciado durante a internação hospitalar. A preparação para a alta hospitalar do pré-termo é iniciada tão logo o recém-nascido começa a coordenar sucção e deglutição, alimenta-se via oral sem sonda e controla bem a temperatura corporal, mesmo que ainda não tenha peso suficiente para ir para casa (RODRIGUES et al , 2011)
É um tempo de orientação multiprofissional junto à família para que esta compreenda as necessidades e se prepare para receber o novo integrante da família (RUGOLO, 2005).
Sinais de alerta fisiopatológicos do prematuro (RUGOLO, 2005):
• hipotermia (menos que 36°C) e hipertermia (mais que 37,5°C) (BRASIL, 2012);
• mudança no padrão respiratório;
99
• falta de apetite acentuada;
• tremores;
• choro fraco e gemência;
• sonolência, com baixa resposta a estímulos;
• convulsões;
• vômitos frequentes;
• distensão abdominal;
• baixa diurese e de cor mais escura;
• pele pálida ou cianótica;
• surgimento ou acentuação de icterícia.
É fundamental que o bebê prematuro realize um seguimento mês a mês. Caso, após correção da idade, a criança apresente atraso e/ou algum sinal de risco para o desenvolvimento neuropsicomotor, deve-se investir em programas de intervenção precoce, no âmbito da saúde ou da educação, ou ambos, se possível for, objetivando eliminar ou minimizar possíveis efeitos deletérios consequentes da prematuridade. Tais programas devem se preocupar com o que a criança tem de aprender e como essa aprendizagem pode ser facilitada. A ênfase deve estar na funcionalidade das habilidades estimuladas, para que possa se adaptar às demandas do seu ambiente (BAILEY JR, 1997)
Aos 9 meses, é importante verificar se o crescimento do perímetro cefálico está dentro da normalidade, pois o inadequado crescimento está associado ao pior prognóstico do desenvolvimento. O desenvolvimento sensório motor é o principal aspecto a ser avaliado nos primeiros 2 anos de vida, lembrando que as deficiências sensoriais (visual ou auditiva) influenciam no desenvolvimento motor (RUGOLO, 2005)
No primeiro ano, as avaliações devem ser mensais e especial atenção deve ser dada à evolução motora, com avaliação do tônus, postura, mobilidade ativa e força muscular. Anormalidades transitórias na postura e nas habilidades motoras são frequentes e podem desaparecer no segundo ano de vida. Persistência de padrões primitivos de tônus, reflexos e postura no segundo semestre é um sinal de alerta, pois pode ser anormalidade transitória ou mesmo manifestação de paralisia cerebral (MARLOW, 2004).
Outro aspecto que precisa ser criteriosamente avaliado nos primeiros anos é o desenvolvimento da linguagem, pois quanto menor o peso de nascimento e a idade gestacional, maior a chance de atraso nos marcos pré-linguísticos e linguísticos. Dos 18 aos 24 meses, deve-se ficar atento às alterações comportamentais e cognitivas e, até os 6 anos de idade, o prematuro deve ser acompanhado em seu desempenho escolar (MARLOW, 2004).
100
Sinais de alerta nas avaliações de seguimento do lactente prematuro
Idade
De 40 semanas a três meses de IC
Desenvolvimento esperado
É esperado que, neste período, a criança apresente o reflexo RTCA, padrão flexor dos quatro membros e movimentação reflexa.
Sinais de alerta
• Pouco interesse pelos estímulos visuais e auditivos;
• Ausência do reflexo de fuga;
• Mãos cerradas e polegar incluso na palma da mão de forma persistente;
• Exagero da hipertonia flexora dos membros superiores e inferiores, com muita dificuldade para a movimentação desses segmentos;
• Hipotonia dos membros superiores e inferiores, com ausência de resistência durante a movimentação desses segmentos;
• Cotovelos dirigidos excessivamente para trás, na postura sentada e em prono;
• Reflexos exacerbados, ausentes ou com respostas assimétricas (por exemplo, reflexos de moro e de preensão palmar assimétricos).
101
Idade
De quatro a seis meses de IC
Desenvolvimento esperado
Nesta etapa, o lactente deverá apresentar controle cefálico e padrão de simetria corporal, o reflexo RTCS. O tônus de tronco presente com diminuição da hipertonia dos membros e início da hipotonia fisiológica. Essa maturação neuronal permitirá a exploração do corpo e a movimentação contra a ação da gravidade.
A criança, na posição sentada, a cabeça não oscila mais a partir do quarto mês de IC. Há esboço de apoio anterior aos cinco meses e os membros superiores apresentam função de sustentação corporal.
Aos seis meses de IC, já tem melhor controle de tronco na postura sentada, podendo permanecer sentada sem apoio ou com discreto apoio das mãos.
Sinais de alerta
• A dificuldade em elevar a cabeça;
• Persistência da hipertonia;
• Não brincar;
• Não segurar os pés aos 5-6 meses de IC;
• Não rolar, sendo incapaz de passar de decúbito dorsal para ventral e vice-versa;
• Ausência de “lalação” fisiológica e de exploração do ambiente, o que pode ser um sinal precoce do Transtorno do Espectro Autista;
• Presença de reflexos primitivos em geral, aos seis meses, é preocupante;
• Não tem interação social;
• Bebês que se empurram constantemente para trás quando estão em prono e que apresentam os cotovelos excessivamente para trás dos ombros podem sugerir presença de hipertonia extensora axial e/ou hipertonia flexora dos membros superiores;
• Exagerada extensão;
• Ausência de fixação ocular na mãe e nos objetos coloridos e sonoros;
• Hiperextensão da cabeça e tronco (desequilíbrio do tônus axial);
• Persistência de assimetria (presença frequente do reflexo tônico-cervical assimétrico);
• Hipertonia de membros superiores e inferiores;
• Pouca movimentação voluntária de um hemicorpo em relação ao outro.
De sete a nove meses de IC
A partir dos sete meses de IC, espera-se que o lactente seja capaz de se manter sentado sem apoio dos membros superiores, liberando as mãos para brincar.
As reações de proteção e equilíbrio dos membros superiores aparecem quando a postura sentada é conquistada e podem ser avaliadas deslocando lateralmente a criança, de forma brusca pelo ombro.
Nesta etapa, a criança tem preferência por ficar em posição de decúbito ventral, pois há mais condição de movimentos, arrastando-se para frente e pivoteando.
Aos oito meses de IC, há o início do engatinhar e, com nove meses, torna-se mais competente nessa função, desde que não tenha atraso motor.
• Controle pobre de tronco, sugerindo um quadro de hipotonia axial;
• Queda para trás do tronco, sugerindo desequilíbrio do tônus axial e hipertonia dos membros inferiores;
• Resposta extensora ausente ou atrasada;
• Assimetria na resposta direita-esquerda pode ser sinal de algum dano neurológico;
• Incapacidade de manter parcialmente o peso do corpo sobre seus membros inferiores;
• Pobre controle de tronco (queda exagerada para frente ou para trás);
• Ausência ou assimetria de respostas na Reação de Paraquedas (extensão protetora dos membros superiores);
• Ausência de respostas na Reação de Landau (combinação de reação de retificação com reflexos tônicos);
• Persistência de reflexos primitivos.
102
Idade
De dez aos treze meses de IC
Desenvolvimento esperado
A maturação neurológica e os estímulos ambientais irão se refletir na capacidade da criança de ficar da postura em pé com apoio, na marcha lateral e na marcha independente, além de escalar móveis e pessoas a qual se dá em média os 13 meses de IC (com limite de aquisição em torno dos 18 meses de IC), e no aperfeiçoamento do indicador e do polegar para o uso da pinça superior, o qual se espera que aconteça antes dos 12 meses de idade de IC.
A maturação do indicador para pinça superior depende muito de estímulos recebidos ao brincar, portanto a ausência desta é frequente em prematuros, inclusive por aspectos de superproteção familiar ou ainda por dano motor das funções superiores, caso haja postura aduzida do polegar durante as preensões voluntárias.
Sinais de alerta
• Nesta fase, é preocupante a ausência de interesse na exploração do ambiente, observada naquela criança com dificuldade de mobilidade e que aceita pouco os estímulos e brincadeiras (não busca brinquedos fora de seu alcance);
• A ausência de linguagem simbólica: “pa-pa, ma-ma” poderá significar perda de audição;
• Na presença de leucomalácia periventricular, a criança não conseguirá se sentar com membros inferiores estendidos e alinhados, devido à paralisia cerebral do tipo diplegia espástica;
• Dificuldade para engatinhar ou se deslocar em busca de um brinquedo que não está ao seu alcance;
• Dificuldade na transferência de peso para os membros inferiores quando posicionada em pé;
• Presença de um padrão reflexo de apoio dos membros inferiores e de marcha;
• Marcha em tesoura, muito característica de neuropatologia grave;
• Sinais de hipertonia, distonias ou outras alterações de tônus podem se tornar mais evidentes nesta fase.
Identificar precocemente os prematuros que estão em risco para o neurodesenvolvimento requer atenção dos profissionais quanto aos sinais de alerta, os quais podem se manifestar ainda nos primeiros meses de vida. Isso só é possível por meio do seguimento do prematuro mês a mês (RYDZ et al., 2005).
Nesse sentido, a avaliação e a intervenção podem acontecer precocemente, ou seja, no primeiro ano de vida da criança, período este de maior plasticidade cerebral, aumentando, assim, as chances de reverter o quadro ou até mesmo de minimizar e prevenir agravamentos (RYDZ et al., 2005).
103
Fonte: Sociedade Brasileira de Pediatria. Manual seguimento ambulatorial do prematuro de risco. Porto Alegre: SBP; 2012.
A criança nascida prematura, especialmente aquela com peso ao nascer inferior a 1.000 gramas, é de risco para apresentar vários distúrbios do neurodesenvolvimento, entre eles (Sociedade Brasileira de Pediatria, 2012):
• paralisia cerebral (12-13%),
• déficit cognitivo (17-42%),
• deficiência visual (2-13%),
• deficiência auditiva (1-6%),
• Transtorno de Déficit de Atenção e Hiperatividade (TDAH) (16-19%)
• Transtorno do Espectro Autista (1-3,6%).
104
O que são transtornos do neurodesenvolvimento?
Na literatura científica, existem vários conceitos sobre o transtorno do neurodesenvolvimento infantil. Todos esses apontam para um fator em comum: a criança não acompanha a sequência esperada nos marcos para o seu desenvolvimento. Entretanto, a definição não é consensual e tem gerado controvérsias entre os diferentes intervenientes. Para os profissionais ligagados à infância, o termo é ambíguo, não constituindo um eficaz instrumento de comunicação multiprofissional e interdisciplinar, podendo, por vezes, gerar discordâncias e desarticulações no processo de habilitação e reabilitação neurofuncional.
A Organização Mundial de Saúde (OMS) estima que 10% da população dos diferentes países é constituída por indivíduos com transtorno do neurodesenvolvimento, sendo que 4 a 5% dessa população são constituídos por crianças menores de 6 anos (DORNELAS et al., 2015).
Os transtornos do neurodesenvolvimento (OPAS, 2005) são um grupo de condições que se manifestam por meio de qualquer alteração que ocorra no cérebro (sistema nervoso central) e que pode acontecer desde a concepção até os 6 anos de idade. Esse período, denominado primeira infância, é considerado de grande vulnerabilidade e de possibilidades de aprendizagem e neuroplasticidade do sistema nervoso. Trata-se de uma fase extremamente sensível para o desenvolvimento do ser humano, pois o cérebro se encontra em processo de formação (APA, 2014; DORNELAS; DUARTE; MAGALHÃES, 2015).
É na primeira infância que se desenvolvem as estruturas emocional e afetiva, assim como as áreas fundamentais do cérebro relacionadas à
105
funcionalidade, à personalidade, ao caráter e à capacidade de aprender e de memorizar (HERNÁNDEZ; MULAS; MATTOS, 2004).
Porém existem evidências de que, em países em desenvolvimento, crianças menores de seis anos estão se desenvolvendo abaixo do esperado, com impacto na escolaridade e, a longo prazo, menor poder aquisitivo e cuidados inadequados com as crianças, contribuindo para transmissão intergeracional da pobreza. Seguem algumas estratégias de enfrentamento desse problema, segundo a EVIPNet (Rede para Políticas Informadas por Evidências):
• Oferta de programas de educação voltados para os pais (programas de parentalidade);
• Desenvolvimento de ações voltadas à alimentação e nutrição de crianças na primeira infância;
• Oferecimento de acesso a creche, pré-escola e atividades de leitura/ contação de histórias/literácia familiar;
• Realização de visitas domiciliares visando ao desenvolvimento infantil;
• Estruturação de ações voltadas à promoção do desenvolvimento infantil na Atenção Básica à Saúde.
q uais são as causas D os transtornos D o neuro D esenvolvimento?
Os transtornos do neurodesenvolvimento podem ter causas pré-natais, perinatais e pós-natais. As causas pré-natais são relativas a comprometimentos que o feto pode vir a sofrer durante a vida intrauterina, como também às condições congênitas (síndromes genéticas, por exemplo, a síndrome de Down); as causas perinatais são relativas à hora do parto; e as causas pós-natais são referentes a qualquer condição que possa repercutir e promover interferências negativas no sistema nervoso imaturo, tais como traumas, hipoglicemia, infecções etc. Em síntese, é consenso na literatura que essas causas são influenciadas por fatores biológicos, ambientais, sociais e culturais (VRIES et al., 2011).
p or que os bebês/crianças com transtorno D o D esenvolvimento precisam ser estimula D os?
O transtorno é aplicável às crianças que não adquirem as competências neuropsicomotoras consideradas esperadas para o grupo etário (DORNELAS; DUARTE; MAGALHÃES, 2014).
Cada criança tem o seu “tempo de desenvolvimento”, no entanto, esse “tempo” precisa estar incluído em um intervalo aceitável para o desenvolvimento infantil (CHAGAS, 2010).
106
Consideramos a designação de desenvolvimento atípico como a condição em que uma criança, na faixa etária dos 0 aos 6 anos, não possui as competências esperadas para a idade, ou estas surgem mais tardiamente ou de forma desorganizada em, pelo menos, duas áreas (DORNELAS; DUARTE; MAGALHÃES, 2015)
O desenvolvimento de uma criança é marcado por três fatores: a herança genética, o meio a que essa está exposta e a qualidade dos seus vínculos afetivos. Nessa fase da vida, deve-se favorecer o enriquecimento cognitivo e desenvolver estratégias para que a criança não seja afetada negativamente no seu desenvolvimento neuropsicomotor e social (BLAIR; RAVER, 2012; LONGMAN; STOCK; WELLS, 2017).
A neuroplasticidade é uma resposta adaptativa do sistema nervoso às interferências do meio, expressando-se pela alteração das conexões nervosas frente a um estímulo. O período de pico do desenvolvimento neurológico é na primeira infância, logo nos primeiros 3 anos de vida, em especial, nos primeiros 1000 dias da criança, pois é o intervalo mais sensível e intenso da maturação cerebral (SHONKOFF, 2011; GEORGIEFF; BRUNETTE; TRAN 2015).
Por isso, é recomendável que o seguimento e a intervenção sejam iniciados nos primeiros meses do bebê, pois o sistema nervoso lança mão de funções adicionais para compensar as regiões comprometidas (GAMA; FERRACIOLI, 2019). Dessa forma, nota-se que intervenções terapêuticas são determinantes para o desenvolvimento da criança, pois reduzem o impacto dos transtornos do neurodesenvolvimento (BRASIL, 2014; NASSIF, 2014).
Em geral, a criança que tem interferência positiva no seu desenvolvimento e não sofre privação emocional ou sensório-motora se desenvolve bem, sem necessidade de estimulação específica, uma vez que essas capacidades estão fortemente moduladas pelo código genético que é herdado dos genitores (LONGMAN; STOCK; WELLS, 2017).
Vale destacar que os sinais de risco não se traduzem em diagnóstico de transtornos do neurodesenvolvimento. Entretanto, para alguns bebês e crianças, as deficiências serão permanentes, muitas vezes por conta do local e da extensão do comprometimento neurológico. Evidências científicas apontam que, por meio de estímulo e oportunidade, é possível minimizar os efeitos deletérios de uma lesão cerebral, tornando o indivíduo o mais funcional possível (COSTA, 2013)
Para tanto, para se promover estímulos e oportunidades para uma criança com atraso e/ou transtorno do neurodesenvolvimento, é muito importante conhecer as características do desenvolvimento neuropsicomotor normal ou típico. A partir dessa referência, é possível identificar e classificar os desvios no neurodesenvolvimento, sempre considerando a pessoa e a sua condição de saúde (ZUCCHI, 2016)
107
Pensando nesse cenário, percebe-se que o principal objetivo da estimulação essencial é promover um ambiente enriquecido e propício à evolução da criança em aspectos motores, cognitivos, psíquicos e sociais (HANSEL, 2012). Todo e qualquer estímulo oferecido deve fazer parte da rotina da criança; logo, o sucesso do programa de estimulação depende diretamente do apoio e da adesão da família (TAKATORI, 2012).
q uais são os transtornos D o neuro D esenvolvimento mais frequentes?
Agora, definiremos o que vem a ser cada transtorno: suas possíveis causas, como se manifestam, as suas repercussões no desenvolvimento infantil, o prognóstico (a evolução), quais os tratamentos, como deve ser a abordagem e o papel da família. São inúmeras as doenças e as condições de saúde que levam a transtornos do neurodesenvolvimento, de tal modo que existem algumas mais frequentes na população mundial e brasileira.
Tanto a prevalência quanto a incidência são medidas da ocorrência de uma doença ou condição de saúde em uma população. Enquanto a prevalência se refere ao número total de casos de uma doença e/ou condição de saúde em um período de tempo, a incidência refere-se apenas aos novos casos (SZKLO; JAVIER NIETO, 2001). Com base nisso, selecionamos, a seguir, as condições de saúde e as doenças mais incidentes e prevalentes na nossa população: a paralisia cerebral, a síndrome do zika vírus, a epilepsia, o Transtorno do Espectro Autista (TEA), o Transtorno do Déficit de Atenção e Hiperatividade (TDAH) e a trissomia do cromossomo 21 (síndrome de Down), por ser as mais frequentes das síndromes genéticas.
Dos transtornos que iremos tratar, a paralisia cerebral e a síndrome do vírus zika levam a comprometimentos estruturais e funcionais do sistema nervoso, enquanto que a epilepsia pode, ou não, ser secundária à presença de uma lesão encefálica. Algumas síndromes epilépticas graves, com difícil controle medicamentoso, podem evoluir com prejuízo no neurodesenvolvimento, configurando um quadro de encefalopatia epiléptica. A epilepsia é um transtorno cerebral crônico que, se não tratado e controlado adequadamente, pode ocasionar disfunções cerebrais e, a depender da intensidade, extensão e localização do comprometimento, a lesões estruturais, estas que são capazes de evoluir para uma paralisia cerebral, levando a criança a ter um duplo diagnóstico: epilepsia e paralisia cerebral. Por outro lado, o TEA e o TDAH são considerados transtornos neurobiológicos e a síndrome de Down (T21) trata-se de uma condição congênita, geneticamente determinada.
108
PARA l ISIA cERE b RA l E Sín DROME cO n G ên ITA DO zI k A v í RUS
Paralisia cerebral
A Paralisia Cerebral (PC) é um conjunto de desordens permanentes que ocorrem no cérebro imaturo (de zero a seis anos) e que afetam o movimento e a postura da criança, podendo comprometer a comunicação, a cognição, as áreas sensoriais como: visão, audição e sensibilidade superficial e profunda e o comportamento, causando limitações em atividades funcionais que dependem do local e da extensão da lesão no cérebro (ROSENBAUM; PANETH; LEVITON, 2007).
A paralisia cerebral pode ser acompanhada por epilepsia; e até por problemas musculoesqueléticos secundários aos efeitos deletérios do imobilismo (contraturas e deformidades), dentre outros a que nos referimos como mecanismos não-neurais (ROSENBAUM; PANETH; LEVITON, 2007; GLADSTONE, 2010; VRIES etal., 2011; HIMPENS etal., 2010). Esses distúrbios comprometem a aquisição e o desempenho não só de marcos motores básicos, tais como controle cervical, rolar, sentar, engatinhar e andar, mas também de atividades da vida diária, como alimentação, higienização, locomoção, vestuário etc. (MANCINI; SCHAPER; FIGUEIREDO, 2004).
Associados às alterações comportamentais e cognitivas, podem ocorrer distúrbios do sono, transtornos de humor e de ansiedade (ROSENBAUM; PANETH; LEVITON, 2007). Assim como os distúrbios cognitivos, os distúrbios de comunicação (expressiva e receptiva) e a habilidade de interação social podem ser afetados na paralisia cerebral, por condições primárias e/ou secundárias (BRASIL, 2014a).Tais distúrbios nem sempre estão presentes, como também não há correlação direta entre os comprometimentos dos repertórios neuromotor e cognitivo (O’SHEA, 2008; CANS et al., 2007). Deve-se ressaltar que a paralisia cerebral engloba um grupo heterogêneo quanto às causas, aos sinais clínicos e à severidade de comprometimentos (PIOVESANA, 2002).
Classificação das paralisias cerebrais
Toda criança com paralisia cerebral tem uma lesão em partes do cérebro que controlam o tônus. Dessa forma, nessas crianças, o tônus pode estar aumentado, diminuído ou haver uma combinação dos dois, o que chamamos de tônus flutuante (ROTTA, 2002). Assim, as classificações que diferenciam as paralisias cerebrais são: espástica, discinética, hipotônica, atáxica e mista (SANTOS; PACCIULIO; PFEIFER, 2010; SANTOS, 2014).
• Espástica (tônus aumentado): 75 a 80% das crianças com paralisia cerebral apresentam a forma espástica ou piramidal. Os movimentos são rígidos e desajeitados devido à alta tensão muscular, exigindo grande esforço da criança para se movimentar ou realizar uma função (ZONTA; RAMALHO JÚNIOR; SANTOS, 2011).
109
VÍDEO DEMONSTRANDO AS CARACTERÍSTICAS DA SÍNDROME DO ZIKA VÍRUS

• Discinética: A forma discinética, também chamada de atetóide, coreoatetoide, distônico ou extrapiramidal, é caracterizada por movimentos involuntários, que se sobrepõem aos atos motores voluntários e às posturas incomum secundárias à incoordenação motora automática e alteração na regulação do tônus muscular (SANTOS, 2014; MAHANT et al., 2009).
Esses movimentos se iniciam entre o 5º e 10º mês de vida, mas o quadro completo não aparece antes do 2º ou 3º ano de idade, sendo precedido de hipotonia intensa (MONTEIRO et al , 2010)
• Atáxica: A forma atáxica é menos frequente (cerca de 5 a 10% dos casos). Como o próprio nome indica, a característica clínica predominante é a ataxia, decorrente de comprometimentos cerebelares (HERRERO; MONTEIRO, 2008). Nela, a criança apresenta tremor ao realizar um movimento voluntário, dificuldade para ficar de pé e andar, distúrbio da coordenação do movimento e do equilíbrio (PINA; LOUREIRO, 2006). Nos primeiros meses de vida, o bebê pode apresentar hipotonia, evoluir com atraso nas aquisições motoras, principalmente em relação à mudança de posicionamento.
• Hipotônica: É uma forma rara, correspondendo a 1% dos casos de PC, de maneira que alguns especialistas não a reconhecem, ou a consideram uma característica transitória antes do início da espasticidade (MONTEIRO et al., 2010). A característica marcante é a persistência da hipotonia ao longo do tempo, o que promove um atraso importante no desenvolvimento motor (PRUDENTE; BARBOSA; PORTO, 2010)
• Forma mista: É caracterizada por manifestações clínicas que sugerem duas ou mais classificações no espectro da PC. É pouco frequente, responsável por 10 a 15% dos casos de paralisia cerebral (LEITE; PRADO, 2004). A combinação mais comum de formas mistas é a espasticidade (forma espástica), com movimentos atetoides (MELLO, 2019).
Sín DROME c O n G ên ITA DO zI k A v í RUS
Ainda não se conhecem completamente as consequências da Síndrome Congênita do Zika vírus (SCZ). O que sabemos é que essa condição de saúde pode ser acompanhada de outras comorbidades, tais como: epilepsia, paralisia cerebral, atraso no desenvolvimento (DEL CAMPO 2018; GARCIA; DUARTE, 2016). A síndrome congênita associada à infecção pelo Zika vírus (SCZ) compreende um conjunto de sinais e sintomas apresentados por crianças nascidas de mães infectadas por esse vírus durante a gestação (FRANÇA et al., 2017).
A microcefalia ocorre quando o perímetro cefálico (PCe) está abaixo do previsto para a idade e sexo do bebê, sendo a manifestação clínica mais marcante dessa síndrome. A SCZ também podem incluir alterações
110
oculares, capacidades de visão e audição, desproporção craniofacial e algumas deformidades de membros e articulações, mesmo que na ausência de microcefalia. Não há tratamento específico para a microcefalia, porém existem ações de suporte, estímulo e oferecimento de oportunidades que podem auxiliar o desenvolvimento da criança, sendo esse acompanhamento recomendado pelo Sistema Único de Saúde.
Como cada criança apresenta manifestações neurológicas diferentes e, não raro, com complicações respiratórias, o acompanhamento por diferentes profissionais depende das funções comprometidas (BRASIL, 2018).
Figura 10 – Microcefalia na Síndrome Congênita do Zika Vírus
Fonte: https://linhasdecuidado.saude.gov.br/portal/zika/
As limitações funcionais da criança com comprometimento neuromotor a torna muito vulnerável, seja por ser muito hipotônica, com tônus diminuído ou rígida, hipertônica. O grau de dificuldade vai depender da condição de saúde. É fundamental, nas duas condições, que a criança se sinta segura (CAMARGOS et al , 2009)
Orientações referentes a estimulação, postura e acessibilidade
O atendimento interdisciplinar sempre deve levar em consideração as etapas do desenvolvimento neuropsicomotor normal, utilizando-se vários tipos de estimulação: motora, cognitiva, linguagem e sensorial. Em algumas situações deve-se incentivar e estimular a Comunicação Alternativa e Ampliada (CAA), ou seja, uso de recursos que auxiliem a
111
comunicação da criança, podendo ser de baixa tecnologia, como por exemplo: objetos concretos ou símbolos gráficos organizados em pranchas de comunicação, ou de alta tecnologia quando os símbolos são apresentados em computadores/celulares/tablets. O principal objetivo da CAA é promover e ampliar as habilidades comunicativas de crianças com limitações "funcionais" decorrentes de diferentes condições de saúde. (NUNES, 2011).
Posicionamento em pé e seus benefícios
A postura de pé traz variados benefícios para a criança. O nosso corpo é ajustado biomecanicamente através do ortostatismo (postura bípede, em pé), essa postura evita encurtamentos e deformidades, favorecendo o alongamento e fortalecimento de grupos musculares. O tônus muscular também é ajustado, capacitando a criança a realizar tarefas funcionais. Por isso, estimular essa postura em casa promove os seguintes benefícios a seguir:
• Estimula controle de cabeça;
• Evita encurtamentos e deformidades ósseas;
• Auxilia na correção de posturas anormais dos membros inferiores e estimula a função dos membros superiore;
• Garante períodos de alongamento passivo dos músculos flexores plantares;
• Possibilita a permanência em posturas corretas;
• Contribui para a não instalação de deformidades musculoesquelética;
• Contribui para a manutenção do tronco alinhado;
• Favorece o alongamento e o fortalecimento muscular;
• Melhora o funcionamento do sistema cardiorrespiratório e auxilia na circulação;
• Permite a descarga de peso em membros inferiores;
• Auxilia na prevenção de subluxações e/ou luxações do quadril.
Uso do parapodium e da prancha ortostática
O parapodium ou estabilizadores são equipamentos utilizados para auxiliar a criança a manter a postura de pé. Como todos os equipamentos de tecnologia assistiva, o parapodium também tem o papel de exigir esforço e equilíbrio por parte da criança.
Atualmente, existem inúmeros equipamentos de parapodium utilizados para favorecer a posição de pé, apoiada de maneira assistida, ficando a criança apoiada e sustentada parcial ou totalmente pelo equipamento, o que dependerá do nível do comprometimento motor.
No parapodium, as crianças são colocadas em pé pelo profissional habilitado, ou pela família e cuidadores, devidamente orientados e treinados.
112

Para Thornton e Kilbride (2000), a prancha ortostática é um dispositivo auxiliar para promover a posição ortostática. Seu uso é muito benéfico para pacientes que ficam restritos à cadeira de rodas, visto que esses indivíduos podem desenvolver contraturas e deformidades, devido ao tônus flexor. Alguns períodos diários na posição ortostática podem ser eficazes para manter o tônus mais relaxado e contribuir para a manutenção das amplitudes articulares.
Uso de órteses
As órteses são dispositivos terapêuticos importantes no processo de reabilitação. Quando a criança não consegue se manter de pé, com os membros inferiores estendidos e ou os pés bem posicionados, a órtese extensora de quadril/joelhos e a órtese chamada tornozelo-pé (AFO ) auxiliam a manter o posicionamento correto dos membros inferiores da criança, evitando deformidades. Quando indicadas, ajudam a diminuir contraturas e deformidades, auxiliando no posicionamento correto do membro em questão.
113
Figura 11 – Modelo de Parapodium
Figura 12 – Modelo de prancha ortostática
Fonte: autoria própria.
Fonte: autoria própria.
Figura 13 – Modelo de órteses
Fonte: autoria própria.
A epilepsia é uma das doenças neurológicas mais comuns em todo o mundo, afetando cerca de 50 milhões de pessoas de todas as idades. O risco de morte prematura em pessoas com epilepsia é de até três vezes o da população em geral. Cerca de 80% das pessoas portadoras de Epilepsia vivem em países de baixa e média renda, sendo que a maioria dessas pessoas não recebe atendimento adequado para essa condição (WHO, 2019).
Epilepsia é uma doença cerebral crônica causada por diversas etiologias e caracterizada pela recorrência de crises epilépticas não provocadas. Esta condição tem consequências neurobiológicas, cognitivas, psicológicas e sociais, prejudicando diretamente a qualidade de vida da criança (FISCHER et al., 2014; RODRIGUES; VILANOVA, 2016).
A Epilepsia na Infância corresponde a um grupo heterogêneo de condições, portanto uma abordagem de diagnóstico multiaxial e individualizada deverá ser realizada antes de tomar decisões sobre o tratamento e gerenciamento da situação. Na maioria dos pacientes, o controle bem-sucedido das crises pode ser alcançado com um único medicamento, no entanto, uma minoria significativa desenvolverá doença refratária (Epilepsia Farmacorresistente).
Sua prevalência difere com as diferentes idades, gêneros, grupos étnicos e fatores sociais e econômicos. Nos países desenvolvidos, com o aumento da idade, tem-se o aumento da prevalência da epilepsia, enquanto nos países em desenvolvimento os picos ocorrem na adolescência e idade adulta. Afere-se que a prevalência mundial de epilepsia ativa esteja em torno de 0,5% a 1,0% da população e que cerca de 30% dos pacientes apresentam recorrência das crises, sem remissão, mesmo com o tratamento adequado com fármacos antiepilépticos. A incidência estimada na população ocidental é de 1 caso para cada 2.000 pessoas por ano. A incidência de epilepsia é maior no primeiro ano de vida e volta a aumentar após os 60 anos de idade. A probabilidade geral de ser afetado por epilepsia ao longo da vida é de cerca de 3% (CONITEC, 2019).
Os fatores de risco para epilepsia são: história familiar de epilepsia, presença de crise febril complicada e alteração do exame neurológico. Quando apenas um fator de risco está presente, a chance de epilepsia é de 2%. Se dois fatores de risco estiverem presentes, a chance de epilepsia é cerca de 17%, e se três fatores de risco estiverem presentes, a chance de epilepsia alcança 50% (CONITEC, 2019; PROTOCOLO DE ATENDIMENTO AO PACIENTE COM EPILEPSIA, 2018).
Do ponto de vista operacional (prático), a epilepsia é conceituada como uma doença do cérebro definida por qualquer uma das seguintes condições a seguir: (FISCHER, 2014)
• Pelo menos duas crises epilépticas não provocadas (ou reflexas) ocorrendo com um intervalo superior a 24 horas;
114 E PI l EPSIA , cRISES E Sín DROMES E PI lé PTI c AS
• Uma crise epiléptica não provocada (ou reflexa) e a probabilidade de ocorrência de outras crises similar ao risco geral de recorrência (de pelo menos 60%) após duas crises epilépticas não provocadas, ocorrendo nos próximos 10 anos;
Diagnóstico de uma síndrome epiléptica
As crises epilépticas consistem na ocorrência transitória de sinais e/ ou sintomas devido a atividade neuronal anormalmente sincrônica ou excessiva no cérebro, podendo durar segundos a minutos. Quando esta atividade anormal ocorre em redes neuronais limitadas a um hemisfério cerebral, resulta em crises focais. Quando se inicia em redes neuronais distribuídas bilateralmente, acarreta em crises generalizadas (FISCHER, 2017).
Na maioria dos casos, o diagnóstico de uma crise epiléptica pode ser feito clinicamente por meio da obtenção de uma história detalhada (existência de eventos pré e perinatais, crises no período neonatal, crises febris, história de epilepsia familiar, trauma craniano, infecção ou intoxicações prévias) e de um exame físico geral. O auxílio de um presenciador/observador da crise é extremamente valiosa para que a crise seja descrita em detalhes (SIRVEN, 2015)
A ocorrência de uma aura (manifestação sensorial inicial de uma crise), assim como fatores que predispõem a crise devem ser registradas, tais como: idade de início, frequência de ocorrência das crises, e intervalos entre as crises (o mais curto e o mais longo obtido na história do paciente) devem ser caracterizados, podendo utilizar como auxílio um diário de crises (ELGER, 2008)
Para as crises de início focal, o clínico deve avaliar o grau de cognição/ percepção assim como descrito na classificação básica. Pergunte ao paciente se a percepção para eventos ocorridos durante a crise estava preservada ou comprometida, mesmo quando a pessoa não fosse capaz de responder ou compreender a linguagem durante a crise (FISHER, 2014)
Para as crises de início generalizado, a cognição/percepção é usualmente comprometida, dessa forma a percepção não deve ser usada como um termo classificador para estes tipos de crises. A principal subdivisão é entre tipos de crise motoras e não motoras (ausências) (FISHER, 2014) .
Os exames complementares se destinam à adequada classificação sindrômica e etiológica das epilepsias.
Após a constatação da ocorrência de crises epilépticas (ou seja, após a distinção entre evento epiléptico e não-epiléptico), parte-se para a classificação das epilepsias, que ocorre em três níveis (ILAE, 2017):
• Tipo de crise: crises de início focal, crises de início generalizado ou crises de início desconhecido;
115

• Tipo de epilepsia: baseia-se no tipo de crise, corroborado por achados específicos ao eletroencefalograma (EEG). São a epilepsia focal, a epilepsia generalizada, a epilepsia focal e generalizada combinada e a epilepsia de tipo desconhecido;
• Síndrome epiléptica: leva em consideração tipos de crises, características do EEG e da neuroimagem. Exemplos são: epilepsia ausência da infância, síndrome de West, síndrome de Dravet, Epilepsia Mioclônica Juvenil, Epilepsia Rolândica da Infância, dentre outras.
Através da associação de informações clínicas (parte mais relevante na investigação de criança com suspeita de Epilepsia) como: tipo de crise; faixa etária; condição neurológica associada; crises exclusivamente em sono ou predominantemente em sono; antecedente de estado de mal epiléptico; dentre outras questões na entrevista clínica, dados do exame neurológico e eletroencefalograma (EEG), pode ser possível diagnosticar uma síndrome epiléptica específica. Muitas síndromes epilépticas são associadas a achados específicos no EEG, portanto obter um EEG é útil para a classificação das síndromes (SAMEER, 2015).
Dentre as Síndromes mais prevalentes na infância devemos citar a Epilepsia Benigna com pontas centrotemporais (Epilepsia Rolândica, atualmente classificada como uma Síndrome Epiléptica Focal autolimitada da Infância com pontas centrotemporais), Epilepsia de Ausência da Infância, Epilepsia de Ausência juvenil, Epilepsia Mioclônica Juvenil que fazem parte das Síndromes Epilépticas Generalizadas Genética. Por fim, Síndrome de West que está dentro da Síndrome de Espasmo Infantil que é uma encefalopatia epiléptica.
Se faz necessário um entendimento pelos profissionais da saúde sobre a definição de Epilepsia, crises e Síndromes Epilépticas, visto que a classificação sindrômica é fundamental para a programação terapêutica e o estabelecimento do prognóstico, entretanto considerando a população pediátrica, nem sempre é fácil definir uma síndrome epiléptica.
As crises epilépticas febris são um dos problemas neurológicos mais comuns da infância, e estima-se que 2% a 5% das crianças menores de cinco anos de idade apresentarão pelo menos uma crise epiléptica em vigência de febre.
Febre e crises epilépticas têm uma relação forte, conhecida há muitos anos. Diante de uma criança com febre que apresente crise epiléptica, o médico pode estar diante de pelo menos quatro subgrupos de pacientes:
• Crianças que apresentam uma crise epiléptica febril;
• Crianças com diagnóstico de epilepsia sob controle cujo quadro febril tenha desencadeado novas crises;
• Crianças que apresentem uma crise sintomática aguda, como por exemplo: em decorrência de infecção do sistema nervoso central ou de uma doença diarreica com desidratação e distúrbio hidroeletrolítico grave.
116
VÍDEO EXPLICATIVO SOBRE EPILEPSIA
• Crianças em que a febre pode ser uma das manifestações do período pós-ictal (SIQUEIRA, 2010).
A crise epiléptica febril é evento exclusivo da infância, geralmente ocorre entre 3 meses e 5 anos de idade. Acomete aproximadamente 5% das crianças, e o pico de incidência é por volta dos 20 meses. Trata-se de crise epiléptica em vigência de febre, na ausência de infecção intracraniana ou outra causa definida. A etiologia é provavelmente genética, pois é comum a presença de história familiar. Quanto à fisiopatologia, mais do que altas temperaturas, parece que o mais importante é a velocidade da elevação da febre. (RODRIGUES; VILANOVA, 2016).
T RA n STOR n O DO E SPE c TRO DO A UTISMO (TEA)
O Transtorno do Espectro do Autismo (TEA) é um transtorno do neurodesenvolvimento, uma condição complexa, que, de acordo com a 5ª edição do Manual Diagnóstico e Estatístico de Transtornos Mentais (DSM-5), é caracterizada por alterações qualitativas e quantitativas na comunicação e no comportamento, pela baixa ou nenhuma interação social, pelo interesse em atividades restritivas, bem como por movimentos repetitivos, além de apresentar diferentes graus de gravidade (APA, 2014; GRIESI-OLIVEIRA; SERTIÉ, 2017).
A identificação dos sintomas, em geral, acontece por volta dos dois anos de idade, porém evidências sutis já podem ser observadas nos primeiros 12 meses de vida (SILVA; TEIXEIRA; RIBEIRO, 2018). Outra possibilidade é que um período inicial de desenvolvimento aparentemente normal, pode ser seguido pela regressão do desenvolvimento (autismo regressivo), a qual ocorre em boa parte dos casos diagnosticados (SANDIN et al., 2014; NASCIMENTO et al., 2015).
As dificuldades na comunicação ocorrem em graus variados, tanto na habilidade verbal, quanto na não-verbal (APA, 2013). Algumas crianças não desenvolvem habilidades de comunicação, outras têm uma linguagem imatura, caracterizada por jargões (uma frase gramaticalmente desorganizada), ecolalia (hábito ou mania de repetir palavras já ditas no discurso, podendo ser imediata ou tardia), reversões de pronome (referir a si mesmo na 3ª pessoa), prosódia anormal (fala monotônica ou robotizada, sem variar nas emoções) e deficiências na qualidade vocal (RONEMUS et al , 2014)
Com a publicação do DSM-5, os Transtornos do Espectro do Autismo receberam um marcador de “gravidade” conforme o grau de comprometimento, que se baseia em prejuízos na comunicação social e em padrões restritos e repetitivos de comportamento. Portanto, nos critérios diagnósticos, são observadas três classificações (DORNELAS et al , 2015; APA, 2014):
117
GRAU LEVE (NÍVEL 1) - (necessita de suporte):
O comportamento interfere significativamente na comunicação social, pois pode parecer apresentar interesse reduzido por interações com outras pessoas. Dificuldade para trocar de atividades, independência limitada por problemas com organização e planejamento;
GRAU MODERADO (NÍVEL 2) - (necessita de suporte substancial):
Comportamentos suficientemente frequentes, sendo óbvios para observadores casuais. O comportamento interfere com função numa grande variedade de ambientes, aflição e/ou dificuldade para mudar o foco ou a ação;
GRAU SEVERO (NÍVEL 3) - (necessita de suporte muito substancial):
O comportamento interfere marcadamente com função em todas as esferas; dificuldade extrema de lidar com mudanças; grande aflição/dificuldade de mudar o foco ou a ação.
O TEA apresenta outros sinais variáveis, que podem ser agravados caso não haja a intervenção necessária, tais como:
• Prejuízo de linguagem;
• Prejuízo intelectual;
• Condição médica ou genética conhecida;
• Outras desordens do neurodesenvolvimento, mental ou comportamental.
Quais são os critérios para o diagnóstico?
A Sociedade Brasileira de Pediatria e o Ministério da Saúde orientam a aplicação do instrumento de triagem Modifield Checklist for Autism in Toddlers (M-CHAT), validado e traduzido para o português em 2008. O M-CHAT é um teste de triagem e não de diagnóstico e é exclusivo para sinais precoces de autismo, e não para uma análise global do neurodesenvolvimento. A recomendação da Sociedade Brasileira de Pediatria (SBP) é o Questionário Modificado para Triagem do Autismo em Crianças entre 16 e 30 meses, revisado, com Entrevista de Seguimento (M-CHATR/F), podendo ser aplicado pelo pediatra, na consulta de rotina. Seu objetivo é detectar o maior número de casos possíveis de suspeita de TEA.
Indicadores do desenvolvimento e sinais de alerta do TEA
A Caderneta da Criança, 3ª edição possui o formulário M-CHART: instrumento de identificação precoce do Transtorno do Espectro Autista (TEA).
Link para acesso ao arquivo da Caderneta da Criança 3ª edição: https://bvsms.saude.gov.br/bvs/publicacoes/caderneta_crianca_menina_passaporte_cidadania_3ed.pdf http://bvsms.saude.gov.br/bvs/publicacoes/caderneta_crianca_menino_passaporte_cidadania_3ed.pdf
118
• Interação Social
Interação social Indicadores de desenvolvimento infantil
De zero a seis meses Próximo a 3 meses, o lactente busca e acompanha o olhar de seu cuidador.
Com cerca de 6 meses, a criança presta mais atenção a pessoas do que a objetos/ brinquedos.
De seis a doze meses
De doze a dezoito meses
De dezoito a vinte e quatro meses
As crianças começam a apresentar comportamentos antecipatórios e de imitação (por exemplo: estender os braços e fazer contato visual para “pedir” colo, jogar beijo).
Dos 15 aos 18 meses, a criança aponta com o dedo indicador para mostrar coisas. Em geral, o gesto pode ser acompanhado por contato visual e, às vezes, sorrisos e vocalizações.
Interessa-se em olhar para os objetos e para as pessoas que lhes oferece.
Sinais de alerta para TEA
A criança com TEA pode não apresentar esse sinal ou realizá-lo em menor frequência.
A criança com TEA pode focar mais a atenção em objetos.
Crianças com TEA podem apresentar dificuldades nos comportamentos antecipatórios e na capacidade de imitação.
Crianças com TEA podem apresentar dificuldades na comunicação gestual (não-verbal), sendo um dos principais indicadores de TEA, por se tratar de pré-requisito para a fala.
A criança com TEA, na maioria das vezes, não demonstra interesse em tentar pegar objetos que lhe são oferecidos. Quando pega, o faz depois de muita insistência.
De vinte e quatro a trinta e seis meses
A criança já segue o olhar e o apontar do outro em várias situações.
A criança tem a iniciativa de mostrar ou levar objetos de seu interesse ao seu cuidador.
Os gestos (como olhar, apontar etc.) são acompanhados pelo intenso aumento na capacidade de comentar e/ou fazer perguntas sobre os objetos e as situações que estão sendo compartilhadas.
Além disso, pode não alterar seu olhar entre a pessoa que aponta e o objeto que está sendo apontado.
Nos casos de TEA, a criança só mostra ou dá algo para alguém se for do seu extremo interesse; pode usar adultos como “instrumento” para conseguir o que quer.
Os gestos e comentários em resposta ao adulto tendem a aparecer isoladamente ou após muita insistência. As iniciativas são raras. Essa ausência é um dos principais sinais de alerta para TEA.
119
Linguagem
De zero a seis meses
• Linguagem
Indicadores de desenvolvimento infantil
Desde o começo, o bebê tem atenção à melodia da fala humana.
Desde o início, o bebê apresenta balbucio intenso e aleatório, como gritos, de volume e intensidade variados, na presença ou na ausência do cuidador, com intenção comunicativa.
Por volta dos 6 meses, começa uma discriminação nessas produções sonoras, que tendem a aparecer principalmente na presença do cuidador, visando chamar atenção.
No início, o choro é indiscriminado.
Por volta dos 3 meses, já há diferentes choros, sendo capaz de identificar o motivo, por exemplo: choro de fome.
De seis a doze meses Choro bastante diferenciado e gritos menos aleatórios.
Balbucio se diferenciando. Risadas e sorriso social.
Sinais de alerta para TEA
A criança com TEA pode não expressar interesse ou apresentar pouca resposta aos sons de fala.
A criança com TEA pode tender ao silêncio e/ou a gritos aleatórios, sem reciprocidade comunicativa.
Presta atenção à fala materna ou do cuidador quando convocado e responde com gritos, balbucios e movimentos corporais.
A criança começa a atender ao ser chamada pelo nome.
A criança começa a repetir gestos de acenos e palmas.
Começa também a mostrar a língua, dar beijo etc.
A criança com TEA pode ter um choro indistinto nas diferentes ocasiões e pode ter frequentes crises de choro prolongado, sem ligação aparente a evento ou pessoa.
Crianças com TEA podem gritar muito e manter seu choro indiferenciado, dificultando o entendimento das suas necessidades.
Crianças com TEA tendem ao silêncio ou apresentam gritos aleatórios, não manifestando amplas expressões faciais com significado.
Crianças com TEA tendem a não se expressar, não respondendo à interação do outro.
Crianças com TEA podem não atender ou reagir apenas após insistência ou toque.
A criança com TEA pode não repetir gestos (manuais e/ou corporais) em resposta a uma solicitação ou pode passar a repeti-los fora do contexto.
120
continua
Linguagem
De doze a dezoito meses
De dezoito a vinte e quatro meses
Indicadores de desenvolvimento infantil
Surgem as primeiras palavras (em repetição) e, por volta do 18º mês, os primeiros esboços de frases (em repetição à fala de outras pessoas).
A comunicação, em geral, é acompanhada por expressões faciais que refletem o estado emocional das crianças (por exemplo: expressar surpresa ou então constrangimento, “vergonha”).
Nesta idade, o repertório linguístico aumenta a cada mês; a criança faz muitas vocalizações com intenção de se comunicar e até fala algumas palavras simples.
Por volta dos 24 meses, surgem os “erros”, mostrando o descolamento geral do processo de repetição da fala do outro em direção a uma fala mais autônoma.
Já fala algumas palavrinhas e pequenas frases para pedir, indicar algo.
Sinais de alerta para TEA
A criança com TEA pode não apresentar as primeiras palavras nesta faixa de idade.
A criança com TEA tende a apresentar menos expressões faciais ao se comunicar, limitando a expressões de alegria, excitação, raiva ou frustração.
Algumas crianças com TEA deixam de falar e/ ou perdem habilidades sociais já adquiridas, por volta dos 12 aos 24 meses.
A criança com TEA tende à ecolalia (repetir o que foi dito a ela ou visto na TV, desenho).
Pode apresentar características peculiares na entonação e no volume da voz. A perda de habilidades previamente adquiridas deve ser sempre encarada como sinal de alerta.
A perda pode ser gradual ou aparentemente súbita. Caso isso seja observado em uma criança, ao lado de outros possíveis sinais, a hipótese de um TEA deve ser aventada, sem, no entanto, excluir outros diagnósticos diferenciais (por exemplo: doenças progressivas).
Fala poucas palavras ou há ausência de fala.
continua
121
continuação
Linguagem
De vinte e quatro a trinta e seis meses
Indicadores de desenvolvimento infantil
Os gestos começam a ser amplamente usados na comunicação.
Sinais de alerta para TEA
A criança com TEA costuma utilizar menos gestos e/ou utilizá-los aleatoriamente.
Respostas gestuais, como acenar com a cabeça para “sim” e “não”, também podem estar ausentes.
A fala está mais desenvolvida, mas ainda há repetição da fala do adulto em várias ocasiões, com utilização no contexto da situação de comunicação.
A criança começa a contar pequenas estórias, a relatar eventos próximos já acontecidos, a comentar eventos futuros, sempre em situações de diálogo (com o adulto sustentando o discurso).
A criança com TEA pode apresentar repetição de fala da outra pessoa sem relação com a situação de comunicação.
A criança com TEA pode apresentar dificuldades ou desinteresse em narrativas referentes ao cotidiano.
Pode repetir fragmentos de relatos e narrativas, inclusive de diálogos, em repetição e de forma independente da participação da outra pessoa.
A criança pode recitar uma estrofe de versinhos (em repetição).
A criança já canta com ritmo.
Já faz distinção de tempo (passado, presente e futuro),de gênero (masculino e feminino) e de número (singular e plural), quase sempre de forma adequada (sempre em contexto de diálogo).
Produz a maior parte dos sons da língua, mas pode apresentar “erros”.
A fala tem uma melodia bem infantil ainda.
A voz geralmente é mais agudizada.
A criança com TEA pode tender à ecolalia.
A distinção de gênero, número e tempo não acontece.
Cantos e versos só são recitados em repetição aleatória.
A criança não “conversa” com o adulto.
Crianças com TEA podem emitir falas ou slogans e vinhetas que ouviram na televisão, sem sentido contextual (ecolalia tardia).
Pela repetição da fala do outro, não operam a modificação no uso de pronomes.
Podem apresentar características peculiares na entonação e no volume da voz.
122
conclusão
Alimentação
• Alimentação
Indicadores de desenvolvimento infantil
De zero a seis meses A amamentação é um momento privilegiado de atenção, por parte da criança, aos gestos, às expressões faciais e à fala da mãe.
De seis a doze meses
De doze a dezoito meses
De dezoito a vinte e quatro meses
Introdução alimentar com sabores diferentes (sucos e papinhas).
A criança gosta de descobrir as novidades na alimentação, embora possa resistir um pouco no início.
Período importante, porque, em geral:
1. ocorre o desmame;
2. começa a passagem dos alimentos líquidos/ pastosos, frios/mornos para alimentos sólidos/semissólidos, frios/quentes/mornos, doces/salgados/amargos; variados em quantidade; oferecidos em vigília, fora da situação de criança deitada ou no colo;
3. começa a introdução da cena alimentar: mesa/cadeira/utensílios (prato, talheres, copo) e a interação familiar/social.
Sinais de alerta para TEA
A criança com TEA pode apresentar dificuldades nesses aspectos e não conseguir olhar para a mãe.
A criança com TEA pode ter resistência à introdução alimentar, principalmente com a alternância de sabores.
A criança com TEA pode ser muito resistente à introdução de novos alimentos na dieta.
A criança com TEA pode resistir às mudanças; pode apresentar recusa alimentar ou insistir em algum tipo de alimento, mantendo, por exemplo, a textura, a cor, a consistência etc.
Pode, sobretudo, resistir em participar da cena alimentar.
É comum a seletividade alimentar por cores e texturas.
Podem apresentar resistência à mudança de cardápio.
De vinte e quatro a trinta e seis meses
A criança já participa das cenas alimentares cotidianas: café da manhã, almoço e jantar.
É capaz de estabelecer separação dos alimentos pelo tipo de refeição ou situação (comida de lanche, festa, almoço de domingo etc.).
Há o início do manuseio adequado dos talheres.
A alimentação está contida ao longo do dia (retirada das mamadeiras noturnas).
A criança com TEA pode ter dificuldade com este esquema alimentar ou apresentar padrões restritos: permanecer na mamadeira, apresentar recusa alimentar, não participar das cenas alimentares.
A criança com TEA não tem muita dificuldade em se adequar aos “horários” de alimentação.
Pode passar por longos períodos sem comer. Pode só comer quando a comida for dada na boca ou só comer sozinha ou ainda preferir se alimentar no chão etc.
123
Brincadeiras
• Brincadeiras
Indicadores de desenvolvimento infantil
De zero a seis meses A criança olha para o objeto e o explora de diferentes formas (sacode, atira, bate etc.)
De seis a doze meses
Começam as brincadeiras sociais como:
“Cadê o neném?”. A criança procura o contato visual para a manutenção da interação social.
Sinais de alerta para TEA
Ausência ou raridade desses comportamentos exploratórios pode ser um indicador de TEA.
A criança com TEA apresenta resistência para brincar; quando brinca, é por meio de muita insistência, com dificuldade de interação.
De doze a dezoito meses
De dezoito a vinte e quatro meses
Aos 12 meses, a brincadeira exploratória é ampla e variada. A criança gosta de descobrir os diferentes atributos e as funções dos objetos e brinquedos.
O jogo de “faz de conta” surge por volta dos 15, estando estruturado aos 18 meses de idade.
Por volta dos 18 meses, os bebês reproduzem o cotidiano por meio de um brinquedo ou uma brincadeira. Descobrem a função social dos brinquedos (por exemplo: brincam de mamãe/filhinha, fazem o animalzinho “andar” e produzir sons).
As crianças usam brinquedos/objetos para imitar as ações dos adultos (por exemplo: dão a mamadeira a uma boneca, dão “comidinha”, usando uma colher, “falam ao telefone” etc.) de forma frequente e variada.
A criança com TEA tende a explorar menos os objetos e, muitas vezes, fixa-se nas partes do brinquedo sem explorar sua função (por exemplo: passa mais tempo girando a roda de um carrinho do que empurrando-o).
A criança com TEA tem limitação no jogo do faz de conta.
A criança com TEA, na maioria da vezes, não é capaz de reproduzir o cotidiano, nem por meio do brinquedo nem da brincadeira, tendo dificuldade na atribuição funcional dos brinquedos.
Em crianças com TEA, essa forma de brincadeira é menos frequente ou ausente.
124
continua
• Brincadeiras Indicadores de desenvolvimento infantil
De vinte e quatro a trinta e seis meses
A criança, nas brincadeiras, usa um objeto “fingindo” que é outro (um bloco de madeira pode ser um carrinho, uma caneta pode ser um avião etc.).
A criança brinca imitando os papéis dos adultos (de “casinha”, de “médico” etc.), construindo cenas ou histórias. Ela própria e/ou seus bonecos são os “personagens”.
A criança gosta de brincar perto de outras crianças (ainda que não necessariamente com elas) e demonstra interesse por elas (aproximar-se, tocar e se deixar tocar etc.).
Sinais de alerta para TEA
A criança com TEA raramente apresenta esse tipo de brincadeira ou o faz de maneira bastante repetitiva e pouco criativa.
As crianças com TEA têm limitação na imitação.
Aos 36 meses, a criança gosta de propor/ engajar-se em brincadeiras com outras da mesma faixa de idade.
As crianças com TEA podem se afastar, ignorar ou se limitar a observar brevemente outras crianças à distância, sem se envolver. Ou se envolvem de maneira inadequada, por exemplo: abraçam forte em momentos inadequados, empurram (com ou sem intenção de agressividade).
A criança com TEA apresenta dificuldades de compreensão de certas brincadeiras, quando se dispõe a brincar com outras crianças.
FOnTE: BRASIL. Ministério da Saúde. Secretaria de Atenção à Saúde. Departamento de Ações Programáticas Estratégicas. Diretrizes de Atenção à Reabilitação da Pessoa comTranstornos do Espectro do Autismo (TEA). 2014
Indicadores comportamentais no TEA
Indicadores motores
• Movimentos motores estereotipados: flapping de mãos, “espremer-se”, correr de um lado para o outro, entre outros movimentos;
• Ações atípicas repetitivas: alinhar/empilhar brinquedos de forma rígida; separar por cores e/ou tamanhos, observar objetos aproximando-se muito deles; prestar atenção exagerada a certos detalhes de um brinquedo; demonstrar obsessão por determinados objetos em movimento (ventiladores, máquinas de lavar roupas etc.);
• Dissimetrias na motricidade, como: maior movimentação dos membros de um lado do corpo; dificuldades de rolamento na idade esperada; movimentos corporais em bloco e não suaves e distribuídos pelo eixo corporal; dificuldade, assimetria ou exagero em retornar os membros superiores à linha média; dificuldade de virar o pescoço e a cabeça na direção de quem chama a criança.
125
conclusão
Indicadores sensoriais
• Hábito de cheirar e/ou lamber objetos;
• Sensibilidade exagerada a determinados sons (como os do liquidificador, do secador de cabelos, aspirador de pó etc.), reagindo a eles de forma exacerbada, por exemplo, com choro ou gritos;
• Insistência visual em objetos que têm luzes que piscam e/ou emitem barulhos, bem como nas partes que giram (ventiladores, máquinas etc.);
• Insistência tátil: as crianças podem se manter por muito tempo, passando a mão sobre uma determinada textura.
Indicadores emocionais
• Expressividade emocional infrequente e mais limitada;
• Dificuldade de se aninhar no colo dos cuidadores;
• Extrema passividade no contato corporal;
• Extrema sensibilidade em momentos de desconforto (por exemplo: dor);
• Dificuldade de encontrar formas de expressar as diferentes preferências e vontades e de responder às tentativas dos adultos de compreendê-las (quando a busca de compreensão está presente na atitude dos adultos).
Orientações
Os profissionais de saúde e de educação devem orientar os pais:
1 Orientar os pais a sempre conversar com a criança, estando na mesma altura e olhar nos olhos dela;
2 Orientar os pais a apresentarem objetos diferentes sempre no mesmo campo visual (olhos e boca);
3 Orientar os pais a brincarem com a criança, estando sempre por perto, permitindo que ela decida o momento oportuno de sua participação. Para potencializar a interação da criança, realizar com ela atividades do interesse dela;
4 Estimular a criança a compartilhar seus brinquedos, visando contribuir com a interação social e o compartilhamento;
5 Orientar sobre a utilização de jogos e brincadeiras com regras simples e claras. Conforme a criança for compreendendo, pode ir evoluindo o nível de dificuldade e complexidade;
6 Orientar os pais a darem comandos de forma clara;
7 Orientar os pais a, sempre que possível, incentivarem a “troca de turno”, ou seja, mostrando que cada um tem a sua vez de falar. Treinar essa habilidade em brincadeiras preferidas da criança, preparando-a para o processo de conversação;
126
8 Orientar os pais a utilizarem músicas e escalas musicais, incentivando o uso de melodias, ritmo e intensidade vocal;
9 Orientar os pais a nomearem as coisas do dia-a-dia, explicando sobre as coisas que estão acontecendo (ex.: Quando for fazer uma atividade, explique, fale as partes do corpo, as cores, os alimentos etc.);
10 Oriente os pais/cuidadores que refeições partilhadas são importantes para auxiliarem no processo de seletividade alimentar, ou seja, realizar as refeições junto com a criança para encorajá-la a experimentar novos alimentos;
11 Orientar os pais para estimularem a conversação, mostrando a importância de sempre incentivar o diálogo;
12 Orientar os pais que estimulação em excesso pode trazer resultados negativos, dentre elas: fadiga cerebral e comportamento aversivo. Importante sempre verificar e respeitar as limitações e necessidades da criança.
Dicas de atividades para beneficiar a criança com TEA
Quadro 16 – Dicas de atividades para beneficiar a criança com TEA
Objetivo:
• Estimular contato visual, interação social, coordenação motora e equilíbrio.
Como fazer:
• Coloque a criança no colo ou deitada em local apropriado. Segure os braços dela estendidos e faça movimentos para frente e para trás, cantando:
“Serra, serra, serrador Serra o papo do vovô!
Quantas tábuas já serrou? Uma, duas, três!”
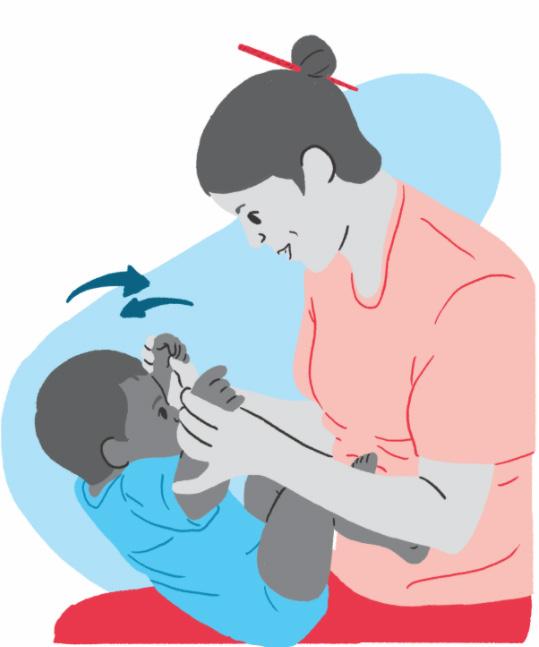
• Durante toda a atividade, mantenha contato visual com a criança.
127
continua
continuação
Objetivo:
• Estimular contato visual, ação/reação do bebê; estimular o sorriso social; favorecer a imitação, a interação social e o vínculo.
Como fazer:
• Brincar de surpresas e de desaparecer e aparecer. Segure um pano ou coloque as mãos na frente do bebê; não deixe que veja sua face e pergunte: “Cadê o bebê? Cadê a mamãe? Cadê o papai?”. Em seguida, mostre seu rosto e fale: “Achou!”. Tenha cuidado para não assustá-lo com movimentos bruscos e falas intempestivas.

Objetivo:
• Estimulação visual e atenção sustentada.
Como fazer:
• Coloque objetos coloridos, sementes ou pedras dentro de uma garrafa. Deixe a criança explorar o brinquedo, colocando-o em diferentes posições, chacoalhando-o.
Objetivo:
• Estimulação sensorial.
Como fazer:
• Utilize papelão/TNT/EVA. Cole, por exemplo, diversos grãos, tampinha, algodão, bucha, lixa. É importante usar várias texturas e deixar a criança explorar.

128
• No início, a criança pode apresentar resistência. Por isso, inicie com um tipo de estímulo e vai aumentando conforme a criança aceite. continua
Objetivo:
• Estimular a criatividade, a comunicação e recriar a realidade.
Como fazer:
• Utilize jogo simbólico, também chamado de faz-de-conta.
• Brinque com a criança, simulando a realidade; se a criança tiver muita dificuldade, faça associações com o real.

Objetivo:
• Estimulação da linguagem, da coordenação motora, da criatividade e da sensibilidade das mãos.
Como fazer:
• Utilize uma bacia e coloque dois tipos de grãos e alguns brinquedos.
• Solicite que a criança pegue determinado brinquedo e fale de suas características.

Objetivo:
• Reconhecimento das emoções. Ajudar a criança a interpretar e expressar suas emoções; contribui para sua estruturação psíquica.
Como fazer:
1. Utilize papelão, tampinha, bocal da tampinha, canetinha. Desenhe um boneco e, nas tampinhas, as expressões.
2. Utilize EVA/cartolina e desenhe as expressões.

Objetivo:
• Estimular contato visual, interação social, imitação e o apontar.
Como fazer:
• Posicione a criança em frente ao espelho, nomeie as partes do corpo e incentive-a a apontar; faça expressões faciais(franzir o nariz, mostrar a língua…) e motive a criança a imitar.
• Para auxiliar no apontar, pegue o dedo indicador da criança e a auxilie.

129
_______________________________________________________________________________________
continua
continuação
Objetivo:
• Estimulação da linguagem, categorização, reconhecimento visual, memória e atenção.
Como fazer:
1. Apresentar à criança várias figuras e estimular para que ela as separe por categorias semânticas (frutas, vestuário, animais...). Pode ser imagens e ela deverá colar na coluna correspondente, ou objetos e ela separar dentro de “cestas”.
2. Atividade de pareamento com cores/figuras/ formas geométricas. Apresente uma ficha com as imagens e, em seguida, peça para a criança desenhar, montar ou pegar uma ficha igual; comece do pouco para o muito, conforme o entendimento da criança com a atividade.
3. Mostre uma sequência de figuras ou objetos à criança e peça para que ela sinalize quem não faz parte do grupo.

Objetivo:
• Estimulação cognitiva, de linguagem, noção temporal e regras sociais.
Como fazer:
• Monte, de preferência junto com a criança, um quadro de rotina.
• Pode-se montar com atividades a serem realizadas durante os períodos do dia, de sequência para realização de atividades específicas ou do que achar necessário.

Objetivo:
• Estimular noção espacial, corporal, aspectos cognitivos e linguagem.
Como fazer:
1. Utilize papel pardo. Desenhe as mãos e os pés, fazendo combinações diferentes, por exemplo: mão esquerda e pé direito/mão direita ,mão esquerda e pé esquerdo.
• Dê o comando para a criança, nomeando as cores e partes do corpo; sempre que possível, troque de papel com a criança.
2. Com fita crepe ou fita colorida, faça uma linha reta, outra em zigue-zague e outra com voltas para a criança andar por cima.
130
continuação continua
Objetivo:
• Estimulação da linguagem, noção espacial, estereognosia.
Como fazer:
• Em uma caixa de papelão, faça buracos com formas diversas. Dentro, coloque objetos que possuem as mesmas formas desses buracos. Peça à criança que escolha uma forma e, sem olhar, pegue um objeto dentro da caixa que possua o mesmo formato.
• Com o objeto em mãos, solicitar que o nomeie e fale sua função e características.
Objetivo:
• Estimular interação social, contato visual, linguagem, imagem corporal, memorização, atenção sustentada e coerência central.
Como fazer:
• Deve ser realizada em dupla. Tenha alguns objetos para se “fantasiar”. Coloquem os objetos (ex.: óculos, echarpe, casaco, máscara...). Solicite à criança que olhe bem para você e, então, ambos se viram de costas e mudam algo em seu visual, como retirar os óculos. Em seguida, se viram e um vai tentar adivinhar o que o outro mudou.
Objetivo:
• Estimulação da linguagem, interação social, aspectos cognitivos e prosódia.
Como fazer:
1. Brinque com a criança de cantar. Comece a cantar e a criança tem que continuar de onde você parou; durante toda a música, alternar quem canta.
2. Leia frases para a criança e peça para que ela mostre a figura que completa a frase.
• Ex.: O menino mora na ……..


131
continuação continua
Objetivo:
• Estimular imitação, coordenação motora, interação social e linguagem.
Como fazer:
• Faça um dado (pode ser de papel, pano, etc.). Coloque o que quer que a criança faça (ex.: pular, contar, girar, entre outras opções), então, jogue o dado e, junto com a criança, faça o que estiver pedindo no dado.
VÍDEO EXPLICATIVO DAS CARACTERÍSTICAS PECULIARES DO AUTISMO

Objetivo:
• Estimular os sistemas sensoriais, o desenvolvimento da coordenação motora global, flexibilidade, força, interação social, criatividade e comunicação.
Como fazer:
• Oriente os pais/cuidadores a levarem a criança a um parquinho. Os aparelhos do parquinho são funcionais, pois trabalham todas as partes do corpo.
Fonte: autoria própria.


O Transtorno do Déficit de Atenção e Hiperatividade (TDAH) é um distúrbio neurobiológico do desenvolvimento, que se caracteriza por desatenção, desassossego e impulsividade exagerados para a idade da criança, que interferem no funcionamento social e acadêmico (MARTINHAGO, 2018; SILVERMAN; GALANTER, 2018). O início ocorre geralmente antes dos quatro anos e, invariavelmente, antes dos 12 anos (SILVA, 2009; LUIZÃO; SCICCHITANO, 2014). O pico para o diagnóstico é visto entre oito e dez anos; entretanto, os pacientes que apresentam déficit de atenção predominante só são diagnosticados após a adolescência. Além das características supracitadas, o TDAH pode acarretar prejuízos na memória, percepção, linguagem, seleção de problemas e interação social (BOOTH, 2016)
132
T RA n STOR n O DO Dé FI c IT DE ATE nçãO E H IPERATI v IDADE (TDAH)
conclusão
Quadro 17 – Alguns sinais e sintomas do TDAH, de acordo com DSM-5 (APA, 2014)
D ESATE nçãO
• Comete erros descuidados em atividades escolares;
• Não presta atenção ao detalhe;
• Apresenta muita dificuldade de manter a atenção nas atividades acadêmicas e em jogos;
• Não parece prestar atenção quando abordado diretamente;
• Não segue instruções e dificilmente completa tarefas;
• Tem dificuldade para organizar tarefas e atividades;
• Resiste, não gosta de tarefas que requerem manutenção da atenção durante longo período de tempo;
• Frequentemente, perde objetos necessários para tarefas ou atividades escolares, como lápis, borracha etc.;
• Distrai-se facilmente;
• É muito esquecido nas atividades diárias;
• Apresenta déficits de aprendizagem.
H IPERATI v IDADE
I MPU l SI v IDADE
• Movimenta ou torce mãos e pés com frequência; comportamento desinquieto;
• Não para quieto, vive movimentando-se pela sala de aula ou outros locais;
• Corre e faz escaladas com frequência excessiva, quando esse tipo de atividade é inapropriado;
• Não brinca com tranquilidade, sempre agitado, frequentemente, não conclui uma brincadeira;
• A criança parece que está “ligada na tomada”;
• Pacientes mais velhos podem ser simplesmente agitados, inquietos ou falantes, às vezes, ao ponto de fazer com que as outras pessoas se sintam cansadas só de observá-los.
• Fala excessivamente, principalmente durante as aulas;
• Frequentemente, responde às perguntas de modo abrupto, antes mesmo que elas sejam completadas;
• Apresenta dificuldade de esperar a sua vez;
• Frequentemente, interrompe os outros ou se intromete;
• Na grande maioria das vezes, responde sem pensar na pergunta.
133
Fonte: autoria própria.
ORIENTAÇÕES
• O diagnóstico deve ser sempre feito pelo médico especialista, mas a suspeita pode ser levantada por qualquer profissional do cuidado que trabalhe com a criança;
• Normalmente, aparece antes dos 12 anos, entretanto as manifestações tendem a diminuir com a idade; adolescentes e adultos podem ter dificuldades residuais;
• A abordagem terapêutica vai desde a indicação de fármacos estimulantes a terapia cognitivo-comportamental, ou a combinação de ambos;
• É importante entender as relações dos pais e familiares com a criança, limites, oportunidades, escolaridade, inclusão, habilidades sociais etc.;
• É importante reforçar o que há de melhor na criança, elogiando-a sempre que possível!;
• O estímulo nunca é demais, assim como as oportunidades oferecidas;
• Estabelecer regras;
• Orientar os pais a não cobrarem resultados, e sim, empenho nas atividades;
• Orientar os pais para que sejam claros e diretos, de preferência, falando de frente e olhando nos olhos da criança;
• Orientar os pais a não exigirem mais do que a criança pode dar: devendo-se considerar a idade dessa criança;
• Orientar os pais para que tenham um contato próximo com os professores e irem acompanhando, diariamente, o que está acontecendo na escola, para que a criança tenha sucesso no processo de ensino-aprendizagem;
• Orientar os pais e professores quanto ao bullying;
• Orientar os pais que todas as tarefas têm que ser subdivididas em tarefas menores, que possam ser realizadas mais facilmente e em menor tempo;
• Orientar os pais/cuidadores sobre a importância de a criança realizar uma atividade física regularmente, para despender o excesso de energia;
• Orientar os pai para estimularem a independência e a autonomia da criança, considerando a idade dela;
• Orientar os pais a ensinarem para a criança meios de lidar com situações de conflito (pensar, raciocinar, chamar um adulto para intervir, esperar a sua vez).
134
Dicas de atividades para beneficiar a criança com TDAH
Quadro 18 – Atividades para crianças com TDAH
Objetivo:
• Estimular: atenção, concentração, memorização, percepção visual, reconhecimento de imagem, conceito igual/diferente e orientação espacial.
Como fazer:
• Utilize o jogo da memória (impresso ou comprado) e jogue com a criança. Quem acertar jogará novamente; se errar, o outro joga. Poderá jogar duas ou mais pessoas.
Objetivo:
• Estimular: atenção, concentração, pensamento lógico, composição e decomposição de figuras, percepção visual e habilidades manuais.
Como fazer:
• Se for a primeira vez que a criança irá montar um quebra-cabeça, utilize a imagem dele como suporte. Se não, deixe ela montar livre. Comece com quebra-cabeça de poucas peças e aumente aos poucos.

Objetivo:
• Estimular habilidades manuais, atenção, percepção visual, concentração, coordenação visomotora e ajudar a controlar a ansiedade.
Como fazer:
• Utilize desenho em preto e branco impresso ou livro próprio para colorir e lápis de cor.
135
_______________________________________________________________________________________ continua
Objetivo:
• Estimular a concentração e a audição e auxiliar no controle da impulsividade.
Como fazer:
• Utilize um som e toque uma música. Assim que parar a música, diga “estátua”. A criança deverá ficar imóvel durante o tempo estipulado; ou cante alguma música infantil e, ao final, fale “estátua”.

Objetivo:
• Estimular a concentração, o seguimento de comando, a coordenação motora global e auxiliar no controle da impulsividade.
Como fazer:
• Esta brincadeira poderá ser realizada por 3 pessoas ou mais. Uma pessoa ficará falando: “Vivo!” (em pé), “Morto!” (agachado); quem não fizer de acordo com o comando vai perder.
• A brincadeira poderá ficar mais difícil, além de a pessoa falar “vivo” ou “morto”, ela poderá realizar o movimento inverso, por exemplo: “Vivo!” (agacha).

Objetivo:
• Estimular a concentração, a noção corporal e a percepção visual e auditiva; auxiliar no controle da impulsividade.
Como fazer:
• Esta brincadeira poderá ser realizada por um adulto e uma criança ou mais.
• O adulto ficará responsável por falar três partes do corpo e pegar nas partes correspondentes; e as crianças precisam pegar na parte do corpo que a pessoa tiver falodo. Ela repete três vezes cada parte do corpo, apalpando; depois, a pessoa irá falar uma parte do corpo e pegar em outra. A criança deverá pegar na parte do corpo que tiver sido dita e não na que tiver sido palpada.Por exemplo: cabeça (pega na cabeça), barriga (pega na barriga), nariz (pega no nariz). Repete três vezes. Na quarta vez: cabeça (pega na cabeça), barriga (pega na barriga) e nariz (pega na cabeça).

136
continuação continua
VÍDEO DE ORIENTAÇÕES NO MANEJO DE CRIANÇAS COM TDAH

Objetivo:
• Estimular a concentração, a linguagem e a percepção visual e auditiva; auxiliar no controle da impulsividade.
Como fazer:
• Jogo Lince.
• Pode-se fazer utilizando folha em branco e recortes de figuras, lembrando-se que devem ser duas figuras iguais, uma colada na folha e outra solta para sorteio.
Fonte: autoria própria.
T RISSOMIA DO cROMOSSOMO 21 (T21) - Sín DROME DE D O wn
Pessoas com Síndrome de Down (PSD) ou trissomia do cromossomo 21 (T21), denominação sugerida pelo professor Jérôme Lejeune (apud MUSTACCHI, 2018, p. 73), representam um grupo populacional, dentro da diversidade humana, caracterizado pela presença de um cromossomo extra, ou parte dele, acrescido ao par 21 do genoma humano. As características físicas e fisiológicas dessa condição genética são a expressão clínica do material genético excessivo referente ao braço longo do cromossomo 21. Tal expressão clínica mostrará fenótipo característico, grau variado de déficit intelectual e maior incidência de algumas comorbidades em relação à população típica. A frequência de nascimentos de pessoas com Síndrome de Down no Brasil varia de 1:600 a 1:800 nascidos vivos (MUSTACCHI, 2001; BRASIL, 2012).
De acordo com Torquato, Lança e Pereira (2013), existem evidências de que o desenvolvimento motor da criança com T21 apresenta um atraso nas aquisições dos marcos motores, e isso seria atribuído a: hipotonia, frouxidão ligamentar, dificuldade de idealização e planejamento das ações motoras, secundária às alterações do sistema nervoso decorrentes da síndrome, dificultando a produção e o controle de ativações musculares apropriadas. Essa dificuldade no planejamento neuropsicomotor é, inclusive, um dos fatores associados ao atraso no desenvolvimento da linguagem dessas crianças, podendo ocorrer ainda em decorrência das alterações cognitivas e neurológicas inerentes à síndrome; dos problemas respiratórios, cardíacos e auditivos; das alterações no sistema estomatognático; e até mesmo da falta de estímulos adequados durante a interação cuidador-bebê (ANDRADE; LIMONGI, 2007).
Os avanços tecnológicos nos cuidados em saúde e o desenvolvimento de políticas de defesa dos direitos da pessoa com deficiência contribuíram substancialmente para um aumento na expectativa e na qualidade de vida das pessoas com T21 (ANDRADE, 2018). A alteração
137
conclusão
cromossômica que resulta na trissomia do cromossomo 21 pode ocorrer por 3 mecanismos:
TRISSOMIA LIVRE: a causa mais comum da T21; cerca de 95% dos casos se dão por essa alteração. Ocorre por não disjunção da meiose 1 materna na grande maioria dos casos (90%), mas pode acontecer na meiose II paterna na minoria (10%) dos casos. O risco da não disjunção aumenta com o avanço da idade materna e o risco de recorrência gira em torno de 1%.
TRISSOMIA POR TRANSLOCAÇÃO ROBERTSONIANA: Nesta situação, ocorre um rearranjo cromossômico, no qual uma parte de um cromossomo se separa e vai se juntar a outro cromossomo não homólogo. Esta forma de T21 representa 3% dos casos.
MOSAICISMO: Ocorre em cerca de 2% dos casos e vai comprometer uma parte e não todas as células do indivíduo. A alteração genética ocorre de forma mais comum por não disjunção nas divisões mitóticas pós zigóticas iniciais. A alteração vai produzir duas linhagens de células: uma trissômica e outra normal.
Apesar de existirem três possibilidades do ponto de vista citogenético, a T21 apresenta um fenótipo com expressividade variada, entendendo-se por genótipo a constituição cromossômica do indivíduo e, por fenótipo, características observáveis no organismo, que resultam da interação da expressão gênica e de fatores ambientais (BRASIL, 2012).
Quadro 19 – Características fenotípicas da criança com Síndrome de Down
cR ân IO
FAc E
Cabelos finos
Orelhas pequenas, com lobo delicado de implantação baixa e pavilhão auricular pequeno
Braquicefalia, com achatamento do occipital
Excesso de tecido adiposo no pescoço
Face plana
Retrognatia
Base nasal alargada continua
138
Ol HOS
bO c A
MãOS
Pé S
Mú S c U l O - ESQUE lé TI c O
Fonte: autoria própria.
Pregas palpebrais oblíquas para cima
Sinófris (sobrancelhas unidas)
Manchas de Brushifield
Hipotonia
Língua com sulcos característicos
Palato ogival (alto)
Clindactilia do 5º dedo (dedo curvo)
Braquidactilia (dedos curtos)
Prega simiesca
Afastamento dos 1º e 2º pododáctilos
Pé plano
Hipotonia
Frouxidão ligamentar
Diástase de retos abdominais
Hérnia umbilical
139
conclusão
Existem várias condições de saúde que se manifestam de forma atípica nas pessoas com T21. Segue quadro demonstrativo das comorbidades mais prevalentes e sua frequência (FELDMAN et al., 2012; GRIECO et al., 2015):
Quadro 20 - Condições clínicas associadas à síndrome de Down
/
140
A PARE l HO DA vIS ãO Catarata 15% Pseudo estenose do ducto lacrimal 85% Erros de refração (Astigmatismo
50% Blefarite 48,5% Nistagmo 2,8% S ISTEMA AUDITI v O Perda auditiva 75% Otite de repetição 50 a 70% Apneia obstrutiva do sono 30 a 75% S ISTEMA c ARDIO vAS c U l AR CArdIopATIAs CoNgêNITAs 40 a 60% DSAV 45% CIA 8% CIV 35% PCA 4% Coartação da aorta 5% Tetralogia de Fallot 3% Hipertensão pulmonar com ou sem cardiopatia congênita 1,2 a 5,2%
/ Miopia
Hipermetropia)
continua
/ atresia de duodeno (podendo estar associada a pâncreas anular), jejuno, ânus
141 S ISTEMA DIGESTó RIO MAlforMAçõEs do sIsTEMA dIgEsTIVo 6%
67% Atresia de esôfago 10% Doença de Hirschisprung 14% Litíase biliar 7 a 9% Doença celíaca 5,6% Constipação intestinal 47% Refluxo gastroesofágico 88% S ISTEMA n ERv OSO Síndrome de West 1 a 13% Transtorno do Espectro Autista 5 a 7% Convulsão 5 a 8% S ISTEMA E n D óc RI n O / META ból I c O Hipotireoidismo congênito 1 a 2% Hipotireoidismo subclínico 28,2% Tireoidite de Hashimoto 8,4% Hipotireoidismo e Tireoidite de Hashimoto (no adulto) 50% Diabetes 0,54% Sobrepeso/Obesidade 60% S ISTEMA l O c OMOTOR Instabilidade atlanto-axial 9 a 20% Instabilidade occiptoatlântica 8,5% Instabilidade coxofemoral 5 a 60% Instabilidade femoropatelar 12% continuação continua
Estenose
conclusão
S ISTEMA HEMATO / IMU n O ló GI c O
Fonte: autoria própria.
VÍDEO AVALIAÇÃO MÉDICA NA SÍNDROME DE DOWN

Síndrome Mieloproliferativa transitória
Leucemia
10 a 20%
Risco 10 a 20 x maior em relação a crianças não Down
2,6% a 10,5% Infecções
68,9%
Avanços tecnológicos e o aumento da expectativa de vida na T21
Na década de 1940, a expectativa de vida das crianças com T21 era de 12 anos. Os avanços tecnológicos nos cuidados em saúde e o desenvolvimento de políticas de defesa dos direitos da pessoa com deficiência parecem ter contribuído significativamente para uma melhor qualidade de vida das PSD (ANTONARAKIS et al., 2020).
O aumento na longevidade desencadeou o surgimento de várias condições de saúde, antes não observadas na população adulta e idosa com T21. Essas condições manifestam-se de forma atípica nas PSD, dentre elas, envelhecimento precoce, epilepsia, demência de Alzheimer, obesidade, apneia do sono, cardiopatias congênitas, disfunções hematológicas, hipotireoidismo, alterações oculares e auditivas e disfunções musculoesqueléticas (GENSOUS et al., 2018).
A trajetória de vida das pessoas com T21 é complexa. As pessoas com T21 e suas famílias geralmente têm uma atitude positiva e expressam um desejo por uma alta qualidade de vida e autonomia, que se baseiam nos pontos fortes e nas habilidades apresentadas por esses indivíduos (PENROSE, 1949).
As diretrizes do Ministério da Saúde fornecem recomendações e padrões para permitir que esses indivíduos atinjam todo o seu potencial. Mas faz-se necessário, cada vez mais, derrubamos as barreiras atitudinais e do preconceito que ceifam os direitos e as oportunidades desses indivíduos.
É importante salientar que a T21 não é uma doença, mas uma condição humana geneticamente determinada, um modo de estar no mundo que demonstra a diversidade humana (BRASIL, 2012). “Não importa que tipo de síndrome de Down a pessoa tem, os efeitos do material genético extra variam enormemente de um indivíduo para outro. A pessoa terá suas próprias potencialidades, talentos, gostos, personalidade e temperamento.” (BIBAS; DUARTE, 2009).
142
Anemia e deficiência de ferro
respiratórias de repetição
Possíveis dificuldades enfrentadas por indivíduos com T21
De zero a dois anos
DEFICIÊNCIA VISUAL
Uma boa acuidade visual é importante para qualquer criança. No entanto, uma criança com T21 apresenta uma desvantagem adicional se apresentar uma deficiência visual, considerando ser a visão a sua melhor entrada sensorial.
Felizmente, a maioria das condições são passíveis de tratamento, seja por uso de óculos, terapias específicas ou intervenção cirúrgica. Problemas de visão podem prejudicar o foco e dificultar a percepção de profundidade, tendo um impacto grande na vida dessas crianças, pois podem comprometer e limitar ainda mais o desenvolvimento, impedindo que elas participem dos processos de aprendizagens significativas.
O erro de refração (hipermetropia, astigmatismo ou miopia) e a catarata congênita são muito frequentes nessa população, levando, na grande maioria das vezes, à necessidade de usar óculos.
ORIENTAÇÕES
• O “Teste do olhinho” ou “Teste do reflexo vermelho” é o primeiro exame de triagem oftalmológica que deve ser feito no bebê, ainda na maternidade. Se o Teste do olhinho estiver alterado, a criança deve ser encaminhada imediatamente ao oftalmologista e, caso esse teste não tenha sido realizado na maternidade, a família deve ser orientada a fazer uma avaliação com oftalmologista o mais breve possível;
• A criança com T21 deve ter uma avaliação oftalmológica com 6 meses e outra com 12 meses e, depois, com periodicidade anual ou intervalos menores caso o oftalmologista ache necessário;
• As crianças que têm algum prejuízo da percepção visual perdem o controle do que está acontecendo e, por isso, ficam sem entender o que se passa ao seu redor, deixando de ver os detalhes, impactando mais ainda na aprendizagem, potencializando, assim, a deficiência intelectual;
• Se a criança apresentar baixa visão, para melhorar o seu desempenho escolar, recomenda-se o seguinte: uso de lápis 6B ou 3B (por serem bem escuros) ou, para a escrita, desenhos contornados e bem destacados;
• Sugere-se, para uma melhor fixação, que as linhas do caderno tenham uma distância ampliada e reforçada. Num caderno comum, recomenda-se reforçar uma linha e outra não, já que as linhas claras não são percebidas com facilidade;
• A criança deve ocupar um lugar que permita uma boa iluminação, em que seja mais confortável para enxergar;
• Recomenda-se chamar a atenção do aluno para olhar para aspectos como cores e formas. A criança deve ser orientada a pegar nos objetos enquanto olha, coordenando movimentos entre olho e mão; isso favorece o aprendizado, quando contamos com a ajuda de outros sentidos;
• Outra dica importante é usar materiais e papel fosco para evitar que a claridade reflita, assim como contrastes: claro e escuro entre objetos e seu fundo, com cores vibrantes, como, por exemplo: fundo preto com letras brancas, fundo azul e letras amarelas, azul, laranja, roxo;
• Havendo prescrição de óculos, o professor deve observar e incentivar o uso do mesmo. Em geral, a criança não apresenta muita resistência, pois percebe o benefício que o óculos traz;
143
• Permitir que a criança aproxime o objeto do rosto ou aproximar-se para ver algo no quadro. A proximidade do objeto com relação ao olho permite que a imagem percebida seja aumentada e, consequentemente, melhor observada e verificada;
• Nos materiais escritos, deve haver o predomínio de letras maiúsculas em bastão ou uma uniformidade na fonte utilizada;
• Recomenda-se a fonte Arial, com tamanho que poderá variar de 20 a 28, ou seja, ampliada conforme a necessidade da criança; usando entrelinha duplo e espaços;
• De acordo com a funcionalidade visual, o uso de jogos, de figuras grandes de revistas, rótulos e embalagens também favorece o aprendizado e a concentração das crianças com Síndrome de Down;
• Oferecer uma boa luminosidade, conforme a necessidade do aluno, seja pela incidência pela projeção de sombra no caderno, ou pelo brilho nos objetos;
• Em alguns casos, é necessária uma maior claridade, enquanto que, em outros, a presença de luz causa desconforto. No segundo caso, o uso de bonés ou viseiras com abas poderá diminuir o desconforto;
• Para que a criança com baixa visão possa encontrar com facilidade os objetos e consiga se locomover com segurança e independência, recomenda-se evitar as constantes trocas de mobiliários e/ou de locais onde se guarda as coisas.
DEFICIÊNCIA AUDITIVA
Cerca de 75% das crianças com T21 possuem algum tipo de perda auditiva (neurossensorial, condutiva ou mista), sendo que há prevalência de 50 a 70% de alteração condutiva decorrente dos episódios de otite média serosa.
O diagnóstico dos transtornos auditivos é muito importante, em especial, na linguagem e no relacionamento. Se a criança ouve mal, pode falar mal. Se fala mal, pode vir a ter dificuldades na leitura e escrita, posteriormente.
Todas as crianças com T21 devem fazer, além da emissão otoacústica (Teste da orelhinha) após o nascimento, o potencial auditivo evocado (BERA). A reavaliação audiológica deve ser anual ou antes deste prazo, se apresentar algum atraso no desenvolvimento sugestivo de déficit auditivo.
A perda auditiva condutiva ocorre quando algo evita que o som seja recebido na orelha externa e/ou na orelha média, de modo que não possa ser transmitido bem para a orelha interna. Na maioria das vezes, o som é bloqueado pelo fluido no ouvido médio, que pode ter sido acumulado por infecções, alergias ou alterações anatômicas.
Perda auditiva neurossensorial ou surdez é um tipo de perda de audição mais permanente, causada por danos na orelha interna, nervo auditivo ou ambos. Isso pode afetar a capacidade de ouvir certos tons e sons. Crianças com esse tipo de perda auditiva, muitas vezes, precisam de aparelhos auditivos.
ORIENTAÇÕES
• Realizar exames auditivos com regularidade: ao nascimento (teste da orelhinha), com 06 meses, 12 meses e, posteriormente, anualmente;
• Observar se o bebê apresenta reflexo cócleo-palpebral (reflexo de piscar os olhos em resposta a ruídos intensos);
• Verificar se o bebê se assusta ou para o que está fazendo quando escuta um barulho mais alto ou diferente (bater de porta, telefone/campainha tocando);
144
• Após os 12 meses, chamar a criança pelo seu nome e observar sua reação; verificar se ela procura de onde vem o chamado;
• Utilizar brinquedos sonoros para chamar a atenção da criança; colocar o brinquedo em todas as posições (para cima, para baixo, direita, esquerda);
• Falar diretamente à criança; repetir palavras e frases que possam não ter sido bem ouvidas, se necessário, reformular a frase;
• Ao falar com a criança, acentuar o início e o final das frases.
ATRASO NO DESENVOLVIMENTO NEUROPSICOMOTOR
• Indivíduos com a Síndrome de Down (T21) apresentam atrasos no desenvolvimento neuropsicomotor, que estão relacionados ao tônus muscular, devido a: hipotonia (baixo tônus muscular), deficiência intelectual, dificuldade de idealização e planejamento motor, frouxidão ligamentar que leva a uma hipermobilidade articular, lentidão dos movimentos, dificuldade do controle postural e do equilíbrio.
• Devido a todas essas características apresentadas, ocorre uma regressão do crescimento cerebral, mais evidente a partir dos 6 meses de idade.
• Além do conhecimento das peculiaridades da T21 concernentes às alterações neuroanatômicas e funcionais, temos também alterações biomecânicas, como encurtamento dos ossos longos (úmero e fêmur), padrão postural de “batráquio”, ou seja, quadril em hiperabdução e rotação externa, devido ao acetábulo raso, ao frouxidão ligamentar e à hipotonia. Assim como há alterações nos mecanismos neurocompensatórios, levando à presença de um padrão de contração muscular em massa, secundário às características neurológicas supracitadas.
• O atraso também pode ser atribuído ao contexto ambiental, às experiências vividas, às privações, aos estímulos e às oportunidades oferecidas ao indivíduo. Logo, o desenvolvimento sofre influências multifatoriais, o que consideramos atributos biopsicossociais. Considerando que o sentar, o engatinhar e o ficar de pé sem apoio (equilíbrio estático) são os marcos mais difíceis de serem alcançados, seguem algumas orientações para a criança com T21 passar por esses marcos e adquiri-los da forma mais funcional possível.
ORIENTAÇÕES
• Oferecer ao lactente com T21 estímulos e oportunidades por meio da fisioterapia, terapia ocupacional e fonoaudiologia;
• O treino das posições e/ou posturas de transição é fundamental para que a criança transite de um marco para o outro com autonomia;
• Usar alguns dispositivos auxiliares como: contentores para evitar a hiperabdução (shortinhos costurados entre as pernas ou contentores de tecido para serem vestidos debaixo do body. e o happy strap);
• Usar uma boia para facilitar o sentar, já que os braços são curtos, dificultando o apoio das mãos e o equilíbrio;
• Colocar na postura de gato, inicialmente, em um plano inclinado, uma rampa, por exemplo, para favorecer a transferência de peso para o cíngulo pélvico;

145
• Usar uma bacia ou caixote de feira acolchoado para favorecer o sentar;
• Usar um banquinho para sentar com os pés apoiados dentro do caixote.
IMUNODEFICIÊNCIA
O sistema imunológico na T21 possui alterações envolvendo tanto a imunidade humoral como a celular, colaborando para a ocorrência de infecções de repetição – pneumonias, otites, rinofaringites, amigdalites e sinusites.
O Timo tem uma degeneração ou involução acelerada nos indivíduos com Síndrome de Down. Essa involução leva aos distúrbios de maturação de Linfócitos T.
Achados como redução da atividade natural killer, depressão da produção de algumas citocinas, redução do nível sérico de zinco (importante fator modulador de funções imunológicas), anormalidades morfológicas e funcionais tímicas (degeneração ou involução acelerada) levam a distúrbios de maturação dos Linfócitos T e neutrófilos, mesmo em números normais, com suas funções de quimiotaxia, fagocitose e oxidação deficientes, contribuem e justificam a imunodeficiência na T21. As respostas imunológicas às vacinas antipneumocócica, antitetânica, anti HBV podem produzir níveis menores e menos duradouros de anticorpos.
ORIENTAÇÕES
Manter o calendário vacinal em dia é uma das principais medidas para evitar as infecções graves nas crianças com Síndrome de Down. A resposta a algumas vacinas pode ser insatisfatória e pode ser avaliada por exames de sorologia. Em alguns casos, é indicada a revacinação de algumas vacinas específicas;
• É necessário atenção às exposições em clínicas e salas de terapias. A higiene adequada dos brinquedos e dos acessórios precisa ser rigorosa;
• A suplementação de zinco precisa ser considerada, uma vez que ele é um importante modulador na função imunológica e frequentemente está diminuído em crianças com Síndrome de Down;
• A Palivizumabe, anticorpo monoclonal contra o Vírus Sincicial Respiratório (Vsr), deve ser prescrito às crianças menores de dois anos com cardiopatia congênita com repercussão hemodinâmica, para os prematuros menores de um ano que nasceram com menos de 29 semanas de idade gestacional e para as crianças menores de dois anos com doença pulmonar crônica da prematuridade. Nessas crianças, a bronquiolite pode evoluir de forma muito grave, com desfecho desfavorável. O Ministério da Saúde disponibiliza essa medicação para as crianças que preenchem os critérios acima e padroniza 5 doses, com intervalos de 30 dias, na dose de 15mg/kg intramuscular;
• As crianças com T21 com quadro infeccioso necessitam de atenção maior. É necessário orientar às famílias quanto aos “sinais de perigo” de uma evolução desfavorável para que procurem o serviço de saúde. Essas crianças necessitam ter acesso a avaliação médica, dada a velocidade com que os quadros infecciosos podem se agravar e sair do controle.
146
_______________________________________________________________________________________
HIPOTONIA
A hipotonia é uma das principais características da T21, que contribui para acentuar a maioria das comorbidades apresentadas por essa população. Está presente em 100% dos indivíduos, porém sua apresentação é variável. Essa condição, associada à frouxidão ligamentar, além de alterações do equilíbrio, faz com que as crianças com T21 apresentem atraso no desenvolvimento neuromotor global quando comparadas às crianças típicas. É importante lembrar que a hipotonia afeta tanto a musculatura esquelética voluntária como a lisa involuntária. Está relacionada com a diminuição da força muscular nessa população. Manifesta-se ainda na fase intra-útero e mantém-se após o nascimento, de uma forma moderada, podendo ser acompanhada de uma hiporreflexia.
Alguns erros de refração podem estar associados à hipotonia da musculatura intrínseca dos olhos.
A hipotonia da língua e da musculatura orofacial facilita o acúmulo de secreção, a respiração oral e a apneia do sono e pode dificultar o processo de amamentação.
Nas infecções respiratórias, a evolução pode se agravar pela hipotonia da musculatura respiratória diafragmática e intercostal, além da musculatura lisa dos brônquios, que também é hipotônica, o que facilita o acúmulo de secreção brônquica.
A hipotonia da musculatura do sistema digestório contribui para que a criança tenha mais facilmente refluxo gastroesofágico e constipação intestinal; a vesícula biliar, por sua vez hipotônica, é um dos fatores para o cálculo biliar ser mais frequente nas crianças com T21. Outro evento que se vê com frequência na T21 é a facilidade com que as crianças apresentam petéquias relacionadas a esforços, como crise de choro ou de tosse, que é atribuída à fragilidade da musculatura da camada média vascular.
Na T21, o tônus diminuído não permite a fixação de algumas posturas; o bebê é bem molinho. Pais relatam que a criança fica toda desorganizada, em postura de abandono, em especial, nos primeiros meses de vida.
ORIENTAÇÕES
A fisioterapia motora deve ser iniciada tão logo a condição clínica da criança permita. Se a criança for cardiopata, deve-se solicitar o parecer e a liberação do cardiopediatra;
• A fonoterapia pode ser necessária precocemente, para auxiliar a amamentação efetiva e o ganho de peso, estimulando o reflexo de sucção e a estimulação intra-oral no processo de amamentação natural, associada à translactação;
• A hipotonia do sistema respiratório leva à necessidade de acompanhamento médico nas situações de infecções respiratórias. Fisioterapia respiratória para fortalecimento da musculatura respiratória e desobstrução brônquica podem ser necessárias;
• A constipação intestinal deve ser acompanhada. A mãe deve ser orientada a manter dietas mais laxantes e uma quantidade de ingesta líquida adequada. É recomendado o uso de uma alimentação rica em fibras e, muitas vezes, o uso de probióticos para auxiliarem a melhora do ritmo intestinal;
• O risco aumentado de cálculo biliar impõe que a criança seja acompanhada com ecografias de abdome com periodicidade anual; caso haja o diagnóstico de colelitíase, a cirurgia deve ser indicada.
147
_______________________________________________________________________________________
ALTERAÇÕES POSTURAIS ADAPTATIVAS SECUNDÁRIAS A UM PADRÃO RESPIRATÓRIO PREDOMINANTEMENTE BUCAL
A criança com T21 apresenta um padrão respiratório predominantemente bucal, devido às alterações craniofaciais características, como: língua fissurada, hipertrofia papilar, língua geográfica, palato duro ogival, língua protusa, hipofuncionalidade muscular facial e mordida aberta anterior cruzada. Tais fatores desencadeiam necessidades posturais compensatórias, tais como: mandíbula inferiorizada e retraída, levando a um padrão de crescimento vertical; ombros protusos e rodados internamente e, consequentemente, a falta de estabilização escapular, causada pelo desequilíbrio de forças entre as musculaturas que realizam a rotação interna e externa; escápulas aladas; hipercifose; hiperlordose; escoliose e pés pronados (chatos).
A língua protusa pela hipotonia (falsa macroglossia) em uma boca pequena causa problema de “conteúdo-continente”, protraindo para frente e mantendo a boca sempre entreaberta, facilitando, assim, a entrada de ar. Consequente a esse comportamento, ocorre uma protusão da cabeça, objetivando a manutenção das vias aéreas. Tudo isso na tentativa de equilibrar a respiração, levando a uma relação de compensação entres os cíngulos escapular e pélvico, a fim de promover o reequilíbrio entre os segmentos para vencer a ação da gravidade.
A respiração bucal não é uma alternativa fisiológica, e sim uma condição patológica, que provocará alterações morfológicas em todo o corpo, contribuindo para um comportamento distraído e ausente. Com o passar do tempo, vai ocorrendo uma cascata de mecanismos compensatórios do tipo: a musculatura agonista (anterior) fica retraída ao mesmo tempo em que a musculatura antagonista (posterior) fica enfraquecida e alongada, devido ao desequilíbrio de forças, aumentando, cada vez mais, as alterações biomecânicas e posturais.
ORIENTAÇÕES
• Procurar uma equipe médica, formada por pediatra, otorrinolaringologista, pneumologista e neuropediatra para analisar se existe presença de apneia e se ela é obstrutiva ou crônica;
• Procurar um fisioterapeuta para o trabalho de reeducação respiratória e motora, objetivando estimular a inspiração nasal e aumentar a capacidade respiratória, prevenindo e corrigindo deformidades torácicas e alterações posturais;
• Procurar um fonoaudiólogo para tonificar os músculos da face, trabalhar a mastigação/ deglutição e os órgãos fonoarticulatórios;
• Procurar um odontologista para trabalhar a ortodontia, ortopedia funcional dos maxilares e a oclusão, objetivando criar condições estruturais e funcionais para o vedamento labial;
• Procurar psicólogos e psicopedagogos caso haja prejuízo no comportamento e aprendizado.
DÉFICIT DE EQUILÍBRIO
Alterações neurofisiológicas nos indivíduos com T21, como hipotonia, hiporreflexia, déficit no equilíbrio estático e dinâmico, podem ocasionar prejuízo no controle sensório-motor dos músculos, contribuindo para alterações no controle motor.
A hipotonia advém também da dificuldade de essas áreas se interconectarem e se relacionarem: da substância reticulada, dos núcleos da base, do núcleo pulvinar talâmico, dos sistemas frontais, levando a disfunção no sistema de percepção e ação.
148
A nível sensório motor, circuitos de feedback, de contra feedback e de referência tônico-postural, proprioceptiva e tátil-cinestésica são mais lentos e empobrecidos.Os problemas de equilíbrio e atraso na marcha podem ser atribuídos também a limitações no processamento vestibular, ou a um pobre reconhecimento de estímulos proprioceptivos advindos do joelho, quadril e tornozelo.
A noção de onde está cada parte do corpo sem o auxílio da visão é chamada de propriocepção consciente, que só se consolida aos quatro anos de idade. É por isso que as crianças dessa faixa etária têm maior facilidade em subir do que em descer escadas, pois, para descer, a informação mais necessária é a proprioceptiva, originária dos tendões, músculos e ângulos entre as articulações.
O controle postural é a habilidade que garante a conquista da manutenção e restauração do equilíbrio, assim como da mobilidade, sendo esse pré-requisito para um repertório motor com uma melhor performance.
Em termos psicomotores, o rendimento pode ser modificado em função das mudanças que se possam introduzir ao nível do enriquecimento de programas, de uso de equipamentos, de suportes e de materiais.
ORIENTAÇÕES
• Jogos de bola em coletivo;
• Andar nas pontas dos pés, com um pé à frente do outro;
• Andar de costas;
• Brincar de amarelinha;
• Brincar no parquinho (ex.: escorregadores, barras, balanços);
• Jogos de montar;
• Brincar de transpor, pular corda e elástico;
• Estimular a função bimanual e a coordenação motora; tipo brincar de vai-e-vem etc.
DIFICULDADE NO PLANEJAMENTO MOTOR
O movimento voluntário acontece em um circuito fechado de retroalimentação sensório-motora, iniciando com a motivação ou desejo de realizar um movimento ou função. O sistema límbico é o responsável por essa função, seguida de uma idealização do movimento (função desempenhada pelo córtex de associação, planejamento motor pela ação conjunta dos núcleos da base, cerebelo e do córtex motor) e, finalmente, a execução do movimento (realizada pelo córtex sensório-motor). Tudo isso representa o nível mais alto de organização neurológica da espécie humana, na qual os fatores psicomotores de praxia global (macromotricidade) e de praxia fina (micro, grafo e oromotricidade) se integram e se organizam.
A organização funcional do cérebro, segundo Luria, envolve uma constelação de trabalho que integra três unidades funcionais complexas: Primeira unidade: atenção (tronco encefálico, substância reticulada, cerebelo, tálamo, sistema límbico);
• Segunda unidade: processamento (regiões posteriores dos hemisférios cerebrais: lobo occipital (visão), lobo temporal (audição) e lobo parietal (relativo ao tato), com áreas 1 (projeção), 2 (associação) e 3 (integração);
• Terceira unidade: planificação (regiões anteriores dos hemisférios cerebrais: lobo frontal e lobo pré-frontal (regulação e controle).
149
ORIENTAÇÕES
• Trabalhar o repertório motor por meio da realização de atividades que despertem o interesse da criança;
• Mediar as etapas da programação e execução motora por meio de comandos verbais;
• Solicitar à criança que verbalize as etapas da ação motora sem ter que executar, reforçando o processo da idealização motora;
• Solicitar à criança que verbalize as etapas da ação motora e, simultaneamente, as execute (ex.: como andar de bicicleta) desde o princípio do desejo, seguido da idealização/ planejamento motor de como montar até a execução do andar, frear e descer da bicicleta.
FRAQUEZA MUSCULAR
A fraqueza muscular dos extensores do pescoço e tronco, dos flexores do tronco, dos principais músculos responsáveis pela marcha como: glúteo máximo, quadríceps, tibial anterior, glúteo médio e isquiotibiais), apresentada por indivíduos com T21 é um fator importante para esses indivíduos realizarem compensações, tais como a perda de velocidade e da amplitude de movimento, a queda passiva do pé, o atraso no balanço inicial e a inclinação do tronco durante a marcha.
O reflexo muscular, que tem por função garantir o tônus muscular e que é resultante da estimulação do fuso neuromuscular (sistema sensorial), causando contração reflexa do músculo (sistema motor), pode auxiliar na compreensão do papel da hipotonia no desenvolvimento motor (atraso na aquisição dos marcos motores) das crianças com T21. Isso pode ocorrer, principalmente, se for observada a diminuição da velocidade de condução do potencial de ação, de forma crônica, por meio da análise dos reflexos monossináptico (estático) patelar e aquileu e do reflexo dinâmico.
ORIENTAÇÕES
• Estimular a criança a ficar na postura de decúbito ventral, de preferência, com um rolinho embaixo das axilas, transferindo o peso para o cíngulo pélvico, objetivando o fortalecimento da musculatura da região cervical e dos paravertebrais;
• Estimular a passagem de deitado para sentado, de sentado para de gato, de gato para ajoelhado e de ajoelhado para de pé;
• Estimular o arrastar;
• Estimular o engatinhar;
• Estimular a passagem de sentado para de pé;
• Estimular o subir e descer degraus: inicialmente, de 5cm; depois, 10cm e, finalmente, 15cm;
• Estimular o transpor obstáculos;
• Estimular o subir e descer rampa;
• Estimular a marcha em uma barra paralela, feita de cano (vide ilustração com medidas abaixo).
150
_______________________________________________________________________________________
DIFICULDADES NO PROCESSO DE AQUISIÇÃO E PRODUÇÃO DA LINGUAGEM
As dificuldades relacionadas à linguagem podem ocorrer por múltiplos fatores, tais como: hipotonicidade dos órgãos orofaciais, alterações cognitivas e neurológicas inerentes à síndrome, problemas respiratórios, cardíacos, auditivos e/ou falta de estimulação.
Para desenvolver habilidades de fala e linguagem, as crianças T21 precisam de algumas habilidades sensoriais e perceptivas básicas. Entre estas, estão as habilidades para ver, ouvir, tocar, provar e cheirar coisas e as pessoas em seu ambiente. Mas elas também incluem dois sentidos menos conhecidos: 1) propriocepção, que é o sentido que informa o corpo da posição dos músculos e 2) o sentido vestibular, que é o sentido do movimento que nos permite manter o equilíbrio.
ORIENTAÇÕES
• Realizar exercícios de sucção: utilizar diversos modelos de canudos; alternar as espessuras e formatos;
• Incentivar a comunicação da criança; conversar com ela, dar significados aos sons emitidos;
• Brincar de fazer caretas em frente ao espelho, estimulando a imitação;
• Realizar brincadeiras, utilizando sons onomatopaicos, por exemplo: mostrar um cachorro ou desenho de cachorro e fazer o som onomatopaico “au au”;
• Fornecer pistas visuais, como gestos, imagens e leitura, para estimular a linguagem da criança;
• Encorajar a criança a falar, oferecendo algo que a estimule visualmente;
• Usar materiais concretos, por exemplo, bonecos, cartões que liguem imagens a palavras, letras para montar palavras, a fim de promover o desenvolvimento da linguagem;
• Ler para a criança; ir nomeando os desenhos do livro e incentivando a criança a “ler” junto;
• Antes de apresentar as atividades (AVd’s e brincadeiras) ou mostrar algum objeto, descrevê-los, explicando o funcionamento, contando sobre as rotinas e conversando bastante sobre as descobertas a serem feitas.
DIFICULDADE NO PROCESSAMENTO SENSORIAL
O processamento sensorial é a forma pela qual o sistema nervoso central recebe, modula, integra, discrimina e organiza as sensações do próprio corpo e do ambiente, que são informações recebidas pelos órgãos sensoriais, sejam visuais, auditivas, táteis, olfativas, gustativas, proprioceptivas ou vestibulares.
Crianças com T21 têm dificuldades no processamento de informações que recebem dos sentidos e na coordenação dos movimentos.
A integração sensório-motora acontece em um tempo mais demorado. Estudos também mostram tempos de reação menores, com dificuldades em adaptação de movimentos e ajustes posturais. Como resultado, embora os músculos possam realizar os movimentos, eles geralmente são realizados de forma mais devagar e descoordenada.
Algumas crianças podem apresentar uma resposta alterada diante dos estímulos sensoriais, podendo ser hipersensíveis ou hipossensíveis.
Para o desenvolvimento neuropsicomotor, é essencial um processamento sensorial adequado, pois isso influencia diretamente nas reações posturais e emocionais, no planejamento motor, na coordenação visomotora e na aprendizagem.
151
Bebês com T21 são suscetíveis a terem dificuldades importantes no desenvolvimento do sistema sensorial como, por exemplo: limitações do sistema vestibular e/ou pouco reconhecimento de estímulos proprioceptivos que podem causar atraso na marcha, desequilíbrio, resposta exacerbada ao toque leve (defensividade tátil).
Esses bebês evitam se sujar, não gostam de usar alguns objetos e texturas. Essa desordem no processamento sensorial também causa dificuldades na praxia global e nas atividades de vida diária.
Para trabalhar o processamento sensorial, primeiramente, deve-se identificar as dificuldades sensoriais e realizar um plano de atuação para que não haja uma desorganização sensorial.
ORIENTAÇÕES
• Procurar um terapeuta ocupacional para trabalhar as dificuldades sensoriais do bebê;
• Realizar massagem corporal;
• Utilizar brinquedos coloridos, sonoros e de texturas distintas;
• Passar diferentes texturas (bucha, escovinha, algodão) pelo corpo do bebê, de baixo para cima;
• Balançar o bebê utilizando rede.
INSTABILIDADE ATLANTO-AXIAL
A instabilidade da articulação atlanto-axial é uma das alterações ortopédicas mais encontradas em crianças com T21. Estima-se entre 10 e 30%. Inclui a instabilidade da articulação atlanto-axial, a mais comum, e a instabilidade atlanto-occipital.
É caracterizada pelo aumento da mobilidade da articulação C1-C2, devido à frouxidão ligamentar e à hipotonia. A instabilidade atlanto-axial pode estar associada a outras alterações, tais como: a presença de odontoideum, hipo ou aplasia do odontóide, hipoplasia do arco posterior do atlas, espinha bífida de C1, frouxidão do ligamento transverso e assimilação atlanto-axial. Essas condições fazem com que uma vértebra tenha o potencial de se mover com uma extensão maior até a vértebra vizinha, tendo, como consequência, compressão ou lesão medular, correspondendo a um percentual de 1% a 2% dos casos. Preste atenção aos seguintes sinais:
• Dor no ponto próximo à protuberância dura atrás da orelha;
• Pescoço rígido, que não melhora rapidamente;
• Postura estranha da cabeça;
• Alteração na forma como anda, aparentando insegurança;
• Deterioração na habilidade de manipular objetos com as mãos;
• Desenvolvimento de incontinência urinária em alguém que, anteriormente, não tinha esse problema.
ORIENTAÇÕES
• Se qualquer um desses sintomas ocorrer, o indivíduo precisa ir ao médico, em uma consulta de emergência;
• De acordo com as Diretrizes de Atenção à Pessoa com Síndrome de Down, todas as crianças com a trissomia devem fazer uma radiografia da coluna cervical aos três e aos dez anos, para averiguar a existência de instabilidade atlantoaxial;
152
• As radiografias laterais da coluna cervical devem ser realizadas em posição neutra, flexão e extensão. Se o resultado do exame for alterado, ou seja, acima de 4,5 mm, a indicação é prosseguir para uma ressonância magnética da coluna cervical. Se o resultado for normal, pode ser feita uma radiografia dinâmica da coluna;
• As Diretrizes de Atenção à Pessoa com Síndrome de Down do Ministério da Saúde ressaltam que devem ser evitados movimentos de flexão e extensão total da coluna cervical, realizados em cambalhotas, mergulhos, cavalgadas, ginástica e em esportes de contato, como futebol e basquete. Esses esportes devem ser evitados, especialmente, no caso de crianças que apresentam sintomas, porque podem comprimir a medula;
• Para tratar a instabilidade atlanto-axial, há duas possibilidades:
• Tratamento por tração, seguido de imobilização do pescoço;
• Cirurgia, que, apesar de delicada, tem índices altos de eficácia.
INSTABILIDADE PATELO-FEMORAL
A instabilidade patelo-femoral ou femoropatelar ocorre nos joelhos, onde a patela pode subluxar ou se deslocar. Trata-se de mais uma das alterações ortopédicas bem comuns em indivíduos com T21.
Pode estar ligada a fatores predisponentes, dentre esses, a displasia troclear. Ainda há dúvidas se a instabilidade é causa ou consequência, podendo ser uma anomalia congênita, devido a uma tróclea mais rasa (o que justificaria a alteração biomecânica) ou a alterações musculares.
Em alguns casos, devido à frouxidão dos ligamentos ou fraqueza muscular do quadríceps, esse encaixe pode não ocorrer de forma ideal, causando problemas como dor, fraqueza muscular e desgaste da articulação entre a patela e o fêmur. Em casos mais graves, pode causar a saída completa da patela do sulco (luxação).
ORIENTAÇÕES
• O tratamento consiste em fisioterapia, bandagens funcionais e uso de órteses;
• Quando não há resultados satisfatórios, pode haver indicação cirúrgica.
DISPLASIA DO DESENVOLVIMENTO DO QUADRIL
Cerca de 5% dos indivíduos com T21 apresentam displasia coxo-femural, que é uma anormalidade do desenvolvimento da articulação do quadril, na qual a cápsula, o fêmur proximal e o acetábulo podem apresentar alterações (acetábulo raso).
A displasia do desenvolvimento do quadril inclui luxações, caso em que ocorre a perda total do contato entre a cabeça femoral com o acetábulo e subluxações, em que a perda do contato é apenas parcial. A frouxidão ligamentar excessiva, a hipotonia muscular e as alterações na forma da pelve e no alinhamento do acetábulo são as principais causas das luxações e subluxações. A maior parte dos casos acontece entre os 2 e 10 anos de idade e não apresentam sintomas.
SINAIS DE ALERTA
• Se a criança claudicar de uma perna;
• Se transferir o peso para uma das pernas;
• Se chorar ao ser colocada de pé ou não quiser ficar de pé (nesses casos, é melhor procurar um ortopedista).
153
ORIENTAÇÕES
• Os profissionais de fisioterapia, quando manuseiam as crianças, também devem ficar atentos a qualquer tipo de anormalidade nas articulações;
• Orientar os pais sobre como trabalhar o fortalecimento muscular, assim como quanto ao uso de contenção e do happy strap como medidas preventivas para conter a hiperabdução, embora haja controvérsias.
De dois a quatro anos
APRAXIA DA FALA NA INFÂNCIA (DISPRAXIA VERBAL)
A apraxia da fala é definida, na literatura, como sendo uma desordem neurológica dos sons da fala na infância, na qual há comprometimento da capacidade de programar e executar, de forma voluntária, a combinação, a organização e o sequenciamento dos movimentos necessários para a fala, na ausência de déficits neuromusculares. Assim sendo, em um quadro de apraxia, o movimento de fala pode ser realizado automaticamente, mas não voluntariamente.
A dificuldade articulatória aumenta na mesma proporção em que a cadeia sonora do tamanho da palavra, podendo resultar em tentativas inconsistentes de sons (uma palavra é sempre dita de modo diferente, o que contribui para a ininteligibilidade da fala) e em dificuldades de processar uma sequência de sons consonantais e vocálicos numa palavra.
ORIENTAÇÕES
• Primeiro, buscar um fonoaudiólogo com conhecimentos em apraxia; ele melhor orientará quanto ao tratamento, que, muitas vezes, precisa ser intensivo;
• Buscar um neuropediatra, pois o diagnóstico de apraxia pode ser confundido com outros, devido a sutis características;
• Falar na altura da criança, articulando sempre bem as palavras;
• Dar pistas multissensoriais, através do auxílio das mãos, do toque e de fichas que facilitem a comunicação da criança e motivá-la;
• Esperar a resposta da criança, não se adiantar em responder por ela;
• Fazer exercícios para fortalecer os músculos da boca NÃo ajudará, mas sim, exercícios de mobilidade (ex.: mandar uma sequência de beijos, imitar caretas na frente do espelho), pois os músculos da boca não são fracos em crianças com apraxia da fala;
• É importante não esquecer de estimular a comunicação da criança, caso a fala e a linguagem estejam comprometidas. Se necessário, incentivar e estimular a comunicação alternativa e ampliada.
DEFICIÊNCIA INTELECTUAL
O intelecto é uma habilidade mental geral, que inclui raciocínio, planejamento, resolução de problemas, pensamento abstrato, compreensão de ideias complexas e aprendizagem rápida a partir de experiências vividas. Logo, habilidade cognitiva é a capacidade de entender o que está subentendido.
Deficiência intelectual não é o mesmo que deficiência mental. Por isso, não é apropriado usar o termo “deficiência mental” para se referir às pessoas com T21.
154
Trata-se de um transtorno neurológico atribuído às alterações neuroanatômicas inerentes a T21 das áreas sensoriais, associativas e pré-frontais do córtex cerebral, que são elementos primordiais do déficit cognitivo na T21.
Não existem graus de comprometimento T21, mas, a depender dos domínios das habilidades cognitivas e adaptativas comprometidas, assim como dos estímulos e das oportunidades oferecidas ao indivíduo, o nível de performance e a autonomia podem variar de indivíduo para indivíduo.
O comprometimento da memória de curto prazo, verificado também nesses indivíduos, é considerado uma das causas do atraso cognitivo e do atraso no desenvolvimento da linguagem, que geram uma desorganização do sistema que mantém o equilíbrio da função mental e das habilidades adaptativas, tais como: comunicar, seguir regras, fazer atividades da vida diária, usar recursos da comunidade, fazer compras, tomar remédios e desenvolver habilidades como adaptação social, saúde, segurança, determinação, e funções acadêmicas, de lazer e de trabalho. Os déficits nas funções intelectuais são confirmados pela avaliação clínica e neuropsicológica, por meio de testes validados e padronizados.
A realidade é que as crianças com deficiência intelectual são como qualquer outra criança: querem brincar, falar, abraçar, ouvir histórias, fazer amigos…, mas apresentam dificuldades escolares e possuem seus próprios desafios. Esses desafios e dificuldades são decorrentes da própria deficiência em si, ou ainda, pelas barreiras, limitações e privações causadas pela deficiência ou por crenças e barreiras limitantes, criadas pela sociedade e, algumas vezes, pela própria família da criança em relação às possibilidades dessa criança.
A infantilização e a subestimação da pessoa com deficiência intelectual podem ser as principais barreiras para a inclusão dela.
ORIENTAÇÕES
• O suporte oferecido para as crianças com T21 deve ser idealizado de forma individualizada, ou seja, de acordo com o perfil de potencialidades e dificuldades cognitivas e comportamentais de cada criança;
• A convivência de criança com T21 com crianças de desenvolvimento típico é muito importante. Os colegas típicos servem como exemplos de comportamentos e de conquistas apropriadas para a sua idade, contribuindo para o seu desenvolvimento intelectual e socioemocional;
• É importante adaptar o conteúdo ao nível de conhecimento da criança;
• Oferecer apoio visual sempre que necessário;
• Fragmentar o conteúdo a ser ensinado;
• Utilizar uma linguagem clara e simples;
• Utilizar recurso concreto, exigindo menos do raciocínio abstrato, mas nunca desistindo dele;
• Traduzir o máximo possível, sabendo que existe, de fato, uma dificuldade na capacidade de inferir, mas que isso não é impossível;
• A grande máxima consiste em: repetir, repetir, repetir…;
• A memorização depende dessa repetição. E, uma vez apreendido, o difícil é esquecer;
• Evidências demonstram que crianças que estudam ou estudaram com colegas com deficiência desenvolveram atitudes positivas relacionadas à tolerância, ao respeito ao outro e à abertura ao diálogo, em um grau muito maior do que as que conviveram em ambientes mais homogêneos.
155
_______________________________________________________________________________________
DISPRAXIA
O planejamento motor é o produto final de um processamento sensorial bem feito, já que a criança aprende a partir de informações que lhe chegam através dos sentidos. A dificuldade no planejamento motor é descrita na literatura como dispraxia.
Conhecida, pejorativamente, como “síndrome do desastrado”, a dispraxia caracteriza-se como uma disfunção neurológica que atua nas ações do cérebro, no que diz respeito à coordenação.
A aquisição, execução e integração práxica das habilidades motoras coordenadas está, substancialmente, abaixo do esperado para a idade cronológica e a oportunidade de aprender e usar a habilidade nas crianças com T21.
As perturbações práxicas não são situações isoladas, mas fazem parte da história natural das dificuldades que a criança com T21 têm de manejar seu corpo e o mundo que a rodeia.
As dificuldades manifestam-se por falta de jeito (ex.: derrubar ou bater em objetos), bem como por lentidão e imprecisão no desempenho de habilidades motoras (ex.: apanhar um objeto, usar tesouras ou facas, escrever à mão, andar de bicicleta ou praticar esportes).
A criança dispráxica poderá apresentar dificuldade no desempenho das seguintes atividades:
• motoras globais: andar, pular, correr, dificuldades no equilíbrio, entre outras;
• motoras finas: desenhar, pintar, escrever, realizar jogos de encaixe, utilizar corretamente a tesoura, entre outras;
• atividades da vida diária: usar os talheres, atar os sapatos, pentear-se, lavar os dentes, entre outras.
• Poderão também apresentar dificuldades ao nível da fala, na manutenção da atenção e concentração e no estabelecimento da relação e socialização com o grupo de pares. Algumas crianças com T21 poderão ter problemas comportamentais, pelo fato de estarem constantemente sendo estigmatizadas.
• O potencial cognitivo é fundamental para a atividade práxica e, no caso da T21, as crianças apresentam uma certa desestruturação cognitiva do movimento voluntário, devido a disfunções ao nível das três unidades funcionais: atenção, processamento e planificação do ato motor do circuito em alça fechada, de retroalimentação sensoriomotora.
ORIENTAÇÃO
• É fundamental ajudar a criança a entender seu próprio problema e desenvolver estratégias para conviver com sua condição até que o problema diminua e ela se sinta mais segura.
DIFICULDADE NO CONTROLE MICCIONAL
O treinamento esfincteriano para crianças com qualquer deficiência, inclusive com T21, é uma das metas de desenvolvimento mais desafiadoras, assim como para qualquer criança. Considerando que a criança com T21 apresenta um atraso do neurodesenvolvimento, em média, ela se encontra preparada, tanto do ponto de vista da prontidão esfincteriana como cognitivamente, para o início do desfralde por volta dos 2 anos e 10 meses até 3 anos.
A aquisição da continência, em geral, acontece aos 34,1 meses em meninas e 35,8 meses em meninos. Essa prontidão esfincteriana miccional se dá quando a criança consegue ficar um intervalo de, pelo menos, umas 2 horas sem fazer xixi. Ou seja, se a fralda já fica seca
156
por umas 2 horas, está na hora de iniciar o desfralde. Se a criança faz xixi com intervalos menores do que duas horas, não está na hora de iniciar.
ORIENTAÇÕES
• A abordagem voltada para a criança é recomendada pela Academia Americana de Pediatria (AAp). Esse modelo preconiza e compreende três forças variantes no desenvolvimento infantil: maturação fisiológica, feedback externo e feedback interno;
• Após o desfralde diurno, em média uns 6 meses depois, a criança pode começar a ser preparada para o noturno. Os pais devem evitar dar líquidos duas horas antes da hora de dormir e levá-la ao banheiro antes de ir para a cama, mesmo que a criança não demonstre vontade;
• Os “acidentes” noturnos possivelmente vão acontecer muitas vezes até que a criança aprenda a controlar suas necessidades fisiológicas e ir ao banheiro quando for necessário;
• Para evitar prejuízos, uma boa dica é utilizar um protetor impermeável de colchão ou outro material alternativo que cumpra a função.
DIFICULDADE COM O AUTOCUIDADO
As atividades de autocuidado são essenciais para a conquista de marcos motores, autonomia, independência funcional e auxilia na autoestima e autoconfiança, ou seja, essas atividades são de grande relevância para o desenvolvimento global da criança.
Crianças com T21, dos dois aos cinco anos, apresentam baixo desempenho funcional nas áreas de mobilidade, autocuidado e função social. Estudos realizados indicam que, na idade escolar, elas apresentam dificuldades motoras que influenciam no desempenho de atividades da vida diária como, por exemplo, de autocuidado.
A capacidade de mobilidade para exploração do ambiente e a compreensão das habilidades percepto-motoras de coordenação motora fina, comunicação e convivência social estão relacionadas à aquisição das habilidades de autocuidado e função social.
Na proporção em que a criança executa, de forma independente, as atividades próprias do seu dia-a-dia, ela se torna capaz de participar de vários contextos sociais, pois ela já realiza algumas atividades da vida diária como: usar os talheres, atar os sapatos, pentear-se, entre outras.
As habilidades motoras finas são as mais atrasadas nas crianças com T21, pois elas exploram menos o ambiente utilizando a função motora fina. Elas preferem explorar usando a visão e a função motora grossa.
Crianças com T21 apresentam dificuldade para executar tarefas que necessitam de habilidades como: abrir e fechar a torneira, abrir e fechar um zíper, segurar um lápis, abotoar e desabotoar. Da mesma maneira ocorre em atividades como lavar o copo e o manejo de meias e sapatos.
É importante enfatizar que as alterações anatômicas, como mãos pequenas com dedos curtos, a ausência de alguns ossos do carpo, que são características da própria síndrome, dificultam a preensão e podem influenciar na realização das tarefas de autocuidado.
157
ORIENTAÇÕES
• Orientar os pais/cuidadores a procurarem um terapeuta ocupacional para trabalhar a coordenação motora fina e atividades da vida diária;
• Orientar os pais/cuidadores a estimularem a sua criança a brincar com objetos/brinquedos de diversos tamanhos e texturas.
ALTERAÇÃO NA MARCHA E O DESABAMENTO DO ARCO PLANTAR
Crianças com T21 apresentam um menor comprimento dos passos; maior flexão de tronco sobre coxa e da coxa sobre perna, no contato inicial do pé com o chão; ausência de choque do calcanhar no contato inicial, sendo este, muitas vezes, realizado com flexão plantar;maior duração da fase de apoio duplo e menor duração da fase de apoio simples.
Apresentam alteração na coordenação do movimento, com base de suporte alargada, com uma maior oscilação ântero-posterior e latero-lateral do tronco e da cabeça, o que pode estar relacionado à falta de equilíbrio, à pouca elevação do calcanhar durante a fase de balanço e ao contato inicial com as pontas dos dedos.
A marcha acontece com a base alargada e com maior oscilação do tronco e cabeça. Indivíduos com T21, quando iniciam a marcha, não conseguem manter os membros inferiores em extensão completa quando na posição bípede, apresentando certo grau de flexão em nível dos quadris, dos joelhos e do tronco. Ocorre aumento na flexão de quadril e joelho na fase de balanço e um menor comprimento dos passos, associados a pouca ou falta de choque de calcanhar; elevação do calcanhar durante a fase de balanço; contato inicial com as pontas dos dedos,
A fraqueza muscular dos músculos principais para a realização da marcha (quadríceps, tibial anterior, glúteo médio e isquiotibiais), apresentada por indivíduos com T21, é um fator importante para esses indivíduos realizarem compensações, tais como a perda de velocidade, da amplitude de movimento, queda passiva do pé, atraso no balanço inicial e inclinação do tronco durante a deambulação. O deficit de equilíbrio e proprioceptivo também contribui para alterações na marcha, privando o indivíduo de estabelecer conhecimento da posição do joelho, quadril e tornozelo.
O pé possui duas funções: ser a alavanca para a locomoção, além de ser a base sólida e estável para o corpo. Na T21, 100% dos pés são planos, devido à hipotonia e à frouxidão ligamentar, levando a desequilíbrios articulares e musculares, como valgismo de tornozelo, traduzido como desabamento do arco plantar, devido ao aumento da carga na região medial do pé.
ORIENTAÇÕES
• Descrição dos exercícios lúdicos por grupo muscular da musculatura envolvida na marcha
• Pular 4 metros com um pé só, fazendo “zig-zag” com um membro e voltando com o outro - para fortalecimento do glúteo máximo;
• Chutar uma bolinha amarrada no tornozelo realizando abdução do quadril - para fortalecimento do glúteo máximo;
• Em posição ortostática, mãos na região glútea, realizar saltos alternados, encostando os pés nas mãos - para fortalecer os ísquios tibiais;
• Segurar uma bola na região glútea e tocar, alternadamente, com os calcanhares na bola - para fortalecer os ísquios tibiais;
• Realizar a brincadeira “Morto/vivo” com o indivíduo, sentando e levantando de um banco - para fortalecer os flexores do quadril;
158
• Pegar um objeto no chão, subir uma escada, deixando o objeto em cima, voltar, repetindo o mesmo exercício - para fortalecer os flexores do quadril;
• Em uma linha reta, andar sobre o calcanhar (dorsiflexão), contando até 24 - para fortalecimento do tibial anterior;
• Em posição ortostática, realizar movimentos de flexão plantar (sobre os calcanhares) - para fortalecimento do tibial anterior;
• Fortalecimento da musculatura intrínseca do pé; alinhamento biomecânico;
• Uso de calçados adequados, que promovam a estabilização do tálus sobre o calcâneo, ou seja, com contraforte reforçado e elevação do arco plantar;
Se o desabamento não for corrigido, a indicação de palmilhas e órtese pode ser o caso.
AGITAÇÃO PSICOMOTORA
A agitação psicomotora é caracterizada pela presença de excesso de atividades motoras, estado de excitação mental, associada a um estado de tensão, dificuldades na regulação emocional, elevada reatividade a estímulos externos e, por vezes, agressividade verbal ou física.
Apresenta comportamento agitado e com pouca intencionalidade. Presente em uma gama de crianças com T21, os episódios de agitação são, frequentemente, erráticos e, algumas vezes, podem ser precedidos por um comportamento violento.
As crianças com agitação psicomotora têm mais comprometimento do ponto de vista neuromotor em atividades que exigem mais concentração e controle dos movimentos.
ORIENTAÇÕES
Ambientais
Organização do espaço físico, retirando objetos ou aparelhos que possam ser quebrados ou usados como armas. Favorecer um ambiente tranquilo, organizado e limpo e sem muita movimentação de pessoas;
Evitar discussões e assuntos polêmicos em casa. O funcionamento familiar desorganizado pode intensificar alguns sintomas;
Abordagem interdisciplinar, tendo o psicólogo como gestor do cuidado.
Comportamentais:
O profissional deve se dirigir ao paciente de maneira que seja visto, com movimentos suaves e, ao mesmo tempo, deve se manter atento aos movimentos e à fala do paciente;
O paciente deve ser avaliado clinicamente quanto à gravidade de sua agitação, por meio de escalas, para se avaliar a necessidade de medicação. Caso seja necessário, deve-se tranquilizar o paciente o mais rapidamente possível para reduzir o risco de auto e heteroagressividade;
Intervenções verbais devem ser objetivas e claras, reforçando a capacidade de autocontrole do paciente, não sendo esse o momento para qualquer confrontação;
Não se esquecer de que a família é uma referência importante para um comportamento adequado da criança;
159
Regras e limites devem ser colocados com muita clareza e firmeza, mas sem punições;
A intervenção precoce reduz o impacto negativo nas aquisições das habilidades socioemocionais e relacionais da criança, evitando que o comportamento perdure e desenvolva outras fragilidades na criança, como: ansiedade, depressão, baixa da autoconfiança e autoestima, isolamento social, dificuldades nas relações familiares, sociais interpessoais e dificuldades escolares que impactam no aprendizado.
De quatro a seis anos
DIFICULDADE NA MEMÓRIA DE CURTO PRAZO
A memória de curto prazo é aquela que dura poucas horas, justamente o tempo necessário para que as memórias de longa duração se consolidem, mas, no T21, ela é comprometida. Ela é essencial no aprendizado da linguagem e estaria particularmente envolvida no desenvolvimento lexical e no repertório das palavras. Se os mecanismos que permitem o funcionamento da memória de curto prazo estiverem alterados, uma das consequências será a dificuldade da criança em aprender.
ORIENTAÇÃO
• Repetir diversas vezes a informação;
• Utilizar outros sentidos para associar à informação, por exemplo: peça para a criança repetir, em voz alta, a informação passada a ela. Pode-se fazer gestos em conjunto com a informação verbal, para auxiliar na retenção da informação;
• Tornar a informação mais concreta;
• O uso de imagens de ações, objetos ou atividades a serem realizadas auxilia no processo de armazenamento da informação;
• Segmentar a informação em grupos menores, de sentido comum, auxilia a criança no processo de memorização, uma vez que, na memória de curto prazo, há um limite de códigos e informações que permanecem acessível no tempo;
• Recomenda-se chamar a atenção da criança para olhar para aspectos como cores e formas. A criança deve ser orientada a pegar nos objetos enquanto olha, coordenando movimentos entre o olho e a mão. Isso favorece o aprendizado, quando contamos com a ajuda de outros sentidos;
• De acordo com a funcionalidade visual, o uso de jogos e de figuras grandes, de revistas, rótulos e embalagens, também favorece o aprendizado e a concentração das crianças com T21;
• Para estimular o desenvolvimento dessa função, brincadeiras como encontre a diferença; jogos de agrupamento e formação de pares, bem como a brincadeira do eco (em que a criança repete o que o outro diz) são excelentes opções.
MANEIRISMO
O maneirismo também é conhecido como estereotipias motoras. Estão descritas no DSM-V como maneirismos motores estereotipados e de caráter repetitivo e, aparentemente, sem motivo e têm início na fase precoce do desenvolvimento (ex.: mão e dedos “batendo asas” ou se torcendo ou movimentos complexos do corpo todo, balanceio do corpo).
160
Crianças também se ocupam, no primeiro ano de vida, em uma variedade de comportamentos motores rítmicos e invariantes, que são denominados estereotipias rítmicas, que incluem: mãos batendo em asas, pontapés, acenos, oscilação e rotação do corpo, socos, pulos e complexos movimentos das mãos.
As estereotipias rítmicas são consideradas um importante aspecto do desenvolvimento motor, que antecede a “a marcha”e estão presentes em bebês/crianças típicas de 3 a 18 meses; em bebês/crianças com T21, entre 6 a 18 meses; e, em bebês que sofreram anoxia ou hemorragia cerebral, entre 12 a 15 meses.
As estereotipias motoras não ocorrem somente em bebês/crianças com transtorno global do desenvolvimento (TGDs), mas também em crianças cegas ou parcialmente cegas, crianças surdas, crianças ou adultos com dificuldade intelectual e mesmo crianças com deficiências.
Crianças com T21 que apresentam diminuição da acuidade visual podem apresentar maneirismos, que se caracterizam por movimentos repetitivos de esfregar os olhos, de balançar o corpo para frente e para trás, de movimentar ou girar a cabeça, dentre outros.
ORIENTAÇÕES
• Os casos de maneirismo ou estereotipias leves são reduzidos por estímulos sensoriais ou atividades de distração da criança;
• Nos casos de maneirismo ou estereotipias moderadas, as intervenções são realizadas com medidas protetoras e modificação explícita do comportamento;
• Já nos casos de maneirismo ou estereotipias graves, são necessárias a manutenção das medidas protetoras e a monitorização contínua para evitar danos sérios;
• Saber diferenciá-los é importante. Os comportamentos podem variar (ocorre quando indivíduo está: cansado, concentrado, excitado, ansioso ou aborrecido);
• Para evitar esses movimentos, deve-se incentivar e estimular a criança a realizar atividades significativas com o uso da visão residual e dos sentidos remanescentes, principalmente, pelo tato. Isso significa conhecer o ambiente pelos olhos, mãos e corpo, desenvolvendo habilidades perceptivas, sensoriais e motoras.
DIFICULDADE DE ABSTRAÇÃO E NA CAPACIDADE DE GENERALIZAÇÃO
A abstração é considerada uma operação intelectual que consiste, portanto, em isolar um elemento, um conceito, por exemplo, à exclusão de outros. Essa é uma atitude inerente ao ser humano, pois, desde cedo, é ensinado a arte de abstrair ou, como é conhecido: simplificar. Abstrair é, desde a infância, a ação de criar conceitos, de assumir verdades e de entender o mundo conforme a capacidade intelectual.
Trata-se da capacidade de resolver e lidar com situações, criando condições criativas e inventando novas formas de agir a partir do modelo inicial. À proporção que a criança cresce e progride em direção a níveis de aprendizagem mais elevados, é de se supor uma crescente tendência da generalização.
Generalizar é ser capaz de aprender algo e conseguir usar esse novo conhecimento para outras coisas; tem a ver com amplitude e variedade.
A criança com deficiência intelectual tem muita dificuldade de abstrair e, como consequência, tem sua capacidade de criação limitada. Ou seja, ela não consegue, ao aprender algo novo, passar a imaginar soluções e resoluções para o problema. Costuma reproduzir
161
o que aprende e não coloca elementos próprios e criativos para enriquecer e direcionar uma tarefa de acordo com o contexto da sua realidade.
O desempenho intelectual, normalmente, é abaixo da média em relação a outras crianças da mesma idade. Por conta disso, ela apreende bem melhor pelo concreto; logo, a melhor entrada sensorial é a visual.
ORIENTAÇÕES
• Falar com as crianças, usando palavras simples, mas não palavras infantis ou de forma infantilizada;
• Fazer comandos e pedidos claros, precisos e diretos;
• Manter-se calmo e estar pronto para reformular seu pedido de várias maneiras;
• Dar preferência a exemplos concretos, ou seja, evitar usar a abstração;
• Para confirmar se uma criança entendeu sua mensagem, pedir para que ela repita ou diga o que entendeu;
• Utilizar material concreto: recursos como material dourado, blocos lógicos, material contável tornam os conceitos matemáticos mais concretos, facilitando o processo de aprendizagem;
• Diversificar: apresentar o mesmo conteúdo de formas diferentes favorece que alunos com dificuldade possam compreender melhor o conteúdo;
• As atividades lúdicas podem desenvolver a criatividade e ajudar a criança a estabelecer vínculos positivos com o ambiente e os conteúdos apreendidos. É possível desenvolver jogos que envolvam conhecimentos de diversas áreas;
• É preciso ajudar a criança a estabelecer relações entre o conhecimento que ela já sabe e o novo;
• É fundamental valorizar e reforçar o que a criança já sabe fazer bem para que a mesma desenvolva o sentimento de autovalorização e se sinta segura e encorajada para enfrentar os desafios;
• O ambiente virtual também favorece o aprendizado;
• A antecipação curricular no contraturno complementa e/ou suplementa a formação da criança, visando ao protagonismo na escola e fora dela, favorecendo o aprendizado e permitindo que a criança participe e se concentre mais na sala de aula, promovendo, assim, a construção da autonomia intelectual.
DESVIO FONÉTICO E FONOLÓGICO
O desvio fonológico caracteriza-se pelo uso inadequado dos segmentos da fala, apresentando trocas ou apagamentos de alguns sons na fala, tendo a língua materna como parâmetro, e ocorre na ausência de alterações orgânicas.
Já o desvio fonético é resultante de problemas anatômicos e neurológicos, devido às diferenças na anatomia e fisiologia do aparelho fonador, mais especificamente, no sistema esquelético e muscular, responsáveis pela deflagração do déficit articulatório no T21. Essas diferenças estruturais e funcionais influenciam diretamente a produção de consoantes linguais, devido aos movimentos faciais hipotônicos, que, por sua vez, limitam o movimento dos lábios e da língua, afetando a produção de consoantes labiais e vogais redondas.
ORIENTAÇÕES
• Estimular a musculatura orofacial (lábios, língua e bochechas) com atividades como, por exemplo: uso de canudos para estimular a sucção, brincadeiras como soprar um apito, bolhas de sabão, “língua de sogra” etc.;
162
• Falar sempre de forma correta com a criança e bem articulada; evitar uso de diminutivos e aumentativos;
• Evitar também repetir o erro da criança; não o corrigir, pois isso pode desmotivá-la a se comunicar verbalmente, e sim, dar sempre o modelo correto das palavras em que ela apresenta dificuldade;
• Evitar vocabulário ambíguo;
• Evitar perguntas fechadas e encorajar a criança a falar mais do que declarações de uma palavra só, e sim, dar respostas longas;
• Na persistência desses “erros” na fala da criança, buscar um fonoaudiólogo.
TRANSTORNO DO PROCESSAMENTO AUDITIVO CENTRAL (TPAC)
É uma alteração nas vias centrais da audição, ou seja, nas áreas do cérebro relacionadas às habilidades auditivas responsáveis por um conjunto de processos que vão da detecção à interpretação das informações sonoras. Normalmente, na ausência de perdas auditivas associadas.
A principal dificuldade de uma pessoa com TPAC está no processamento das informações sonoras, pois a pessoa ouvirá claramente, mas terá dificuldade na interpretação do que tiver ouvido.
Indivíduos com T21 apresentam uma capacidade de memória auditiva de curto prazo mais breve, o que pode dificultar o acompanhamento de instruções faladas, especialmente, se elas envolverem múltiplas informações ou ordens/orientações consecutivas.
ORIENTAÇÕES
• Na suspeita desse déficit na criança, buscar uma avaliação fonoaudiológica do processamento auditivo;
• Antes de falar, chamar a atenção da criança, para que ela olhe e preste atenção;
• Falar pausadamente e de forma bem articulada. Usar frases curtas;
• Repetir a ordem várias vezes; ter sempre certeza de que a criança entendeu; pedir para que a criança repita o comando;
• Orientar os pais/cuidadores que, sempre que possível, diminuam os barulhos da casa (desligar rádio, TV) enquanto falarem com a criança;
• Sempre que possível, utilizar o visual associado à informação verbal.
DÉFICIT DE ATENÇÃO
Crianças com T21 apresentam um período de concentração menor e são facilmente distraídas. Elas também se cansam mais facilmente do que seus colegas.
ORIENTAÇÕES
• É importante que o aluno com T21 se sente nas primeiras fileiras na sala de aula, pois se distrai com facilidade e a grande maioria apresenta déficit de processamento auditivo central e déficit de atenção;
• É fundamental que os pés estejam sempre apoiados, pois isso facilita o aprendizado e favorece a concentração para qualquer criança, principalmente, para as crianças com T21;
• Faz-se necessário que as figuras e textos sejam impressos em tamanhos maiores;
• Garantir que todos os materiais na escola tenham alto contraste e visibilidade, visto que isso permite que a criança perceba melhor quando visualiza texto escrito a caneta de tinta preta do que a lápis ou em papel amarelo e não branco;
163
• Usar apresentações com enunciados simples e claros, com poucos detalhes, o mais objetivo possível, pois isso favorece a compreensão;
• Usar régua ou guia de leitura. A guia de leitura pode ser confeccionada com cartolina preta, com uma abertura ao centro. À medida que o aluno vai lendo, a guia vai sendo deslocada para a linha de baixo, evitando que ele se perca durante a leitura.
DIFICULDADE MOTORA NA ESCRITA
A escrita, pelo ponto de vista motor, é fundamental para o registro e o acesso a informações. A intenção de rabiscar é definida como a escrita inicial. O ato da escrita envolve uma total coordenação entre músculos agonistas e antagonistas, além de um bom embasamento e conhecimento prévio dos grafemas, fonemas e seus sons.
Para que a habilidade da escrita seja adquirida, é fundamental a coordenação motora fina e que a musculatura intrínseca da mão seja associada ao esquema corporal.
Crianças com T21 apresentam atraso no desenvolvimento psicomotor. Coordenação motora, lateralidade, esquema corporal e tônus muscular são áreas psicomotoras que precisam ser trabalhadas para que habilidades motoras, como a escrita, sejam desenvolvidas. Por causa de hipotonia, mãos pequenas com dedos curtos, presença de prega palmar e ausência de alguns ossos do carpo, a criança com T21 apresenta dificuldade na preensão manual e na destreza manual, que interfere diretamente na escrita e nas atividades de autocuidado.
A junção do polegar pode ser especialmente flexível. Isso, combinado com o baixo tônus nos dedos e no punho, assim como dedos menores e de menor fricção, pode atrapalhar a aquisição das habilidades escritas.
ORIENTAÇÕES
• Orientar os pais/cuidadores a procurarem um terapeuta ocupacional;
• Utilizar atividades de encaixe de peças pequenas e em diversos formatos;
• Levar a criança para brincar no parquinho;
• Fazer mini circuitos;
• Brincar com massinha;
• Usar a caixa sensorial com diversos grãos;
• Brincar de cozinha (brinquedo infantil) com grãos (arroz, feijão ou milho) e macarrão para que a criança tenha que transferir de um objeto para o outro como, por exemplo: de um copo para o outro, de uma panela para outra ou utilizar a colher para fazer essa transferência;
• Quando o professor for solicitar à criança escrever, é importante que ele destaque as linhas na página para melhorar a capacidade da criança em identificá-las.
DIFICULDADE NA ALFABETIZAÇÃO
As crianças com T21 apresentam dificuldade com a fase fônica; com frequência, a grande maioria permanece nesse estágio por um período maior e apresentam mais dificuldades de evoluir para o estágio alfabético.
Crianças com T21 apresentam mais dificuldade para adquirir consciência fonológica. A consciência fonológica é desenvolvida com estratégias como identificação de rima e sons iniciais, análise e síntese fonêmica e segmentação silábica.
164
Atribui-se à deficiência intelectual problemas com audição, com as habilidades de memória e resolução de problemas. No entanto, é muito importante que essa habilidade seja encorajada.
Os déficits metalinguísticos interferem frontalmente no processo de alfabetização da criança com T21. Considerando que esses aspectos linguísticos, na criança com T21, são mais comprometidos do que outros aspectos do desenvolvimento, principalmente no tocante à fonologia e à morfossintaxe, recomenda-se trabalhar de forma incessante na consciência fonológica, pois essa habilidade é pré-requisito básico para a alfabetização. A aprendizagem da leitura alfabética requer, ao mesmo tempo, que o indivíduo compreenda que cada fonema (som) corresponde a um grafema (letra), que perceba que os fonemas e os grafemas obedecem a uma sequência e, ainda, que qualquer modificação nessa sequência resulta na produção de uma palavra diferente. Portanto, a aprendizagem da leitura e escrita do sistema de escrita alfabético pressupõe a habilidade de decompor e compor os sons da fala.
ORIENTAÇÕES
• Sabemos que a lei ampara os aprendizes com necessidades educacionais especiais, mas ainda falta uma prática pedagógica que, de fato, propicie oportunidades de aprendizagem iguais para indivíduos diferentes. Do ponto de vista neuromaturacional, é mais fácil ouvir do que falar, é mais fácil falar do que ler e é mais fácil ler do que escrever;
• É importante trabalhar de maneira lúdica, com letras; pode, até mesmo, mostrar músicas e clipes para que a criança associe o som à letra que vê;
• Utilizar alfabeto móvel para favorecer o reconhecimento das letras;
• Utilizar material concreto para favorecer o processo de aprendizagem;
• Considerando que as crianças com Síndrome de Down são bons aprendizes visuais, recomenda-se, nos primeiros estágios de leitura, apresentar a palavra e o correspondente visual;
• Na sequência ,recomenda-se uma progressão para uma abordagem fônica ou alfabética, momento quando se começa a usar correspondências entre letra e som para decodificar ou dividir palavras em sons separados, para lê-las e soletrá-las;
• Diante dos fatores que facilitam e dos que dificultam a aprendizagem na Síndrome de Down, a equipe interdisciplinar precisa planejar e implementar estratégias e atividades que favoreçam o aprendizado;
• A linguagem simples é um direito. Quanto mais as crianças são motivadas a lerem sozinhas, mais se sentem confiantes e demonstram vontade de ler mais;
• Estimular o hábito da leitura; ler com a criança;
• Nos materiais escritos, deve haver o predomínio de letras maiúsculas em bastão ou uma uniformidade na fonte utilizada;
• Recomenda-se a fonte Arial, com tamanho que poderá variar de 20 a 28, ou seja, ampliada conforme a necessidade da criança. Usar entrelinha duplo e espaços;
• Se o professor perceber que a criança apresenta muita dificuldade de aprender, dificuldade para enxergar, recomenda-se o uso de lupas manuais ou de apoio, telescópios com aumento variável, luminárias com braços flexíveis, que propiciem maior conforto e eficiência na leitura;
• A desmotivação com a leitura e escrita não deve ser traduzida como preguiça, e sim, como falta de acessibilidade intelectual. Precisamos promover participação e autonomia;
• Havendo prescrição de óculos, o professor deve observar e incentivar o uso do mesmo. Em geral, a criança não apresenta muita resistência, pois percebe o benefício que o óculos traz;
165
• Ao produzir um texto para crianças com deficiência intelectual ou mediar uma leitura/ interpretação de texto, deve-se extrair a ideia central, retirar tudo o que não é necessário para a compreensão da mensagem, produzir uma estrutura clara e pensar sempre no tamanho do texto.
ALTERAÇÕES DE COMPORTAMENTO
A alteração de comportamento da pessoa com T21 está associada ao funcionamento intelectual abaixo da média, uma vez que se reflete na dificuldade de se adaptar e responder, com eficiência, aos padrões de independência pessoal, bem como de responsabilidade individual e social. Dessa forma, a criança com essa condição pode apresentar comportamentos disfuncionais como “birras”, pois, usualmente, esses comportamentos desafiadores têm funções comunicativas importantes, que vão desde indicar a necessidade de auxílio ou atenção, escapar de situações ou atividades que causam sofrimento, obter objetos desejados e até protestar contra eventos/atividades não-desejados. Compreender que esses comportamentos são uma forma de comunicação, normalmente, pobre, além de uma dificuldade de reconhecimento e expressão emocional, auxilia os cuidadores a manejarem, de forma mais funcional, esses comportamentos.
ORIENTAÇÕES
• Considerar as especificidades de cada indivíduo, sua história e seu contexto familiar para a adoção de procedimentos e estratégias de intervenção e manejo de comportamento;
• A mediação dos cuidadores no cotidiano da criança é fundamental para o aprendizado de competências. É importante que as intervenções sejam feitas de forma planejada, visando a sua generalização para outros contextos extrafamiliares;
• Lembrar-se: o processo de aprendizagem de novos comportamentos exige muito dos cuidadores de crianças com transtorno do neurodesenvolvimento, uma vez que, normalmente, são mais demorados e podem gerar maior frustração;
• Escolher um comportamento por vez para se investir no desenvolvimento ou mudança, dê preferência. aquele comportamento que mais tem gerado prejuízos para o desenvolvimento saudável da criança e sua adaptação social;
• Analisar o que acontece antes, durante e depois do comportamento, pois esses são fatores que podem influenciar na emissão futura desse mesmo comportamento. Por exemplo, se a criança está com sono, fome ou algum incômodo, é mais provável que ela apresente “birra” frente a uma frustração. Além disso, se, durante a “birra”, ela é reforçada (ganha um presente, é realizado o desejo dela que, anteriormente, fora negado), esse comportamento – birra é provável de ocorrer novamente no futuro, em uma situação semelhante, haja vista a percepção das consequências positivas, as recompensas;
• Evitar focar nos déficits da criança. Ao invés disso, focar nas habilidades prévias da criança para utilizá-las como base para o desenvolvimento de outras habilidades;
• Pode-se utilizar, para o ensino e emissão dos comportamentos desejados, dicas ambientais, como a organização ou modificação do ambiente, o uso de pistas visuais (ex.: placas com indicações de regras ou de saudações);
• Na intenção de modificar comportamentos tais como as “birras”, é relevante que se priorize a redução da ansiedade e do sofrimento para, então, utilizar demais estratégias, como o estabelecimento de regras claras e consistentes (caso o comportamento não seja admitido ou permitido); modificação gradativa; modificações ambientais (tornar a situação mais previsível);
• Estabelecer associação entre a atividade/símbolos;
166

• Compartilhar experiências para auxiliar na expressão de sentimentos/emoções da criança;
• Decompor as informações em unidades menores. Além disso, deve-se evitar o uso de metáforas e as perguntas devem ser feitas de forma simples, concisa e direta, evitando-se ambiguidades.
DIFICULDADE DE COMPREENSÃO
Nas informações produzidas para crianças com deficiência intelectual, o objetivo maior é garantir que a informação produzida seja compreendida e faça sentido.
Ocorre dificuldade em compreender instruções na aprendizagem das regras da gramática (deixando de usar palavras de conexão, preposições etc.), resultando num estilo telegráfico de fala.
ORIENTAÇÕES
• O primeiro passo para produzir informações acessíveis para pessoas com deficiência ou baixo letramento é simplificar a mensagem;
• Ao produzir um texto para crianças com deficiência intelectual ou mediar uma leitura/ interpretação de texto, deve-se extrair a ideia central, retirar tudo o que não é necessário para a compreensão da mensagem, produzir uma estrutura clara e pensar sempre no tamanho do texto;
• Dar tempo à criança para ela processar a linguagem e responder – tentar deixar, pelo menos, 10 segundos para a resposta – você ficará surpreso com o quanto a criança vai reter!;
• O professor deve investir em sua comunicação com o aluno e deste com os colegas;
• Rever as estratégias de ensino semanalmente;
• Compreender as necessidades do aluno e olhá-las com empatia. A partir disso, o relacionamento educador/estudante/turma é construído e estabelecido;
• É importante introduzir rotinas, para que o aluno possa se organizar e cumprir etapas.
• Elaborar frases curtas e assertivas, com foco nas possibilidades, respeitando as limitações;
• Uma formação continuada de qualidade é algo imprescindível, que todo educador precisa receber para ter condições de mediar o aluno com deficiência intelectual. Entretanto, não é o bastante, pois, na prática, as salas de aula, cada vez mais, estão desafiadoras, devido às dificuldades apresentadas por cada aluno.
c ui Da D os com as crianças com transtornos D o neuro D esenvolvimento
A A l IME n TAçãO DE b E bê S c OM TRA n STOR n O DO n EURODESE nv O lv IME n TO
Em bebês com transtorno do neurodesenvolvimento, pode ocorrer um atraso ou transtorno na aquisição e desenvolvimento dos aspectos fonoarticulatórios, atraso este que tem sido atribuído a características físicas e ambientais que influenciam negativamente no processo de desenvolvimento de algumas funções como a sucção, a mastigação e a deglutição (BARATA; BRANCO, 2010).
167
VÍDEO ALIMENTAÇÃO EM CRIANÇAS COM TND

Dentre os problemas que podem dificultar a alimentação dessas crianças encontram-se a falta de controle motor da mandíbula (parte inferior da boca), da língua e dos lábios (CESA et al., 2004).
O aleitamento materno deve ser realizado em ambiente calmo, com algumas pausas para a criança descansar, principalmente se ela apresentar alteração de cor da pele ou mudança na frequência respiratória.
Caso o bebê apresente dificuldade para sugar, pode ser necessário o uso do copinho para complementar o volume de leite, utilizando-se, nesse caso, preferencialmente, o leite materno extraído.
Além disso, para conseguir se alimentar de forma segura, é necessário que a criança apresente bom controle de cabeça e de tronco, somados à capacidade de preensão e coordenação dos membros superiores (braços).
O fonoaudiólogo é o profissional que pode manejar os problemas com a alimentação, ajudando a criança a desenvolver os movimentos da boca, língua e dos lábios, que são essenciais não só para uma boa alimentação, mas também para a aquisição da fala (FINNIE, 2000).
H IGIE n E b U c A l EM c RIA nç AS c OM TRA n STOR n O DO n EURODESE nv O lv IME n TO
• A alta frequência na ingestão de açúcares fermentáveis modifica a ecologia do biofilme dentário, tornando-se um fator importante no desenvolvimento da cárie. Assim, sugere-se que o consumo desses açúcares seja restrito às principais refeições do dia;
• A higiene oral deve ser realizada após as refeições, com dentifrício fluoretado (pequena quantidade). Nesse momento, podem ser utilizados: abridor de boca, escova com adaptadores e passa-fio;
• A higiene oral deverá ser realizada sempre por um adulto, visto que, além da pouca idade da criança, podem estar presentes o comprometimento na coordenação motora, a deficiência intelectual, a disfunção neuromuscular e a deformidade física;
• Anticonvulsivantes podem modificar a resposta dos tecidos gengivais a processos inflamatórios, resultando em hiperplasia gengival;
• São achados frequentes: bruxismo (ato parafuncional de apertar ou ranger os dentes) e maloclusão (relacionada à respiração bucal, deglutição inadequada ou hábitos deletérios).
A S ATI v IDADES DE v IDA DI á RIA DAS c RIA nç AS c OM TRA n STOR n O DO n EURODESE nv O lv IME
Pais de crianças com deficiência encontram, diversas vezes, dificuldades em lidarem com a condição do filho, necessitando de apoio e suporte das pessoas com as quais convivem (SOUZA, 2016).
168
n TO
VÍDEO HIGIENE BUCAL EM CRIANÇAS COM TND
A capacitação dos pais de crianças com deficiência neuromotora quanto ao posicionamento adequado, manuseios, estimulações para serem realizadas em casa, poderá melhorar, não apenas a função motora, mas também a comunicação e o relacionamento com seus filhos. Uma das principais dificuldades relatadas pelas mães são as posturas inadequadas, a espasticidade (tônus aumentados) e os movimentos exacerbados, no caso dos pacientes com paralisia cerebral e/ou síndrome do zika vírus (DANTAS, 2011). Caso a criança, além da deficiência sensório-motora, apresente crises convulsivas, levando a espasmos, a mãe ou o cuidador primário precisa redobrar os cuidados e firmar bastante a criança, sob o risco de a criança cair (DANTAS, 2011).
Quando a criança com disfunção neuromotora cresce e não adquire controle cervical e de tronco, não é mais possível dar o banho em uma banheira, sendo necessário o fisioterapeuta e/ou terapeuta ocupacional entrar com orientações de adaptações e dispositivos auxiliares para o banho (COLLET, 2012). O foco está em trabalhar essas crianças, tentando melhorar a sua qualidade de vida (CAMARGOS et al., 2009).
A melhor maneira para segurar o bebê durante o banho é passando o braço esquerdo do cuidador pelas costas do bebê e segurando embaixo de seu braço esquerdo, de modo que a cabeça fique apoiada no antebraço do cuidador.
É importante ter o cuidado de segurar firme, porém não exagerar na força. Muitos pais, com medo de deixarem a criança cair, acabam apertando mais do que devem. É indicado o uso de um tapete antiderrapante na banheira, para evitar que o bebê escorregue.
Quando colocar o bebê na água, apoiar o bumbum e as coxas do bebê na mão direita do cuidador e só soltar quando o bebê já estiver se sentindo seguro e confortável na banheira. Nessa posição, o cuidador vai ficar com o braço e a mão direita totalmente livres para ensaboar e enxaguar o bebê.
Quando terminar de banhar a parte da frente, é hora de virar de bruços. Para isso, o cuidador deve usar a mão direita, que estará livre, para girar o bebê, de modo que o braço esquerdo do cuidador passe a apoiar o peito e o rosto da criança. Nessa posição, a mão esquerda do cuidador vai ficar presa embaixo do bracinho direito do bebê.
Lembrando-se que:
• O bebê não deve ficar muito tempo exposto ao frio, nem antes nem depois do banho. As janelas devem estar fechadas para manter o ambiente aquecido;
• Os pais devem organizar o ambiente e deixar tudo que irá precisar para o banho e para a troca de roupa ao seu alcance, para evitarem demoras e, assim, o resfriamento e a irritação do bebê;
• Checar se a temperatura da água está adequada antes de tirar a roupinha do bebê;
169
• A hora do banho deve ser um momento prazeroso para a criança e pode ser utilizada para a realização de outras atividades, além do lavar, sendo interessante estimulá-la a repetir, quando está tomando banho, os movimentos que executa durante o dia. Trata-se de uma excelente oportunidade para a interação entre o adulto e o bebê;
• O banho precisa ser diário e no horário em que o bebê costuma estar mais agitado, pois costuma relaxá-lo após o banho.
• A partir do segundo mês, já pode ter um segundo banho na rotina, cujo objetivo é mais de relaxamento, e não de higiene. Portanto esse segundo banho pode ser antes do horário de dormir;
• O banho de ofurô, ou popularmente conhecido como banho de balde, não tem contraindicação e oferece diversos benefícios ao bebê. A prática consiste em imergir o bebê até o ombro, com água dentro de um balde. Possui diversos benefícios, tais como: acalma o bebê; diminui a agitação e ele pode chegar a adormecer; ativa a circulação sanguínea; diminui as crises de cólicas do bebê; estimula o desenvolvimento do sistema nervoso e, sobretudo, o bem-estar;
• A segurança é importante, por isso, o bebê nunca pode ficar sozinho em uma banheira, mesmo quando já senta sem apoio. É imprescindível o cuidado para prevenir acidentes, neste caso, como afogamento;
• No caso dessas crianças, as dificuldades para o banho podem se agravar à medida que a criança cresce, tornando-se maior e mais pesada. Nesse caso, será necessário utilizar uma cadeira para o banho. Se o cuidador tiver acesso a um chuveirinho auxiliar, é indicada a realização da tarefa sentado em um banco, para amenizar a sobrecarga na coluna.
Importante ressaltar que, se a família for apoiada e treinada para lidar com essas dificuldades, com o passar do tempo, as tarefas tornar-se-ão mais simples e a rotina consumirá menos tempo, pois ocorrerá a adaptação e a adequação à nova situação (LIMA, 2006).
Vale resssaltar que a abordagem da reabilitação precisa incluir o treino das famílias nas AVDs (atividades de vida de diária), no caso o banho (VIEIRA et al., 2009). O treino de AVDs é realizado pelo terapeuta ocupacional.
O v ESTIR / DESPIR DE c RIA nç AS c OM TRA n STOR n O DO n EURODESE nv O lv IME n TO
• É possível, a depender do grau do comprometimento, que a criança aprenda a se despir antes do que se vestir, pois tirar a roupa é uma tarefa mais fácil. Os pais devem estar sempre atentos e, sobretudo, aguardar com paciência a execução da tarefa pela criança. O objetivo, quando se é possível, sem dúvida, é trabalhar a autonomia.
170
VÍDEO ATIVIDADES DE VIDA DIÁRIA EM CRIANÇAS COM TND

Recomeda-se:
• roupas ligeiramente maiores do que o tamanho exato da criança;
• tecidos de malha que proporcionem alguma flexibilidade;
• calças com elástico na cintura;
• casacos com aberturas anteriores, de preferência, com zíperes em vez de botões;
• calçados simples de calçar e retirar, sendo que os com velcro são mais fáceis do que os calçados com cadarço.
• evitar roupas de tecido deslizante, como nylon, pois a criança poderá se deslizar do assento em que se encontrar;
• evitar roupas “emboladas”, pois o atrito direto com a pele pode causar irritação ou até mesmo escaras;
• quando a criança começar a se vestir ou se despir de forma independente, deve ser observado o quanto ela é capaz de fazer sozinha e em quais pontos ela precisará de auxílio ou adaptações (ex.: substituição de botões por velcro).
ORIENTAÇÕES
• As alterações de postura e movimento não têm cura e seus problemas duram toda a vida. No entanto, muito pode ser feito para melhorar a mobilidade, a funcionalidade e a autonomia da criança. A meta é permitir que as crianças se tornem o mais independentes possível;
• Nesse contexto, vale ressaltar a importância do segmento com equipe interdisciplinar, composta por médicos neuropediatras, clínico geral, pediatra, fisiatra, oftalmologista, ortopedista, entre outras especialidades; fisioterapeutas, fonoaudiólogos, terapeuta ocupacional, odontólogo, pedagogo, psicologo, musicoterapeuta, educador físico, assistente social, podendo incluir outros profissionais;
• O uso de aparelhos ortopédicos e, em casos individualizados, de alguns medicamentos ajudam na melhora da qualidade de vida dessas crianças, como a toxina botulínica, aplicada por profissionais especializados e medicamentos que reduzem a espasticidade, incluindo o baclofeno, benzodiazepínicos, tizanidina e, em casos mais severos, o uso de baclofeno em bomba de infusão contínua na medula espinhal;
• Cirurgias também fazem parte do leque terapêutico, visando ao alongamento ou à liberação total de tendões rígidos que limitam o movimento. Algumas vezes, é indicada a rizotomia dorsal que reduz a espasticidade. Importante salientar que cada criança com paralisia cerebral recebe um tratamento individual, a depender de sua necessidade;
• Consultas regulares de reavaliação são necessárias para garantir que a criança esteja atingindo o seu máximo potencial e para verificar a eficácia e adaptação das terapias em curso;
171

• Caso o paciente não apresente o desenvolvimento esperado, é necessário determinar o motivo pelo qual isso não está acontecendo. É importante rever o progresso do paciente em todos os aspectos da sua vida (familiar, escolar e na comunidade) e reavaliar os tratamentos de habilitação/reabilitação, garantindo que ele esteja recebendo tudo de que necessita e, ao mesmo tempo, que o paciente não esteja sobrecarregado (RODRIGUES; VILANOVA, 2016).
H IGIE n E n ASA l EM c RIA nç AS c OM TRA n STOR n O DO n EURODESE nv O lv IME n TO
Os cuidados com as vias aéreas superiores (extratorácicas) é de extrema importância pois é a porta de entrada para vias aéreas inferiores (intratorácicas), tendo importantes funções como filtração, aquecimento e umidificação dos gases inspirados, participando também da olfação e da remoção de agentes estranhos inalados (por meio do transporte mucociliar). Em crianças que apresentem acúmulo de secreção nas vias aéreas superiores e que por algum motivo (seja pela idade ou pela alteração cognitiva/alterações orgânicas) não consigam manter a permeabilidade das vias aéreas, faz-se necessário a utilização de técnicas para promover a depuração de muco desta região. Visto que, a presença de muco nas vias aéreas superiores (VAS) pode aumentar a susceptibilidade as infecções nas vias aéreas (BRANT, 2014).
Atualmente existem algumas formas de realizar a remoção de secreção das vias aéreas superiores (VAS) e promover com isso não só conforto ao paciente, mas uma ventilação mais adequada, com menos esforço ventilatório e prevenindo possíveis infecções no sistema respiratório (BRANT, 2014).
A lavagem nasalé uma das formas utilizada para beneficiar o paciente, desobstruindo as vias nasofaríngeas e permitindo a ventilação por esta via. Está contra- indicada para pacientes com distúrbios de deglutição e ausência de reflexo de tosse, pelo risco de broncoaspiração (AUGUSTO et al, 2011).
172
VÍDEO HIGIENE NASAL EM CRIANÇAS COM TND
O que chamamos de modelo biomédico e biopsicossocial da deficiência?
Na primeira metade do século XX, surgiu o modelo biomédico da deficiência, que a considera uma doença, uma incapacidade a ser ou não superada. Nesse modelo, considera-se a deficiência como uma consequência de uma doença ou acidente, que deve ser objeto de tratamento para a habilitação ou a reabilitação do máximo de capacidades, aproximando-se da cura (BERMAN-BIELER, 2015). O modelo biomédico corresponde à integração da pessoa com deficiência à sociedade, situação na qual os esforços de participação são desenvolvidos apenas pela pessoa e sua família, sem que haja mudanças da sociedade (SASSAKI, 2003).
A recente mudança observada na área da saúde deixa de se centrar na doença (modelo biomédico) para se focar na identificação do impacto funcional individualizado, consequente da doença e/ou condição de saúde. Essa mudança resultou no desenvolvimento de novos modelos de classificação, instrumentos de avaliação funcionais e intervenções que incorporem a unidade pessoa-ambiente, ampliando, assim, o dimensionamento da atenção à saúde da pessoa com deficiência (MAIOR, 2015).
Acreditamos no modelo biopsicossocial da deficiência em contraposição ao modelo meramente biológico (comumente referido como biomédico). Esse modelo tem por foco as condições de interação entre a sociedade e as pessoas com limitações funcionais, considerando as pessoas com deficiência como sujeitos de direitos, que exercem sua autonomia e independência com os devidos apoios sociais (LOPES, 2014).
Nesse modelo, não se consideram só a doença e/ou condição de saúde, mas a inclusão, em respeito aos direitos humanos. No modelo biopsicossocial da deficiência, cabe à sociedade eliminar todas as barreiras
173
arquitetônicas, comunicacionais e atitudinais para que as pessoas possam ter acesso aos serviços, lugares, informações e bens necessários ao seu desenvolvimento pessoal, social, educacional e profissional (MAIOR, 2015)
O novo conceito supera a ideia de impedimento como sinônimo de deficiência, reconhecendo, na restrição de participação, o fenômeno determinante para a identificação da desigualdade pela deficiência (MAIA, 2018).
Precisamos entender que a deficiência é ainda um conceito em evolução, de caráter multidimensional, e o envolvimento da pessoa com deficiência na vida comunitária depende da responsabilidade da sociedade no exercício da inclusão, não só da pessoa com deficiência, como também da sua família e profissionais, visto que a deficiência é uma construção social (DINIZ; BARBOSA, SANTOS, 2009). A perspectiva do modelo biopsicossocial da deficiência traz à tona o debate sobre a questão social, responsabilizando o Estado em fomentar políticas de direitos humanos para essa população (LARA, 2013)
174
O que chamamos de Classificação Internacional de Funcionalidade, Incapacidade e Saúde (CIF)?
A CIF descreve a funcionalidade e a incapacidade relacionadas às condições de saúde, identificando o que uma pessoa “pode ou não fazer na sua vida diária”, tendo em vista as funções dos órgãos, sistemas e estruturas do corpo; bem como as limitações de atividades e participação social no meio ambiente onde a pessoa vive (NORMA; BUCHALLA, 2009).
A classificação da deficiência é baseada na seguinte divisão clínica: deficiência física, sensorial, auditiva, visual e intelectual (FARIAS; BUCHALLA, 2005). Aprovada em 2001 pela Organização Mundial de Saúde (OMS), a CIF tem como objetivo geral apresentar uma linguagem unificada e padronizada para identificar as condições individuais, estruturais e ambientais que interferem na funcionalidade do indivíduo (ARAUJO, 2015). A CIF tem sido apontada como uma ferramenta multidimensional, que permite ver a saúde humana sob várias vertentes e realizar diversas abordagens terapêuticas (IMRIE, 2004).
175
A psicopedagogia, a neurociência e as aprendizagens
Toda criança tem direito a aprendizagem e desenvolvimento, garantidos por leis federais, estaduais e municipais brasileiras, principalmente pela Constituição Federal de 1988 e o Estatuto da Criança e do Adolescente (BRASIL, 1988; BRASIL, 1990).
O Estado faz valer esses direitos por meio de políticas públicas que garantam o acesso e a permanência da criança na Educação Básica e documentos norteadores para que o serviço oferecido, na rede de ensino ou em escolas particulares, seja baseado por princípios éticos, democráticos, inclusivos, sustentáveis e solidários.
Assim, a Base Nacional Comum Curricular (BNCC), publicada em 2017, é o documento mais recente a nível nacional, que define as aprendizagens essenciais desenvolvidas por todos os estudantes ao longo da Educação Básica, reconhecendo a necessidade de práticas pedagógicas inclusivas e adequações curriculares, como prevê a Lei Brasileira de Inclusão da Pessoa com deficiência (Lei nº 13.146/2015) (BRASIL, 2017).
Portanto, para a criança que apresenta risco ou atraso no desenvolvimento neuropsicomotor ter seus direitos de aprendizagem e desenvolvimento garantidos por lei, precisa ter também o suporte psicopedagógico necessário para sua efetiva inclusão escolar. Para tanto, um dos profissionais que deve compor a equipe interdisciplinar responsável pelo desenvolvimento infantil é o profissional da educação, que deverá investir na convivência, na brincadeira, na participação, na exploração, na expressão e no autoconhecimento da criança, por meio dos campos de experiência estabelecidos pela BNCC (BRASIL, 2017):
• O outro, o eu e o nós
176
• Corpo, gestos e movimentos
• Traços, sons, cores e formas
• Escuta, fala, pensamento e imaginação
• Espaços, tempos, quantidades, relações e transformações
A construção do conhecimento da criança é feita pela ação do outro e pela ação da própria criança sobre ela mesma. Assim, o adulto detém um papel importante, culturalmente determinado, de transmitir o conhecimento e proporcionar as relações e as vivências necessárias ao desenvolvimento, inclusive, por meio de outras crianças (COL et al , 1995)
Aprendizagem é o processo de aquisição de novas informações que serão retidas na memória, acionando o pensamento, a compreensão, a comunicação, a concentração, a orientação temporal e espacial e os aspectos emocionais. A aprendizagem de um conhecimento só se dá efetivamente se a pessoa que aprendeu for capaz de fazer uso dele, avaliando que, de acordo com o estágio de aprendizagem, esse conhecimento pode ser mais profundo ou mais superficial (ZORZI, 1998).
As aprendizagens tomam, assim, um lugar de destaque para o desenvolvimento e devem ser compreendidas e levadas em consideração nas intervenções realizadas com a criança.
a pren D er e ensinar: sobre o que estamos falan D o?
A aprendizagem compreende um universo vasto de informações e mistérios, haja vista que, a cada passo dado em pesquisas, evidências, avanços acerca desse assunto, mais dúvidas e desafios são lançados. A boa nova é que o mistério não está só no aprender, mas nos mecanismos internos e externos que levam o indivíduo a realmente aprender algo. Portanto, aprender e ensinar são eventos interdependentes, que ainda precisam ser melhor compreendidos para que a responsabilidade não recaia somente sobre uma das partes, comumente, a de quem aprende, mas também daquela que lança mão de estratégias para ensinar, acessando inteligências que devem ser desenvolvidas para que a aprendizagem ocorra.
A psicopedagogia tem buscado o aporte da neurociência para conhecer, portanto, quais são os fundamentos neuropsicopedagógicos da aprendizagem para aperfeiçoar as estratégias de ensino, beneficiar as aprendizagens e tornar as propostas pedagógicas mais eficientes e inclusivas.
Algumas dificuldades nesse processo tornam-se mais evidentes a partir do ensino formal, na idade escolar, quando há uma ampliação do convívio social da criança e as demandas de interação, linguagem e atenção são intensificadas.
O psicólogo bielo-russo Lévi Vigotsky (1984), que estudou a aprendizagem e o desenvolvimento humano a partir das experiências sócio-históricas do
177
indivíduo na década de 1930, dando origem à corrente pedagógica chamada socioconstrutivismo ou sociointeracionismo, já considerava a importância do sistema nervoso nesse processo. Em sua teoria, Vygotsky destacou a importância da imitação como um recurso interno que o indivíduo tem para experimentar situações nem sempre compatíveis com sua idade e, com isso, aprender conteúdos de seu cotidiano num dado espaço temporal e geográfico (VIGOTSKY, 1984).
Para que o conhecimento se construa, há duas condições necessárias: a primeira é que precisa haver uma ligação possível entre aquilo que a criança já sabe e o que ela vai aprender; a segunda é que haja uma relação afetiva da criança com o conteúdo a ser aprendido. Assim, o conhecimento só pode ser concebido como uma construção coletiva de significados, partilhados pelo grupo social do qual a criança faz parte (VYGOSTKY, 1984).
Portanto, para Vygotsky (1984), a aprendizagem é um processo histórico, múltiplo, intimamente relacionado à fase de desenvolvimento em que a criança se encontra, ao contexto social em que está inserida e à qualidade das suas interações.
A neurociência vem ratificando e reconhecendo as teorias de Vygotsky, afirmando que a capacidade intelectual é dinâmica, podendo, portanto, evoluir e superar limitações, e que isso só pode acontecer a partir das relações intra e interpessoais.
Vygotsky (1984) sustentava, também, através do que chamava de lei da compensação ou superação, que um impedimento de natureza física, mental, intelectual ou sensorial, precisamente por tornar a atividade do organismo difícil, poderia atuar como um incentivo para aumentar o desenvolvimento e a atividade de outras de suas funções. A neurociência comprova que, quando expostas aos mesmos estímulos ou desafios, pessoas com tais impedimentos podem desenvolver mais conexões sinápticas em relação às outras, provando terem um maior potencial de ampliação da função cerebral.
Segundo a neurociência, as crianças, em suas primeiras aprendizagens simbólicas, precisam acionar a capacidade de inibição e memória de trabalho, o que pressupõe um trabalho precoce das funções executivas, cognitivas e conativas.
Fonseca (2014) mostra que a arquitetura do funcionamento do sistema cognitivo traz as funções executivas que coordenam e integram o espectro da tríade neurofuncional das aprendizagens, conectadas às funções cognitivas e conativas. O córtex cerebral pré-frontal, região que ocupa, no cérebro humano, quase um terço do seu volume cortical, é o “carro-chefe”, o piloto neurofuncional que mantém a comunicação com todas as outras áreas, sendo a região mais conectada, assumindo a sua função de coordenação e de integração das referidas funções para as aprendizagens.
Um conjunto de ferramentas mentais alicerçam as funções executivas para que o indivíduo aprenda a aprender. São processos mentais
178
complexos pelos quais se otimiza o desempenho cognitivo, aperfeiçoa as respostas adaptativas e o desempenho comportamental em situações que requerem a operacionalização, a coordenação, a supervisão e o controle de processos cognitivos e conativos, básicos e superiores, quer seja em uma situação de sobrevivência, de adaptação, de aprendizagem, de comportamento ou interação social (FONSECA, 2014).
Por sermos a única espécie que tem consciência, somos dotados de consciência cognitiva. Ao processar, sentir, registrar, internalizar a informação, aciona-se a consciência executiva. Ao emergir preferências, emoções, motivações, a consciência conativa é ativada em todo o processo. A motivação, o temperamento e a personalidade dizem respeito à conação no controle e regulação tônico-energética e afetiva das condutas ou da realização e conclusão das tarefas de aprendizagens, confirmando a inseparabilidade e irredutibilidade das funções cognitivas e executivas (FONSECA, 2014)
Considerando que aprendemos mais e melhor quando estamos motivados, o contrário, a desmotivação, pode criar vulnerabilidades ao sistema límbico, de forma que haja uma desorganização e uma desfocagem atencional que afeta as estratégias importantes de aprendizagens que repercutem nas funções cognitivas e nas funções executivas, perdendo a coerência e a conexão, necessárias para acionarem a motivação, entre outras habilidades para aprender, conhecer, apropriar-se. Ou seja, a conação, responsável pela vontade e intenção, faz uma regulação entre a realização e a conclusão de tarefas de aprendizagens, reforçando que o trabalho com as funções cognitivas, executivas e conativas é indissociável. Inclusive, dando sentido ao valor (por que faço a tarefa), a expectativa (o que faço com a tarefa) e afetiva (como me sinto na tarefa). provocando a disponibilidade e a necessidade de aprender, trabalhando a autoestima, a autodeterminação e a autoconfiança (FONSECA, 2014).
Compreender a importância da conexão e da atenção indissociável das três funções para as aprendizagens nos remete, mais uma vez, à importância não só de quem aprende, mas também de quem ensina, pois é quem acionará, com estratégias didáticas, a motivação daquele que aprende, buscando um tratamento no currículo e nas suas metodologias de ensino de modo a minimizar as possíveis disfunções ou dificuldades executivas. As funções executivas vulneráveis e afuniladas podem apresentar problemas de sobrecarga de informação, de produtividade, de eficácia e de precisão nos seus desempenhos escolares.
Para acessar as três funções responsáveis pelas aprendizagens, partindo do pressuposto de que cada estudante tem um caminho a trilhar, dependendo da sua motivação, necessidade, peculiaridade, é preciso considerar a organização pedagógica (material, recurso e tempo) e lançar mão dos métodos, livros, jogos, brincadeiras, interações de forma diversificada e intencional, para que os objetivos propostos sejam alcançados.
179
Diagnóstico, comprometimento, dificuldade ou transtorno podem ajudar a pensar em adequações que facilitem o processo de aprendizagem, mas a criança precisa estar acima de qualquer diagnóstico ou condição clínica. Olhar e buscar o potencial de cada sujeito e sua inclusão em ambientes educacionais e sociais deve ser sempre a meta principal do trabalho pedagógico. Somente um trabalho fundamentado teoricamente e dedicado à exploração da eficiência das funções executivas, cognitivas e conativas, por meio de estratégias de aprendizagens eficazes, pode estabelecer pontes entre o que é aprendido no ambiente escolar e nas ações cotidianas.
A abordagem neuropsicológica revela que a aprendizagem pode ser concebida como a capacidade de processar, guardar e utilizar a informação recebida, consistindo em um processo elaborado pelo cérebro, conectado a condições ambientais como, por exemplo, mediações psicopedagógicas, cuidados diversos e condições adequadas de vida, que estão relacionadas a condições de integridade básica, oportunidades satisfatórias com as distintas formas e conteúdos das interações humanas e das mediações, para que o cérebro, operando de forma eficaz, atinja o pensamento intelectual abstrato (PESTUN, 2001).
A escola assume, assim, papel primordial nesse processo, extrapolando o compromisso com a aprendizagem dos estudantes, devendo assumir também responsabilidade na promoção do desenvolvimento de sua capacidade intelectual, principalmente no que se refere aos estudantes com dificuldades de aprendizagem. Mas, certamente, sozinha, sem a parceria da família e de profissionais especializados no desenvolvimento infantil e com transtornos do neurodesenvolvimento, os avanços tornam-se inatingíveis.
Diante dos estudos da neurociência, é inaceitável dizer que alguém não aprende. E a escola tem se modificado e entendido seu papel com maior clareza, preparando-se para acolher as diferenças e considerar que são elas as propulsoras da aprendizagem. Mediante essa transformação do olhar da educação para os estudantes com necessidades educacionais especiais, cabe agora que os profissionais responsáveis por promoverem o desenvolvimento infantil, sejam eles da área da saúde ou da educação, articulem seus saberes e suas práticas em prol da criança.
Para cada criança com deficiência, transtorno ou dificuldade de aprendizagem, deve ser feita uma adequação curricular às suas necessidades. Para isso, a escola deve contar com a parceria da família e dos profissionais que acompanham a criança, dentro e fora do âmbito escolar. As adaptações podem ser realizadas bimestralmente, semestralmente ou a qualquer tempo, a depender da evolução da criança e de possíveis intercorrências que possam interferir nos processos de aprendizagem como, por exemplo, mudança de medicação ou da dosagem, incorporação ou retirada de terapias, eventos familiares relevantes.
180
Diante da perspectiva de uma cultura inclusiva, que trabalha em prol de realizar aquilo que está normatizado em documentos como prática pedagógica e que se aponta a equidade de oportunidade para todos, a saída para uma educação de qualidade, vale ressaltar que a expressão “alunos(as) com necessidades educacionais especiais” refere-se à necessidade educativa e não à criança, não ao estudante (BORSANI, 2014), ou seja, é a condição e não o estudante. Assim, a escola ampla e plural, que acolhe a diversidade, a tão almejada adequação curricular estariam a serviço de todos estudantes e não só para aqueles com deficiência. Nesse sentido, valoriza-se o acesso irrestrito a uma proposta educativa diversificada e eficaz para atender às diferenças, que supera o modelo de oferta única, evidenciando não só as diferenças entre os estudantes, mas também, as condições diferenciadas para todos. Propõese, portanto, formas não tradicionais, mas dialógicas, diversificando a proposta cotidiana ampla e plural, que respeita o direito de todos aqueles que aprendem individualmente, ainda que no coletivo da escola.
Dentre as adequações mais requeridas estão: acessibilidade do espaço físico escolar, materiais, instrumentos de escrita, portadores de textos, sistema de representação comunicacional, ampliação de impressos. Ressaltam-se também, as adequações curriculares específicas, como conteúdos pontuais, apropriados a cada estudante, favorecendo as vinculações e generalizações que oferecem enlaces evocativos que contextualizam cada atividade pedagógica. Tais medidas apoiam a linguística e o pensamento matemático, considerando-se, como uma estratégia de grande relevância, a antecipação de conteúdos a serem ministrados, oportunizando um acesso prévio, apoiado a uma leitura contextualizada (BORSANI, 2014) que, a posteriori, favorece uma interação com seus pares com muito mais qualidade. Essa antecipação possibilita um suporte a consequências e vinculações conceituais que requeiram maior abstração nas aprendizagens, sobretudo, daquele que requer mais tempo, mais dados, outros caminhos, mais significados, mais tempo para despertar a empatia naquilo que “precisa” aprender.
Flexibilizar o modus operandi da modalidade de trabalho revela um valor humano e educativo comprometido com a articulação realizada por cada estudante com o universo das aprendizagens. É preciso rever as estratégias com as quais se constrói o fazer pedagógico, o valor da relação inter e intrapessoal, como se dão as interações, como se tem estabelecido o devido significado do que se vai aprender, se tem foco no que lhes é significativo ou no que precisa cumprir do currículo. Por isso, conhecer a criança deve estar acima de conhecer seu diagnóstico, percebendo como aprende, valorizando suas potencialidades e expandindo suas formas de interação com o mundo, tornando-a mais pertencente, autônoma e feliz.
Considerando a importância do processo das aprendizagens, ressalta-se o protagonismo do estudante. Contudo, voltando ao princípio dessa
181
abordagem, não se aprende se não tiver aquele que ensina e, portanto, não se considera que se ensinou se o outro não aprendeu. É preciso trazer o professor como o coadjuvante dessa relação de ensinar e aprender, porque é aquele que atua diretamente, interativamente; aquele que ensina, que troca, que medeia o conteúdo e constrói junto as aprendizagens com o estudante. Logo, emerge-se a responsabilidade de como isso se dá, de forma eficaz para cada protagonista, proposto por cada coadjuvante. Há várias vias, entre elas, a exposição direta ao objeto de aprendizagem, muitas vezes, restrita às limitações, ao modelo único. Na aprendizagem mediada, aquela que ativa o sistema cognitivo e provoca nele uma construção estrutural e flexível com significado, com empatia, preocupada em ativar o sistema límbico, pelo acesso das funções conativas, se estabelece quão importante é a aprendizagem para o estudante e, assim, se forma um circuito muito mais saudável, produtivo e eficaz para o que verdadeiramente é significativo para aprender.
Para Reuven Feuerstein, professor e psicólogo judeu-israelense, criador da Teoria da Modificabilidade Cognitiva Estrutural (TMCE), a Teoria da Experiência da Aprendizagem Mediada (EAM) e o Programa de Enriquecimento Instrumental (PEI), um ser humano somente se desenvolverá se for estabelecida um relação qualitativa de interação mediada com um outro ser humano. Ele apresenta-nos a EAM, que, em seus critérios, precisa ter a intencionalidade por parte do mediador e reciprocidade por parte do mediado; a construção de significados e a transcendência que revela a realidade do aqui agora para aplicação posterior de um fenômeno aprendido em outro contexto. Existem outros critérios que compõem a teoria de EAM de Feuerstein que, embora importantes, não têm a função estruturante dessa tríade - intencionalidade e reciprocidade, construção significativa e transcendência, na qualidade de que a interação pressupõe mediação e diz mais, a falta de um deles inviabiliza a qualidade de mediação em uma relação interativa. O mediador tem o papel de instrumentalizar o mediado de modo que emerja sentimentos internalizados de competência, de pertencimento, que darão sentido a outras competências para aprender a aprender através da mediação. Dá-se a devida importância ao mediador e ao mediado, aprendente e ensinante, protagonista e coadjuvante, professor e estudante (GOMES, 2002).
A escola é a principal instituição para a aquisição de conceitos científicos e do pensamento lógico formal, mesmo assim, no final, o que é relevante não é se a criança é escolarizada, mas como ela é escolarizada, porque o que tem significado é o que ela aprende das mediações realizadas com o compromisso de que ela se fará produtora de mais aprendizagens e as utilizará em prol de uma atuação social que a faz compreender e pertencer ao mundo. Para Feuerstein, o ser humano é modificável e mostra caminhos teóricos metodológicos e operacionais para acessar essa modificabilidade, porque, mesmo quando se refere a atrasos,
182
deficiências, dificuldades, se fala em nível manifesto e não em potencial, pois a mediação eficaz evoca a possibilidade de modificabilidade com capacidade de ampliar o potencial do sujeito (GOMES, 2002). Como nos remete Da Costa (1990):
Educar é sempre uma aposta no outro [...] quem não apostar que existem, nas crianças e nos jovens com quem trabalhamos, qualidades que, muitas vezes, não se fazem evidentes nos seus atos, não se presta, verdadeiramente, ao trabalho educativo (p. 23).
Apostar é sempre a melhor saída para enfrentar o desconhecido do outro e descobri que é possível.
183
Por que o cuidado compartilhado na atenção direcionada a bebês e crianças (zero a seis anos) com atraso e/ou transtornos do neurodesenvolvimento é tão importante?
Na literatura em saúde, poucos são os relatos de experiências interdisciplinares desenvolvidas no campo da prática assistencial em saúde e, muito menos, na interface saúde versus educação. Isso nos faz pensar tanto nas dificuldades que a interdisciplinaridade tem enfrentado para se efetivar na prática, quanto no fato de os profissionais dos serviços das áreas afins não estarem acostumados com o cuidado compartilhado (FORMIGA; PEDRAZZANI; TUDELLA, 2010)
A interdisciplinaridade se caracteriza pela intensidade das trocas entre as áreas do cuidado, ou seja, os intercâmbios entre os profissionais da saúde versus educação em prol do paciente e de seu cuidado, que, entendemos, precisa ser centrado na família (ALVIM et al., 2012).
A diversidade da equipe de saúde, com a inclusão de profissionais de diversas áreas, torna sua estrutura cada vez mais complexa, pois aumenta a divisão do trabalho entre as áreas especializadas, comprometendo a visão integral do paciente e da sua família (MATOS, 2006). Para selecionar esse impasse, a perspectiva do cuidado interdisciplinar tem capacidade para compreender melhor a multidimensionalidade do objeto de trabalho em saúde e para proporcionar melhores resutados (MATOS; PIRES, 2009)
A intensidade, a variabilidade e a complexidade dos problemas que afetam uma criança com transtorno do neurodesenvolvimento, aliadas aos problemas enfrentados pelos seus familiares na busca de um cuidado integral em tempo hábil, dentro de uma janela de oportunidades, que não pode se perder, coloca aos profissionais da área importantes desafios quando se trata de pensar, planejar e realizar o seu trabalho (FOLLARI, 2002).
184
Por que o cuidado centrado na família?
Quando um bebê de risco nasce com prematuridade extrema, baixo peso ou algum transtorno do neurodesenvolvimento, ocorre um impacto na vida da família, que esperava uma criança diferente daquela que nasceu, ou seja, uma criança “ideal” ao invés de uma criança “real” (FORMIGA; PEDRAZZANI; TUDELA, 2010; BARBOSA; CHAUD; GOMES, 2008). Por conta desse contexto, as figuras parentais e outros familiares mais próximos, ao mesmo tempo que felizes, acabam por enfrentar um misto de sentimentos ambíguos, como angústias e tristezas, misturado à alegria e à vontade de entender mais sobre o que aconteceu (FERRARI; ZAHER; GONÇALVES, 2010). Existe desconhecimento sobre como cuidar, preocupações em relação à sobrevivência e ao futuro da criança e tudo isso pode acarretar sentimentos de culpa, de impotência e dependência de terceiros (FORMIGA; PEDRAZZANI; TUDELA, 2010).
A família é a primeira unidade social vivenciada por qualquer indivíduo, de modo a influenciar na formação da personalidade desse, na sua sobrevivência e no seu comportamento (CARVALHO, 2017). Dessa forma, a família, enquanto estrutura social primária e básica, é de fundamental importância para a vivência e para a habilitação/reabilitação dos bebês/crianças com transtornos do neurodesenvolvimento (PROENÇA; MIRANDA, 2011). Vale lembrar que toda criança se desenvolve em um determinado contexto social e cultural, no qual a família é o núcleo imediato de socialização e de estimulação dela (CANCHILD, 2019).
O cuidado centrado na família é uma abordagem para prestar serviços a crianças com deficiência, na qual a família é considerada o centro do cuidado. Essa abordagem diverge das abordagens tradicionais, nas
185
quais o foco está na criança e os prestadores de serviços são os que tomam decisões sobre os serviços que a criança recebe (BARBOSA; BALIEIRO; PETTENGILL, 2012).
Nessa modalidade de cuidado, reconhece-se que cada família é única e presente na vida da criança; e que os pais e familiares são os especialistas nas habilidades e necessidades desta (INSTITUTE, 2008). Nessa perspectiva, o cuidado centrado na família reúne um conjunto de valores, atitudes e abordagens, considerando os pontos fortes e as necessidades de todos os membros da família (CANCHILD, 2019).
A tomada de decisões deve ser feita conjuntamente pela família e pelos profissionais da saúde, cabendo a ambos a elaboração de um plano sobre o cuidado e o suporte de que a criança com deficiência e a própria família necessitam (CRUZ; ANGELO, 2012). O entendimento de como e quando a estimulação essencial e oportuna deve acontecer fortalece o papel da família, sendo o projeto terapêutico singular elaborado nesse contexto (KING; WILLIAMS; GOLDBERG, 2017)
Pais e cuidadores precisam sentir-se integrados, acolhidos e atuantes no desenvolvimento da criança (SBP, 2012). Para o bom andamento da abordagem, é indispensável que eles estejam informados e seguros em relação aos cuidados e manuseios, ao posicionamento adequado e ao significado do ato de brincar, visto que é com a família que o bebê passa a maior parte do tempo (ROCHA, 1999; BAZON; CAMPANELLI; BLASCOVIASSIS, 2004).
Quando a criança consegue lidar com as dificuldades que aparecem em cada fase do seu desenvolvimento, acolhida e amparada com sensibilidade, afeto e compreensão dos pais, ela adquire segurança em seus próprios recursos psíquicos e emocionais; passa a confiar nos vínculos que irão sustentar sua estabilidade emocional, independência e autoestima (PAVÃO; SILVA; ROCHA, 2011; SHIELDS, 2015).
Entende-se que o envolvimento e o acesso à informação por parte dos pais/cuidadores faz toda diferença na vida de um bebê/criança com risco e/ou transtorno do neurodesenvolvimento (PACHECO et al , 2013) Por meio de informações sobre os estímulos e as oportunidades nesse ciclo de vida, bem como o acesso à cuidados integrados e integrais, é possível desenvolver o potencial do bebê/criança (ALMEIDA; ARAÚJO; BELLATO, 2014).
Portanto, nota-se que, com a participação ativa da família, a estimulação do neurodesenvolvimento é feita de forma mais ecológica, afetuosa e integrada ao cotidiano da família, o que leva a resultados mais efetivos (BRAGA, 2010).
186
187
Figura 14 – Cuidade centrado na família
Fonte: autoria própria.
VÍDEO DE ENCERRAMENTO E AGRADECIMENTO