REGISTRO DOI: 10.5281/zenodo.7650488
Patricia Fabiana Zampiva Noedel
Thairine Hérica Oliveira de Lima
Natani Santos Leite
Renata Brito Marinho Perpétuo
Fabio Henrique Dolzany Rosales
Maraya de Jesus Semblano Bittencourt
Arival Cardoso de Brito
RESUMO
A epidermodisplasia verruciforme (EV), é doença genética, rara, caracterizada pela suscetibilidade anormal do revestimento da pele ao papilomavírus humano (HPV). O termo Epidermodisplasia verruciforme adquirida foi introduzido recentemente para descrever o desenvolvimento da doença em pacientes imunossuprimidos. Relatamos caso de homem, 40 anos, referindo aparecimento de lesões ptiríase versicolor-like no tronco e membros superiores, de início há 10 anos. Apresentava diagnóstico de HIV e tratamento regular. O exame histopatológico de pele revelou células com citoplasma amplo, cinza azulado na camada granulosa, compatível com EV.
Palavras-chaves: EPIDERMODISPLASIA VERRUCIFOME, HPV, IMUNOSSUPRESSÃO
INTRODUÇÃO
A epidermodisplasia verruciforme (EV) é uma genodermatose rara, autossômica recessiva com suscetibilidade aumentada a genótipos específicos do papilomavírus humano (HPV)1 . Há pelo menos 20 tipos de HPVs associados à EV, porém os HPVs- 5 e 8 foram relatados como os principais agentes causadores de suscetibilidade genética específica defeituosa1-3. Os sorotipos EV-HPV são onipresentes e não patogênicos na população normal. Pacientes com EV desenvolvem lesões semelhantes a verrugas planas durante a infância e têm um alto risco de desenvolvimento precoce de câncer de pele não melanoma. Em 2009, o termo EV adquirido (EVA) foi introduzido por Rogers et al. para descrever o desenvolvimento de EV no hospedeiro imunocomprometido1.
CASO CLINICO
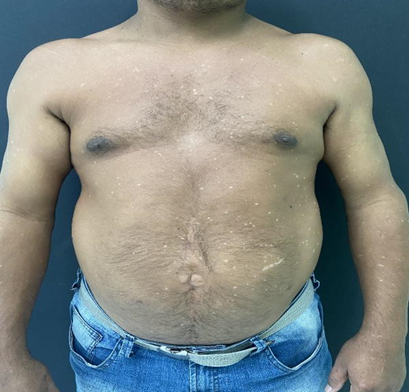
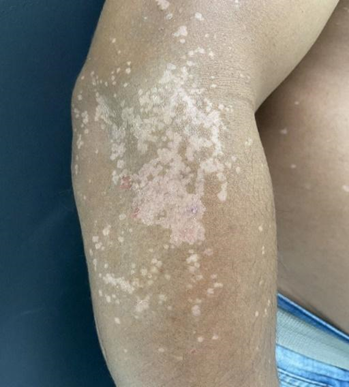
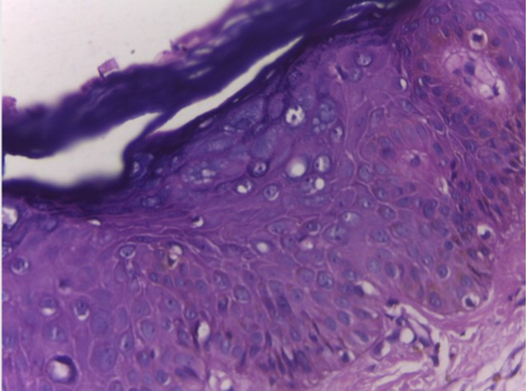
Paciente, 40 anos, sexo masculino, residente em Belém, ex-guarda municipal, solteiro, veio ao nosso serviço com queixa de “manchas no corpo”. Relata que as lesões iniciaram há 10 anos, como manchas brancas, com descamação superficial leve, com aumento em número e tamanho das lesões ao longo do tempo, fez uso de várias medicações tópicas, porém sem melhora do aspecto das lesões. Referiu diagnóstico de HIV (vírus da imunodeficiência humana) no ano de 2010, em vigência clínica de neurotoxoplasmose, desde então em uso de TARV regularmente. Relatou ainda uso de Losartana e clonazepam contínuos. Ao exame dermatológico apresentava placas hipocrômicas, algumas puntiformes formando placas, com eritema e descamação, ocupando tronco, braços e dorso, isoladas nos MMII (Fig 1 e Fig 2). Sem sinais de malignidade nas lesões. Aventada as hipóteses de pitiríase versicolor, verruga plana e epidermodisplasia verruciforme. Realizado biópsia de pele no antebraço direito em agosto/2021, com laudo evidenciando hiperceratose, leve acantose, e presença de células aumentadas de volume com citoplasma cinza azulado na camada granulosa, descrição compatível com epidermodisplasia verruciforme (fig 3 e 4).

DISCUSSÃO
Foi descrita pela primeira vez por Lewandowsky e Lutz em 1922 4. A epidermodisplasia verruciforme (EV) é uma doença cutânea hereditária, autossômica recessiva rara, com uma prevalência de menos de 1 em 1.000.000³. Até o momento, é aceito que os pacientes com EV herdada, também chamada de forma clássica, sofrem uma suscetibilidade determinada geneticamente aos HPVs, que são considerados inofensivos para a população em geral. De igual modo, os pacientes com EV não herdada, adquirem tal suscetibilidade, mediante a quadros de imunodeficiência (HIV) ou imunossupressão iatrogênica como nos transplantados5, evidenciando o papel da imunidade mediada por células, na resistência aos HPVs responsáveis por essa doença 2,3,6.
O quadro clínico é geralmente iniciado na infância ou na puberdade, com lesões semelhantes a verrugas planas, máculas ou pápulas eritematosas e/ou hipocrômicas, pitiríase versicolor-like e até ceratose actínica-like, acometendo toda a superfície cutânea e o períneo. O diagnóstico é firmado com o exame histopatológico, no qual exibe características típicas desta entidade. Ocorre transformação maligna dessas lesões em 30% dos casos, por volta da terceira e quarta décadas de vida, principalmente em áreas fotoexpostas 3. Acredita-se que a infecção pelo HPV parece alterar a diferenciação dos queratinócitos, de uma forma que os predispõe ao carcinoma espinocelular e com menor frequência o carcinoma basocelular2.
O paciente do caso relatado trata-se de um caso de EV não herdada, com surgimento de lesões pitiríase versicolor símile, entre terceira e quarta década de vida, em vigência de HIV, com sintomas cutâneos surgindo meses após introdução da terapia antirretroviral (TARV). Acredita-se que a EVA em pacientes infectados pelo HIV, seja uma manifestação da síndrome inflamatória de restauração imune após o início da TARV altamente ativa7, fato este corroborado pela história clínica do paciente em questão, com desenvolvimento dos sintomas cutâneos após início de tratamento com TARV.
Atualmente não há consenso quanto ao tratamento definitivo para as formas congênitas ou adquiridas de EV. O risco de progressão para malignidade no paciente imunossuprimido permanece desconhecido, embora provável6,8. Estes pacientes devem ser acompanhados regularmente, e orientados francamente que qualquer terapêutica tópica instituída, apesar de melhorar o aspecto das lesões, não elimina o potencial risco de transformação maligna. Necessitam de vigilância clínica regular, uso rigoroso de filtro solar, e intervenção precoce nas lesões com potenciais malignos. As novas vacinas em estudo geram expectativa quanto a proteção contra mais sorotipos de HPV’s, dentre eles o HPV 5, ligado a patogênese da EV9.
REFERÊNCIAS
1. Rogers HD, Macgregor JL, Nord KM, Tyring S, Rady P, Engler DE, Grossman ME. Acquired epidermodysplasia verruciformis. J Am Acad Dermatol. 2009 Feb;60(2):315-20.
2. Mendes AD, Bittencourt Mde J, Moure ER, D’Macêdo CM, Yamaki IN, Araújo DM. Acquired epidermodysplasia verruciformis in a renal transplant recipient–case report. An Bras Dermatol. 2014 Jan-Feb;89(1):144-6.
3. Meireles SI, Andrade SM, Lima CL Jr, Pires MC. Epidermodysplasia verruciformis in a young man with HIV since birth–case report. An Bras Dermatol. 2013;88(6 Suppl 1):190-192.
4. Tanigaki T, Endo H. Um caso de epidermodisplasia verruciforme (Lewandowsky-Lutz, 1922) com câncer de pele: histopatologia de alterações cutâneas malignas. Dermatologica. 1984; 169 (2):97-101
5. Moore S, Rady P, Tyring S. Acquired epidermodysplasia verruciformis: clinical presentation and treatment update. Int J Dermatol. 2022 Nov;61(11):1325-1335. doi: 10.1111/ijd.15857. Epub 2021 Aug 17.
6. Limmer AL, Wu JH, Doan HQ, Rady PL, Tyring SK. Acquired epidermodysplasia verruciformis: a 10-year anniversary update. Br J Dermatol. 2020 Mar;182(3):790-792.
7. Jacobelli S, Laude H, Carlotti A, Rozenberg F, Deleuze J, Morini JP, Franck N, Gorin I, Avril MF, Dupin N. Epidermodysplasia verruciformis in human immunodeficiency virus-infected patients: a marker of human papillomavirus-related disorders not affected by antiretroviral therapy. Arch Dermatol. 2011 May;147(5):590-6. doi: 10.1001/archdermatol.2010.399. Epub 2011 Jan 17
8. Mandikiyana Chirimuta LA, Ndowa FJ, Pascoe MJ. Cutaneous squamous cell carcinoma in vertically acquired HIV and epidermodysplasia verruciformis. South Afr J HIV Med. 2022 Jun 27;23(1):1368.
9. Olczak P, Matsui K, Wong M, Alvarez J, Lambert P, Christensen ND, Hu J, Huber B, Kirnbauer R, Wang JW, Roden RBS. RG2-VLP: a Vaccine Designed to Broadly Protect against Anogenital and Skin Human Papillomaviruses Causing Human Cancer. J Virol. 2022 Jul 13;96(13):e0056622.
